جلد 38 -
جلد 38 - صفحات 0-0 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Akbari A, Gharagozloo Z, Akbari A, Babaei M. The Effect of Rehabilitation Interventions on Physical and Motor Disorders in Children with Cerebral Palsy: A Scoping Review. IJN 2025; 38 (S1 ) : 3499.1
URL: http://ijn.iums.ac.ir/article-1-3863-fa.html
URL: http://ijn.iums.ac.ir/article-1-3863-fa.html
اکبری علی، قراگوزلو زهرا، اکبری علی، بابائی محدثه. تأثیر مداخلات توانبخشی بر اختلالات جسمی و حرکتی کودکان مبتلا به فلج مغزی: مرور دامنهای. نشریه پرستاری ایران. 1404; 38 (S1 )
علی اکبری1 

 ، زهرا قراگوزلو2
، زهرا قراگوزلو2 

 ، علی اکبری3
، علی اکبری3 

 ، محدثه بابائی4
، محدثه بابائی4 




 ، زهرا قراگوزلو2
، زهرا قراگوزلو2 

 ، علی اکبری3
، علی اکبری3 

 ، محدثه بابائی4
، محدثه بابائی4 


1- گروه پرستاری، کمیته تحقیقات دانشجویی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران. ، ali9915857610@gmail.com
2- گروه پرستاری توانبخشی، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی ایران، تهران، ایران.
3- گروه پرستاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
4- گروه هوشبری، دانشکده پیراپزشکی، دانشگاه علوم پزشکی البرز، کرج، ایران.
2- گروه پرستاری توانبخشی، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی ایران، تهران، ایران.
3- گروه پرستاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
4- گروه هوشبری، دانشکده پیراپزشکی، دانشگاه علوم پزشکی البرز، کرج، ایران.
متن کامل [PDF 14205 kb]
(652 دریافت)
| چکیده (HTML) (1437 مشاهده)
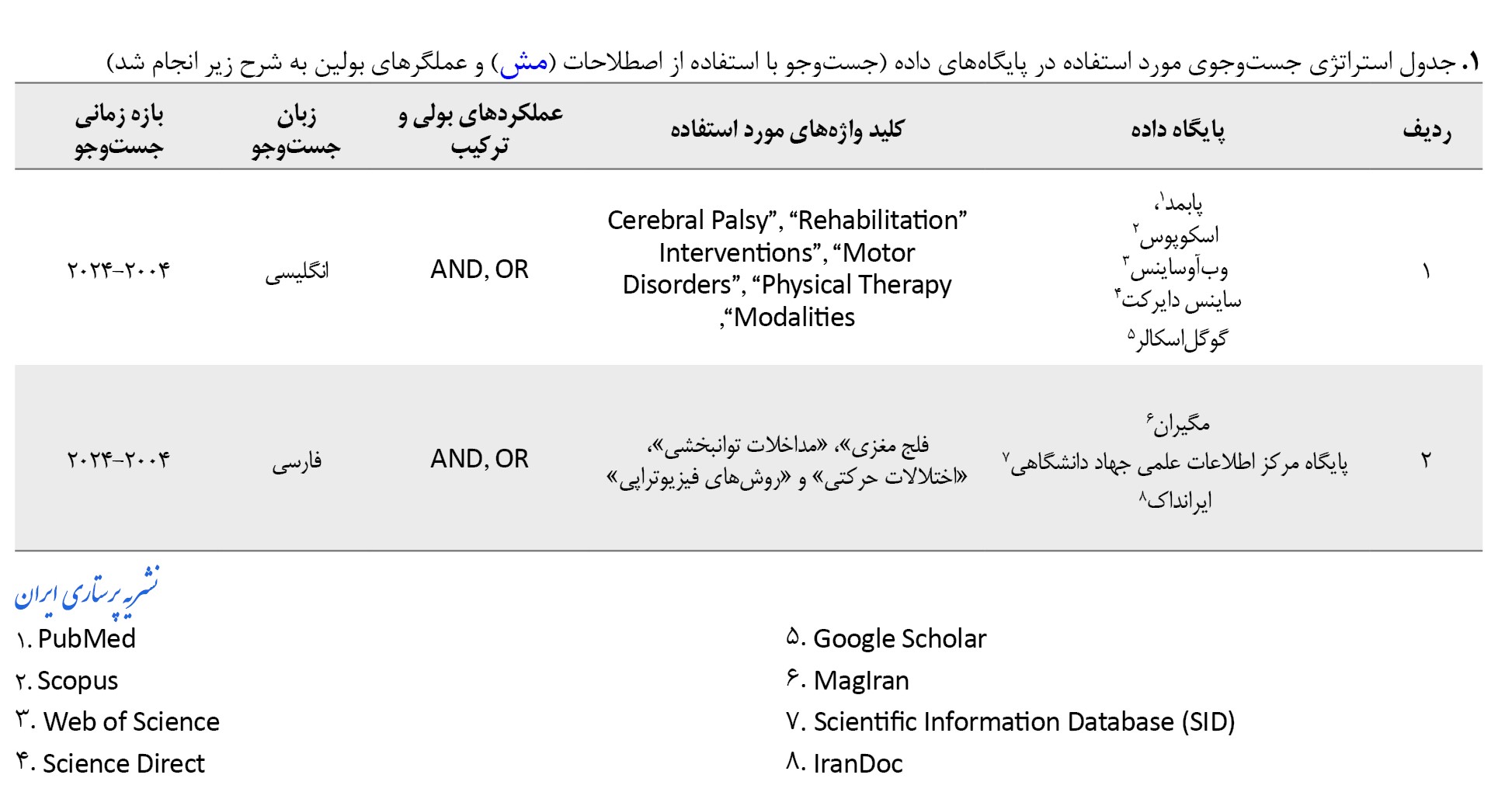
جدولبندی و خلاصه کردن اطلاعات و دادهها
دادههای مربوط به کلیه مطالعات موردبحث، بهطور خلاصه در جدول شماره 1 نشانداده شدهاند.
نتایج تحلیل مطالعات توانبخشی بر کودکان مبتلا به فلج مغزی
فلج مغزی ازجمله شایعترین اختلالات حرکتی در دوران کودکی محسوب میشود که چالشهای چندوجهی برای کودک، خانواده و تیم درمانی ایجاد میکند. در سالهای اخیر، مطالعات متعددی به بررسی کارایی روشهای مختلف توانبخشی پرداختهاند. هدف این مرور، ارائه نگاهی نظاممند به مداخلات نوین جسمی و حرکتی در کودکان مبتلا به CP، با تأکید بر یافتههای پژوهشی معتبر و کاربردهای بالینی آنهاست.
تمرینات حرکتی و نورونهای آینهای: تحولی در بازتوانی
یکی از رویکردهای موردتوجه در سالهای اخیر، تمرینات دوطرفه با استفاده از آینه است که بر پایه فعالیت نورونهای آینهای طراحی شدهاند. این مداخلات با هدف تسهیل عملکرد حرکتی اندام ضعیفتر، از طریق تحریک نیمکره مقابل مغز انجام میشوند. مطالعهای که شفیعی داربخانی و همکاران [12] بر روی 16 کودک مبتلا به همیپلژی انجام دادند، نشان داد تمرینات آینهای طی 6 هفته، به بهبود میانگین 23 درصدی زمان واکنش در اندام مبتلا منجر شد. همچنین، افزایش معناداری در هماهنگی دو دستی مشاهده شد؛ یافتهای که حتی پس از 3 ماه از پایان مداخله نیز پابرجا بود.
فناوریهای نوین در خدمت توانبخشی
کاربرد فناوری واقعیت مجازی بهعنوان ابزاری انگیزشی و تعاملی در حیطه توانبخشی کودکان مبتلا به CP در حال گسترش است. مطالعه رستمی و همکاران [37] در ایران حاکی از آن است که محیطهای مجازی سهبعدی میتوانند مشارکت کودکان در تمرینات تکراری را تا 40 درصد افزایش دهند. در این مطالعه، پیشرفت 35 درصدی در مهارتهای حرکتی ظریف در گروه مداخله نسبت به گروه کنترل گزارش شد.
کینزیوتیپ: راهکاری برای کنترل اسپاستیسیته
کینزیوتیپ بهعنوان روشی غیرتهاجمی در کاهش تون عضلانی و بهبود دامنه حرکتی مطرح شده است. مطالعه مازون و همکاران [35] بر روی 16 کودک همیپلژیک، نشان داد استفاده مستمر از نوارهای کششی به مدت 12 هفته، به کاهش اسپاستیسیته تا 30 درصد و افزایش میانگین 15 درجهای در دامنه حرکتی مفاصل منجر شد. این تأثیر در کودکان زیر 8 سال بارزتر گزارش شده است.
ترکیب تمرینات تردمیل و واقعیت مجازی: رویکردی نوین
رویکردهای ترکیبی در توانبخشی کودکان CP نتایج بهتری نسبت به روشهای منفرد نشان دادهاند. پژوهش چو و همکاران [14] در کرهجنوبی با هدف بررسی اثر ترکیب تمرینات تردمیل با واقعیت مجازی انجام شد. یافتهها نشان داد این مداخله موجب افزایش 20 درصدی در سرعت راه رفتن و 15 درصدی در طول گام پس از 8 هفته تمرین شد.
تمرینات تعادلی: از یوگا تا ریباندتراپی
تمرینات مبتنی بر ثبات مرکزی مانند یوگا و ریباندتراپی نقش مؤثری در بهبود تعادل کودکان ایفا میکنند. مطالعه شفیعی و همکاران [15] نشان داد انجام 8 هفته تمرینات تعدیلشده یوگا میتواند نوسانات قامتی را تا 40 درصد کاهش دهد. همچنین، مداخله منصوری و همکاران [32] با استفاده از ریباندتراپی بر روی ترامپولین، بهبود 30 درصدی در نتایج آزمونهای تعادلی را گزارش کرد.
مهارتهای ظریف: چالشها و راهکارها
افزایش عملکرد حرکتی دست از اهداف محوری توانبخشی در CP است. مطالعه شریفی و همکاران [22]، اثربخشی اسپلینت کوتاه شست را بررسی کرد و نشان داد استفاده مداوم بهمدت 8 هفته (روزانه 6 تا 8 ساعت) به افزایش 20 درجهای در دامنه حرکتی شست منجر شد. در همین راستا، تمرینات دو دستی مبتنی بر مدل طراحیشده توسط چارلز و همکاران [19]، افزایش 35 درصدی در هماهنگی حرکتی دو دست را گزارش کردند.
مداخلات مکمل: ماساژ درمانی و تغذیه حمایتی
مداخلات مکمل، اگرچه بهتنهایی اثر درمانی محدودی دارند، اما در ترکیب با سایر روشها میتوانند نتایج مثبتی به همراه داشته باشند. مطالعه ساجدی و همکاران [31] تأثیر ماساژ را بهعنوان مداخله مستقل در کاهش اسپاستیسیته محدود ارزیابی کرد، اما ترکیب آن با سایر روشها مؤثرتر گزارش شد. همچنین، پژوهش کای و همکاران [41] نشان داد استفاده از فرمولهای غذایی پرکالری و غنی از پروتئین، میتواند شاخصهای رشد را تا 25 درصد در کودکان مبتلا به CP بهبود دهد.
بحث
مداخلات توانبخشی
متناسب با رشد و تکامل کودکان CP، تغییراتی در عضلات، مفاصل و استخوانهای آنان رخ میدهد که بر سطح عملکرد آنها تأثیرگذار خواهد بود. هدف از برنامه توانبخشی در کودکان مبتلا به CP، تسهیل در رشد حرکتی و استقلال در انجام مهارتهایی ازجمله مراقبت از خود، بازی، تفریح، فعالیت اجتماعی، غذا خوردن و لباس پوشیدن است. همچنین برنامههای توانبخشی بر تعادل، راه رفتن، بهبود توانایی عضلات در انجام تمرینات و فعالیتهای روزانه تمرکز دارد [42].
در این بیماران، عضلات اندام تحتانی ازجمله فلکسورهای ران، زانو و مچ پا در حالت اسپاستیکی قرار گرفته و در صورتی که عضلات شکم نیز در حالت اسپاستیسیته قرار گیرند، کودک را به حالت خمیده قرار میدهد. ضعف و ناتوانی ایجادشده در عضلات، سبب تغییر پاسچر مناسب ابتدا در اندام تحتانی و سپس در کل بدن شده که در این راستا، افراد مبتلا به فلج مغزی، نیازمند برنامه درمانی و فرایند توانبخشی مناسب برای جلوگیری از تضعیف عضلات و تغییر پاسچر مناسب بدن میباشند [16، 42].
اقدامات توانبخشی گوناگونی توسط تیم توانبخشی برای کودکان مبتلا به CP انجام میشود که این اقدامات در حیطههای توانبخشی جسمی و حرکتی (کاردرمانی، فیزیوتراپی و گفتاردرمانی)، دارودرمانی (توسط متخصصین مربوطه و با استفاده از داروهای شلکننده عضلات، تسکیندهنده درد، ضدتشنج و تقویتکننده قوای جسمانی)، مدیریت تغذیه ( مدیریت نوع و روشهای دریافت مواد غذایی)، تزریق بوتاکس دیسپورت به عضلات دچار اسپاسم و درنهایت، استفاده از روشهای جراحی مختلف میباشد [43، 44].
توانبخشی مبتنی بر آموزش حرکات دو طرفه و بهبود واکنش در دست کودکان CP
فلج مغزی همیپلژی اسپاستیک، دومین نوع فلج مغزی در بین نوزادان نارس است که با درگیری اندام فوقانی و تحتانی یک طرف بدن تشخیص داده میشود [45]. کودکان فلج مغزی بهعلت ضعف عملکردی که دارند حرکات را با تأخیر انجام میدهند. در تیجه باعث میشود نسبت به کودکان سالم همسن خود دچار افت در زمان واکنش شوند. ضعف عملکردی عضلات بهدنبال فلج مغزی، سبب تأخیر و کندی حرکات در کودکان شده که در این موقعیت، کودکان با فلج مغزی با تأخیر در زمان واکنش (زمان واکنش حرکتی و مدتزمان انجام حرکت) مواجه میشوند. همچنین حرکات در این حالت، کندتر صورت گرفته و این کودکان برای گرفتن اجسام، به نیرویی بیش از حالت عادی نیازمند خواهند بود [46، 47].
توانبخشی مبتنی بر آموزش حرکات دو طرفه بهعنوان روشی جدید برای بهبود اندامهای مبتلا در کودکان فلج مغزی استفاده میشود. در این روش با استفاده از اندام سالم به بازیابی عملکرد حرکتی در اندام مبتلا کمک خواهد شد. سازوکار ارائهشده در این روش بهصورت آینهدرمانی تحت عنوان نورونهای آینهای بوده که این نورونها در برخی از لوبهای مغز انسان در هنگام حرکت و مشاهده حرکات فعال میشوند. ازاینرو میتوان اینگونه بیان کرد که تمرینات دو طرفه با آینه، ممکن است به بازیابی حرکات در اندامهای مبتلا کمک کند [21، 24، 30].
نشمین عزیزی دارابخانی و همکاران در سال 1400، در مطالعه کارآزمایی بالینی خود که با هدف بررسی «تأثیر 6 هفته تمرینات حرکتی دوطرفه با و بدون آینه بر زمان واکنش ساده دست مبتلا کودکان فلج مغزی همیپلژی اسپاستیک» انجام شده است، دریافتند تمرینات دو طرفه در فعالکردن سینرژی حرکتی (انقباضات عضلانی ارادی) در بین اندامها تأثیرگذار بوده و انجام حرکات ارادی ناحیه سالم در مقابل آینه، سبب تسهیل در حرکات ارادی سمت مبتلا در کودکان با فلج مغزی همیپلژی اسپاستیک خواهد شد [12].
مطالعهی مداخلهای چارلز و همکاران [19]، نشان میدهد طراحی مداخلات هدفمند دو دستی-حتی بدون اعمال محدودیت فیزیکی بر اندام سالم، میتواند بهبود چشمگیری در هماهنگی حرکتی این کودکان ایجاد کند. نکته قابلتأمل در این مطالعه، همخوانی یافتهها با فرضیه تحریک نورونهای آینهای و تسهیل سیناپسی در نیمکره آسیبدیده است. به نظر میرسد وقتی کودک حرکات دو طرفه را انجام میدهد، این فعالیت میتواند مانند یک محرک قوی برای نیمکره مبتلا عمل کند و مسیرهای عصبی جدیدی را فعال سازد. برای درک بهتر این مکانیسم، میتوان به مطالعه ریزولاتی [21]، اشاره کرد که به خوبی توضیح میدهد چگونه مغز هنگام مشاهده حرکات یا انجام فعالیتهای دوطرفه، این نورونهای خاص را فعال میکند. این یافته بهعنوان پشتوانهای محکم برای تبیین یافتههای میدانی پژوهشهایی مانند مطالعه چارلز و عزیزی داربخانی عمل میکند. بهعبارتدیگر، وقتی کودکی با همیپلژی حرکات دو دستی را انجام میدهد، نهتنها در حال تمرین عضلات است، بلکه در واقع سیستم نورونهای آینهای خود را نیز تحریک میکند. این تحریک میتواند به ایجاد مسیرهای عصبی جدید و تقویت ارتباط بین نیمکرهها کمک کند که نهایتاً به بهبود عملکرد حرکتی منجر میشود.
توانبخشی مبتنی بر تمرینات هاتایوگا و و بهبود ثبات در قامت کودکان CP
یوگا ورزشی است که با تقویت جسم و روان در هر سنی قابلاجرا بوده و هدف از انجام آن، تنظیم نیازها و توانایی فرد برای انجام فعالیتهای افراد است. یوگا در ابعاد مختلف ازجمله تمرینات فیزیکی (آسانا)، تکنیک های تنفسی (پرانایاما) و حالت دعا و ذکر (ﺷﺎواﺳﺎﻧﺎ) انجام میشود که با انجام حرکاتی نرم و با آسیبپذیری کم، به بهبود و نیرو بخشیدن به سیستم اسکلتی- عضلانی افراد کمک میکند [48]. کودکان مبتلا به CP، بهدلیل عدم راستای مناسب در اندام تحتانی در خطر اختلال در تعادل، نبود و یا کمبود کنترل در حرکت، رفلکسهای مداوم و اختلالات مفصلی و درنهایت سقوط میباشند. در این بیماران ورزشهایی همچون یوگا با کنترل مرکز نوسان ثقل بدن برای حفط پایداری و پاسچر طبیعی، به جلوگیری از آسیبهای احتمالی ناشی از عدم تعادل کمک میکند [15].
هاتا یکی از سبکهای یوگا میباشد و میتوان گفت اولین سبک فیزیکی یوگا است. هدف از تمرینات هاتایوگا هماهنگی و تعادل در ذهن، بدن و روح است. این تمرین بر روی تعادل بین بدن و ذهن تمرکز دارد. هاتا یوگا شامل تمرینات جسمانی، تنفس و مراقبه است که بهمنظور بهبود قدرت، انعطافپذیری، تعادل و آرامش استفاده میشود [49].
سپیده جنتی و همکاران (1389) در مطالعه نیمهآزمایشی خود نشان دادند تمرینات هاتایوگا بر تعادل بیماران تأثیر مثبت داشته و میتواند استقامت و قدرت عضلانی افراد در حین فعالیتها را بهبود بخشد. همچنین این تمرینات با افزایش کارایی در گیرندههای عمقی عضلات و مفاصل، موجب بهبود تعادل و کاهش زمین خوردن میشود [50]. در مطالعه نیمهآزمایشی فاطمه شفیعی و همکاران، یافتهها نشاندهنده آن است که انجام تمرینات منظم هاتایوگا حتی اگر تعدیل شده و براساس نیاز هر فرد باشد، میتواند تأثیر معنیداری در کاهش تغییرات نوسانات کف پا و درنتیجه افزایش ثبات قامت در کودکان مبتلا به CP داشته باشد [15]. همچنین لی در نتایج پژوهش خود با رویکرد مروری بیان میکند که یوگا یک تکنیک مداخلهای مناسب برای افزایش دامنه حرکت و افزایش بهبود ثبات قامت در کودکان فلج مغزی است. برای ارزیابی تأثیر یوگادرمانی بر هماهنگی حرکتی، بازتوانی و توجه کودکان فلج مغزی، تحقیقات بیشتری لازم است [51].
در تحلیل مطالب بیانشده، شفیعی و همکاران [15] که در مطالعه خود به بررسی تأثیر یک روش کمتهاجمی اما مؤثر بر بهبود تعادل کودکان مبتلا به فلج مغزی پرداختهاند، با استفاده از آزمون استاندارد تعادل برگ (BBS)، تأثیر 8 هفته تمرین منظم هاتایوگا را ارزیابی کردند. نتایج این تحقیق بسیار امیدوارکننده بود و نشان داد انجام مستمر این تمرینات میتواند به افزایش چشمگیر امتیازهای تعادلی در این کودکان منجر شود. در طول این برنامه تمرینی، تأکید ویژهای بر وضعیتهای ایستایی، حرکات کششی متقارن، تکنیکهای تنفس عمیق و افزایش آگاهی بدنی شده بود. به نظر میرسد همین ترکیب هوشمندانه عامل کلیدی در کاهش نوسانات قامتی و بهبود پایداری وضعیتی کودکان بوده است. نتایج این تحقیق با مطالعات مشابه دیگر نیز همخوانی دارد. برایمثال، پژوهش منصوری و همکاران [32] که بر روی تمرینات تعادلی با ترامپولین (ریباندتراپی) انجام شده بود، نشان داد فعالسازی عضلات ضدجاذبه و تمرکز بر کنترل قامت، مشابه همان اصولی که در یوگا مورد توجه قرار میگیرد، میتواند به بهبود قابلتوجه تعادل ایستا منجر شود. این رویکرد یکپارچه نهتنها به بهبود فیزیکی منجر میشود، بلکه با افزایش آگاهی بدنی و تقویت پایداری تنه، به کودکان کمک میکند کنترل بهتری بر حرکات خود داشته باشند. یافتههای این تحقیقات نشان میدهد روشهای درمانی نوین مانند یوگا میتوانند گزینهای مؤثر، کمخطر و درعینحال لذتبخش برای بهبود کیفیت زندگی کودکان مبتلا به فلج مغزی باشند.
توانبخشی مبتنی بر تحریک شنیداری ناملایم و بهبود تعادل کودکان CP
اختلال در وضعیت تعادل و کنترل حرکت، شایع ترین اختلال حرکتی در کودکان مبتلا به CP میباشد. در کنترل حرکات و حفظ تعادل بدن، هیچ ارگانی از بدن به تنهایی، این وظیفه را برعهده نداشته و در این فرایند، تمامی سیستم عصبی، عضلانی و اسکلتی نقش دارند [52، 53].
گیرندههای شنوایی و بینایی، نقش مهمی در حفظ تعادل و پاسخهای بدن بهصورت تغییر تون عضلانی و تغییرات حرکتی خاص در پاسخ به عدم تعادل و یا ادامه حرکت دارند [27، 54]. گیرندههای شنوایی، پس از تحریک توسط محرکهای شنیداری، با فعالکردن سیستم عصبی خودکار و سپس پاسخ این سیستم به دو صورت حرکتی و شناختی، بر حفظ تعادل بدن تأثیرگذار خواهند بود. در صورت وجود محرکات شنیداری شدید، با فعال شدن سیستم عصبی خودکار، سبب اختلال در تون عضلانی و حرکات افراد و همچنین اختلال در فرایند شناختی افراد بهصورت دشواری در توجه و تمرکز، به عدم تعادل و برهم خوردن وضعیت ایستایی افراد منجر خواهد شد [55، 56].
واک و همکاران (2007) در مطالعه کارآزمایی بالینی مداخلهای خود، به بررسی تحریک ریتمیک شنوایی برای کودکان مبتلا به فلج مغزی اسپاستیک (CP) در یک محیط بالینی بهمنظور تعیین اثربخشی آن در تمرین راه رفتن پرداختند. گروه تحت آموزش با درمانگر، تفاوت آماری معنیداری را در طول گام، سرعت و تقارن نشان دادند. یافتهها نشان دادند تحریک ریتمیک شنوایی، عملکرد راه رفتن را در بیماران با نقص در راه رفتن مناسب، بهصورت قابلتوجهی بهبود میبخشد [56].
یافتههای حاصل از مطالعه توصیفی-تحلیلی اسماعیلپور نوسر و همکاران [18] نشان میدهد تحریک شنیداری ناملایم با شدت بالا، بهویژه در شرایطی مانند ایستادن با چشم باز روی سطوح نرم، به ناپایداری در تعادل ایستای کودکان مبتلا به فلج مغزی اسپاستیک منجر شده است. این مداخله بهصورت مستقیم، عملکرد سیستم تعادلی را با اختلال مواجه کرده و شاخصهایی نظیر «مرکز نوسان بدن» و «ثبات وضعیتی» در این کودکان کاهش یافت. همچنین، در آزمونهای انجامشده، پاسخهای تعادلی در حین دریافت محرکات صوتی شدید دچار نوسانات بیشتری شدند که نشاندهنده تأثیر منفی این نوع تحریک بر کنترل پاسچرال است [18].
این نتایج در تضاد با نتایج مطالعه واک و همکاران [56] میباشد، زیرا تحریکات شنیداری ساختارمند و ریتمیک، در محیط بالینی باعث بهبود قابلتوجهی در پارامترهای راهرفتن از جمله طول گام، سرعت و تقارن حرکت در کودکان مبتلا به CP شده است که این تفاوت نتایج، از نظر تحلیلی قابلتفسیر است. محرکات شنیداری ساختارمند (نظیر ضربآهنگ موسیقی با فرکانس تنظیمشده) میتوانند نقش تسهیلکننده در برنامهریزی حرکتی داشته باشند؛ درحالیکه تحریکات ناملایم و با شدت بالا ممکن است موجب اختلال در پردازش حسی-حرکتی و افزایش فشار شناختی شوند، بهویژه در کودکان با نقص در پردازش حسی.
توانبخشی مبتنی بر استفاده از اسپلینت کوتاه شست و بهبود عملکرد در انگشتان کودکان CP
اختلال در عملکرد اندام فوقانی بهخصوص در انگشتان دست در کودکان مبتلا به فلج مغزی شایع بوده و بر تمامی عملکردهای فردی و اجتماعی تأثیرگذار میباشد. حفظ عملکرد انگشتان در انجام فعالیتهای روزمره زندگی در کودکانCP بسیار مهم و ضروری بوده و بر مشارکت آنها در فعالیتهای شخصی، بازی و سرگرمی، خوردن غذا و لباس پوشیدن مؤثر خواهد بود [26].
انگشت شست نقشی مهم در جابهجایی اشیا، گرفتن اجسام و کمک به عملکرد سایر انگشتان دارد. تغییر شکل و ناتوانی در انگشت شست، باعث اختلال در مشتکردن شده و مشکلاتی را در عملکرد سه انگشتی در افراد ایجاد میکند [57]. تغییر شکل در انگشت شست کودکان CP سبب تغییر وضعیت به سمت داخل، چرخش به داخل و خم شدن استخوان متارکارپ خواهد شد. بهدنبال این وضعیت، شست در کف دست جمع شده و سایر انگشتان نیز با گذشت زمان دچار بدشکلی و تغییر وضعیت خواهند شد. هدف از فرایند توانبخشی آموزش تمرینات و استفاده از اسپیلنت کوتاه شست برای افزایش فاصله استخوان متاکارپ اول و دوم در انگشتان شست و اشاره میباشد. همچنین استفاده از اسپیلنت کوتاه در انگشت شست، باعث بهبود دامنه حرکتی، جلوگیری از جمعشدگی و کاهش خستگی انگشتان خواهد شد [26، 58].
نتایج مطالعه رودریگز و همکاران [59] که به بررسی تأثیر استفاده از ارتز ابداکشن انگشت شست بر مهارتهای عملکردی کودک مبتلا به فلج مغزی همیپارتیک و اسپاستیسیتی خفیف پرداخته است، نشان میدهد استفاده از ارتز ابداکشن شست، میتواند به افزایش دامنه حرکتی فعال دست در کودکان مبتلا به فلج مغزی اسپاستیک خفیف منجر شود. در مرحله مداخله، کودک دامنه حرکت فعال اکستنشن و خم شدن مچ، خم کردن و بازکردن انگشت شست و گرفتن اجسام توسط این انگشت را بهطور قابلتوجهی افزایش میدهد. همچنین در مطالعه نفیسه سادات شریفی و همکاران (1398) که با هدف بررسی تأثیر اسپلینت کوتاه شست بر عملکرد دست کودکان با فلج مغزی 8-12 ساله انجام شده است، یافتهها نشان میدهد استفاده از اسپلینت کوتاه شست، 6-8 ساعت در روز و 4-6 ساعت در شب بهمدت 8 هفته به بهبود معناداری در دامنه حرکتی، دور شدن ازکف دست و حرکت به سمت خارج انگشت شست منجر خواهد شد [22].
یافتههای حاصل از مطالعه پیزا و همکاران [60] نشان میدهد استفاده روزانه از اسپیلنت بهمدت 2 تا 3 ساعت در روز بهمدت حداکثر 3 ماه در یک دوره طولانی با کاهش اسپاستیسیته و درد و با افزایش دامنه حرکت در مچ دست همراه است. استفاده از اسپیلنت شست در زمانی که انتظار نمیرود اندام فوقانی همیپلژیکشده بهبودی یابد نیز پیشنهاد میشود. نتایج مطالعه حاضر نشان میدهد اسپیلنت شست باید بهعنوان بخشی از یک رویکرد یکپارچه در نظر گرفته شود تا بهعنوان بخشی از جایگزینی برای درمانهای دیگر. میتوان از آن برای مدت طولانی در منزل در هنگام استراحت استفاده کرد و نتایج مطلوب آن را در بیماران مشاهده کرد.
تحقیقی که در سال 2019 نفیسه سادات شریفی و همکاران انجام دادند، به بررسی تأثیر اسپلینت کوتاه شست بر عملکرد دست کودکان 8 تا 12 ساله مبتلا به فلج مغزی پرداخت. نتایج این مطالعه که در جدول شماره 2 ارائه شده، نشان میدهد استفاده منظم از این اسپلینت بهمدت 8 هفته (روزانه 6 تا 8 ساعت) میتواند تغییرات مثبتی در عملکرد حرکتی دست این کودکان ایجاد کند.
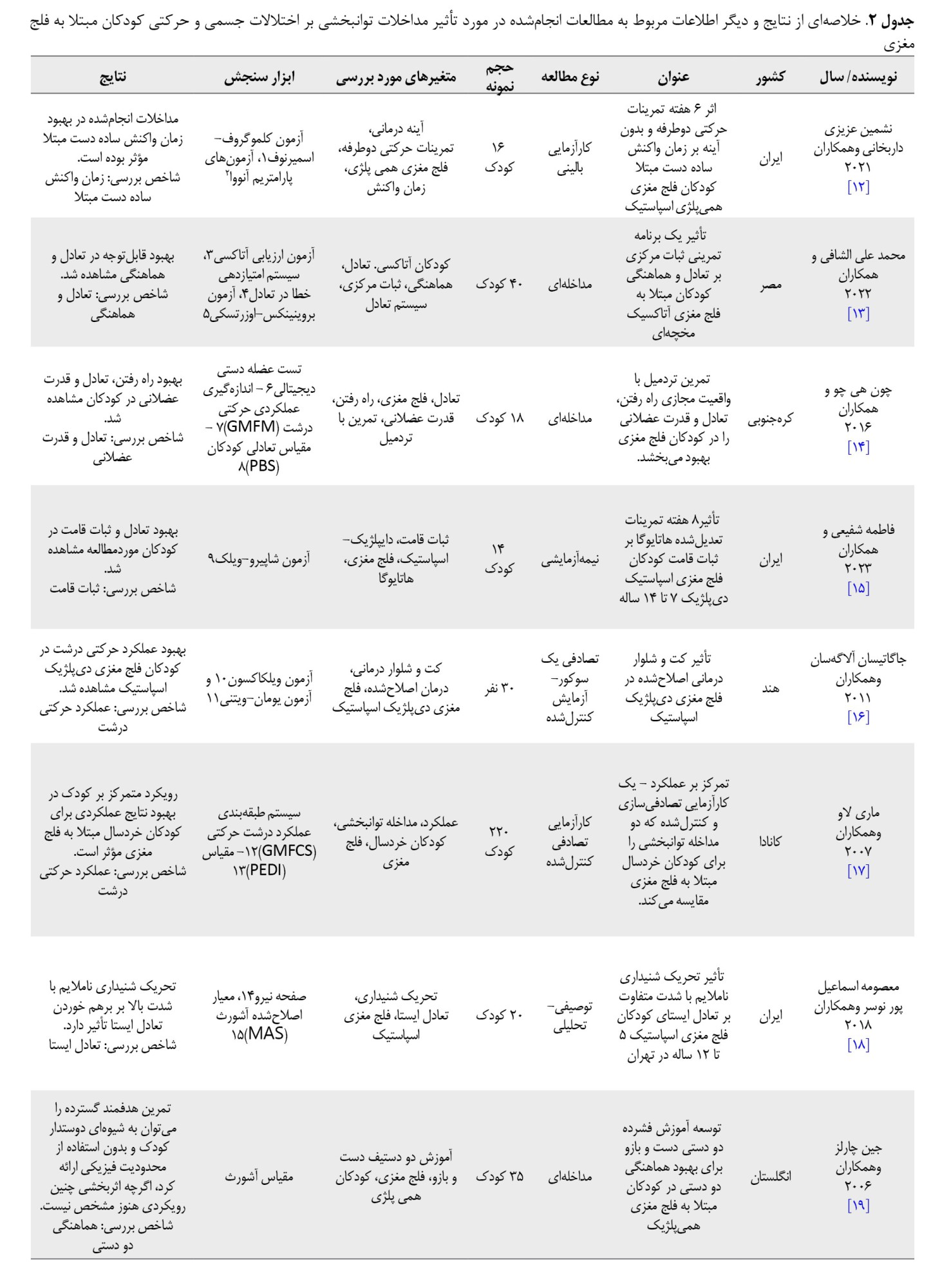
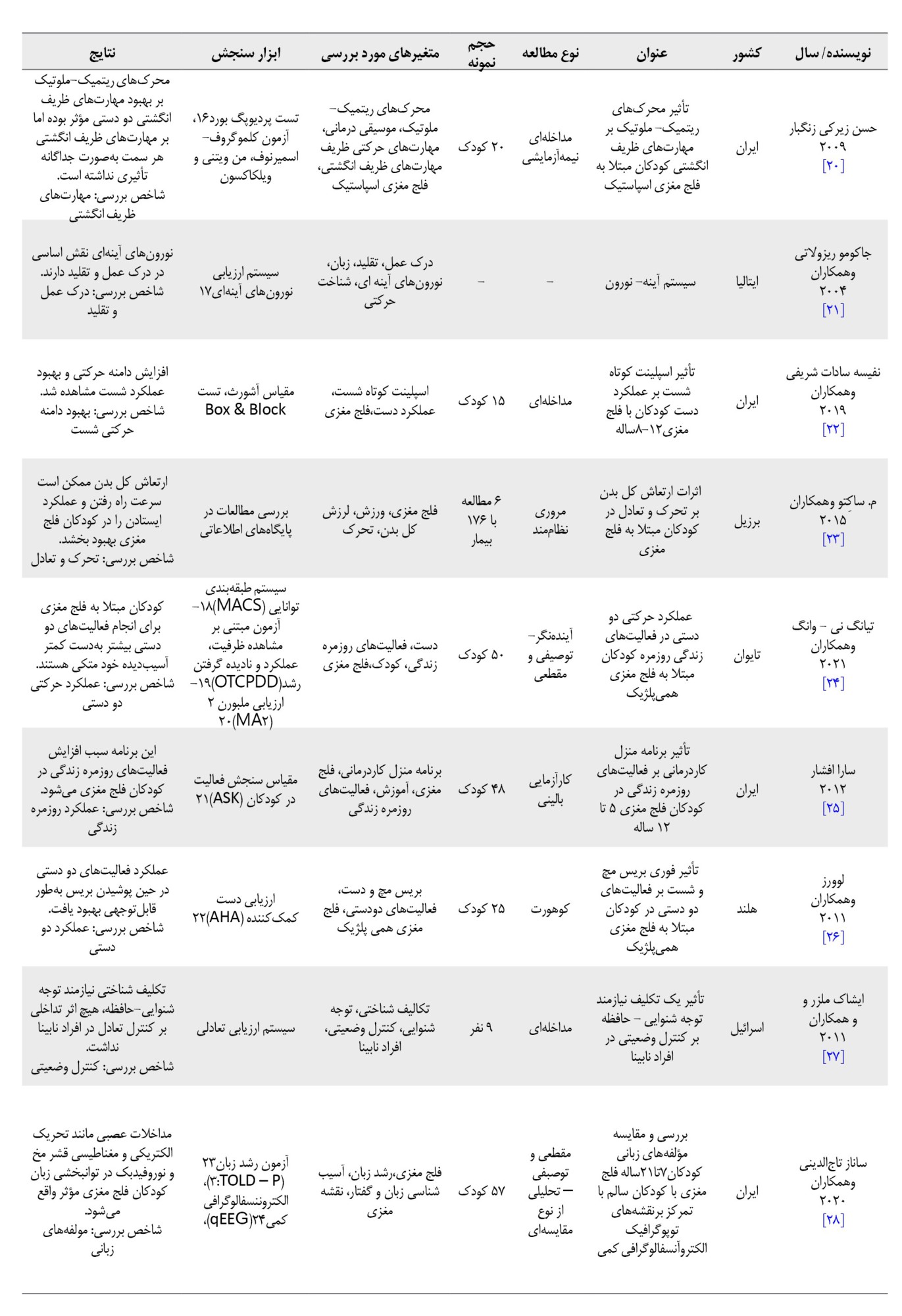


براساس یافتهها، پس از این دوره درمانی، دامنه حرکتی فعال شست افزایش یافته، انحراف انگشت به سمت کف دست کاهش پیدا کرده و مهارتهای گرفتن و نگهداشتن اشیا نیز بهبود قابلتوجهی نشان دادهاند. این تأثیرات بهویژه در عملکرد سهانگشتی (شست، اشاره و میانی) که نقش کلیدی در انجام حرکات ظریف دارند، مشهود بوده است. این نتایج با تحقیقات پیشین نیز همسو است. برایمثال، مطالعه رودریگز و همکاران [59] در مطالعه خود اشاره کردند که استفاده از ارتز ابداکشن شست میتواند دامنه حرکتی مچ و انگشتان را افزایش دهد و مهارت گرفتن را بهبود بخشد. بهعلاوه، پژوهش پیزا و همکاران [60] نیز تأیید میکنند که استفاده طولانیمدت از اسپلینت شست نهتنها باعث کاهش اسپاستیسیته و افزایش دامنه حرکتی میشود، بلکه میتواند به کاهش درد در این کودکان نیز کمک کند.
توانبخشی و بررسی مؤلفههای زبانی در کودکان CP با تمرکز بر نقشههای توپوگرافیک الکتروآنسفالوگرافی کمی
فلج مغزی یک بیماری با ریشه نوروبیولوژیکی بوده که به اختلالات زبانی منجر شده و با مشکلاتی در برقراری ارتباط، نقض در گفتار صحیح و برقراری تعاملات اجتماعی همراه خواهد بود [61]. براساس آخرین آمار، در 33 تا 63 درصد از کودکان مبتلا به فلج مغزی، اختلالات زبان و گفتار مشاهده میشود. ازاینرو، تدوین برنامه توانبخشی شناختی و گفتاردرمانی، مختص هر فرد و با دقت و توجه بیشتر در این کودکان ضروری خواهد بود [62].
یکی از مشکلات شایع در کودکان مبتلا به CP، مشکل در مهارت خواندن بوده که ازاینرو، عملکردی متفاوت و ناکامل را در رمزگشایی کلمات ( تولید گفتار، تشخیص قافیه و آگاهی واجی) در این بیماران مشاهده خواهیم کرد. تأخیر در کسب مهارت لازم برای ارتباط بین فرایندهای درک ذهنی و تشخیص و طبقهبندی صداهای گفتاری از یکدیگر، باعث مشکلاتی در فرایند شنیداری و بهدنبال آن عدم گفتار مناسب خواهد شد [63، 64]. مشکلات رایج در گفتار بیماران مبتلا به CP شامل جابهجایی آواها در گفتار، حدف همخوان آغازی، میانی و پایانی کلمات (بهعلت ناتوانی در بهدست آوردن مهارت واجی و یا تأخیر در رشد حرکتی- عصبی و زبانی)، مشکل در بهکاربردن زمان دستوری در جملات ( مشکل در تمایز بین زمان گذشته، حال و آینده و تطابق بین فاعل و فعل) و مشکل در درک و تکرار جملات پیچیده میباشد [65، 66].
ساناز تاجالدینی و همکاران (1399) در مطالعات مقطعی توصیفی-تحلیلی خود به این نتیجه دست یافتند که مداخلاتی تحت عنوان فناوریهای عصبی مانند تحریک الکتریکی قشر مخ، تحریک مغناطیسی قشر مخو نوروفیدبکبا تغییر ساختار اتصالات شبکههای عصبی در نواحی مختلف مدنظر در مسیر برنامهریزی فردی برای توانبخشی زبان کودکان فلج مغزی در کنار گفتاردرمانی کاربردی مؤثر واقع میشود. همچنین یافتههای این پژوهش نشان میدهد که اولین و مهمترین شاخصه نیازمند به بهبود در کودکان فلج مغزی حوزه تکمیل دستوری است که نیازمند توجه و دقت بیشتر به آن میباشد. در این پژوهش اینگونه بیان میشود که استفاده از نقشهبرداری و تصویربرداری مغزی و رویکردهای نوین در علوم اعصابشناختی، بینش و اطلاعات مبتنی بر شواهد بیشتری در ارتباط با نقشه کارکردی مغز حین اختلالات و ناکارمدیهای زبان گفتاری در کودکان فلج مغزی ارائه میدهد [28].
توانبخشی و بهبود فعالیتهای روزمره زندگی درکودکان CP
اختلالات جسمی و حرکتی موجود در کودکان مبتلا به CP، مشکلات متعددی را در سطح استقلال افراد و مشارکت در انجام فعالیتهای روزمره زندگی در این بیماران بهوجود میآورد. ازطرفی نیز مدیریت صحیح در انجام فعالیتهای فردی و اجتماعی و مشارکت در انجام فعالیتهای روزمره زندگی، نقشی مهم در سلامت جسمی و روانی و ارتقای کیفیت زندگی این افراد خواهد داشت [67، 68]. توانبخشی مبتنی بر فعالیتهای روزمره زندگی در کودکان CP، با هدف پیشگیری از کانترکچر و دفورمیتی انجام شده و در راستای تسهیل ﺣﺮﻛﺖ و ارتقای سلامت جسمی مورد استفاده قرار میگیرد [69].
یافتههای حاصل از مطالعات، اهمیت نگاهی جامع به توانبخشی را پررنگ میکنند؛ جایی که بهبود حرکات به تنهایی کافی نیست، بلکه تأثیر آن بر زندگی واقعی کودک است که اهمیت دارد. ازاینرو، مطالعه سارا افشار [25]، بهخوبی این موضوع را نشان میدهد. در این پژوهش، کودکان تحت یک برنامه کاردرمانی خانگی ساختارمند قرار گرفتند. نتایج بسیار امیدبخش بود؛ پس از مداخله، کودکان در انجام کارهای روزمرهای مثل پوشیدن لباس، غذا خوردن و کنترل حرکات دست و پا پیشرفت قابلتوجهی داشتند. پژوهشگران برای سنجش این تغییرات از مقیاس ASK (ابزار ارزیابی مراقبت از خود در کودکان) استفاده کردند که به وضوح نشان داد چنین برنامههایی میتوانند استقلال عملکردی کودکان را به شکل ملموسی بهبود بخشند. این یافتهها با نتایج مطالعه کارآزمایی بالینی تصادفی شده لاو و همکاران [17]، همخوانی دارد. این محققان با تأکید بر «رویکرد عملکردمحور» ثابت کردند که در مورد کودکان خردسال، مداخلاتی که مستقیماً بر فعالیتهای معنادار زندگی روزمره متمرکز هستند، بسیار مؤثرتر از برنامههایی عمل میکنند که صرفاً به بهبود عملکرد عضلانی یا حرکتی میپردازند. نکته جالب در این پژوهش، استفاده از ابزارهای استانداردی مثل مقیاس اندازهگیری ناتوانیهای کودکان (PEDI) و سیستم طبقهبندی عملکرد حرکتی درشت (GMFCS) بود که به پژوهشگران امکان داد بهبودها را نه براساس معیارهای خشک بیومکانیکی، بلکه از منظر تغییرات واقعی در زندگی کودکان ارزیابی کنند.
درنتیجه براساس مطالعات انجامشده میتوان اینگونه بیان کرد که برای دستیابی به بهترین نتایج در توانبخشی کودکان مبتلا به فلج مغزی، باید به جای تمرکز بر بهبود حرکات، باید بر افزایش استقلال کودک در انجام کارهای روزمره تأکید کرد. چنین نگاهی میتواند کیفیت زندگی این کودکان و خانوادههایشان را به شکل محسوسی تحت تأثیر قرار دهد.
توانبخشی مبتنی بر ماساژدرمانی و بهبود تون عضلانی کودکان CP
علیرغم روشهای درمانی مرسوم در درمان و بازتوانی کودکان مبتلا به فلج مغزی، امروزه از درمانهای مکمل از جمله ماساژدرمانی، آبدرمانی، طبسوزنی، طبگیاهی موضعی و خوراکی، دعا و نیایش و رژیمهای خاص استفاده میشود که براساس مطالعات سندرز و همکاران (2003)، بیشترین استفاده از طب مکمل مختص به دعا و نیایش (40 درصد) و ماساژدرمانی (38 درصد) میباشد [70].
در مطالعه رادومسکی و همکاران (2008) که با هدف بررسی تأثیر فشار نقطهای توسط انگشت بر فلج مغزی اسپاستیک ناشی از حوادث زایمانی انجام شد، یافتههای مطالعه نشان داد اختلاف معناداری در 10 مؤلفه (گفتار، آبریزش دهان، هوش، غلتیدن، ایستادن، نشستن، گرفتن با دستها، آبریزش از دهان، اداکسیون شست، گام برداشتن و راه رفتن قیچی شکل) بین قبل و پس از درمان (0/01>P) در کودکان مشاهده شد که تأثیر 92/5 درصدی این مداخله، بسیار قابلتوجه بود [44].
براساس مطالعه کارآزمایی بالینی که فیروزه ساجدی و همکاران (1386) که با هدف بررسی تأثیر افزودن ماساژ سوئدی به کاردرمانی بر تونوس عضلانی کودکان فلج مغزی اسپاستیک انجام دادند، یافتهها نشان میدهد تون عضلات اندامهای تحتانی و فوقانی، تنه و گردن در گروههای مداخله و کنترل، قبل و پس از درمان تفاوت چندانی نداشته اما کاهش تون عضلات تنه و اندام فوقانی اگر به تنهایی در هر یک از گروهها بعد از مداخله نسبت به قبل آن مورد بررسی قرار گیرد، اختلاف معناداری به چشم میخورد. در این پژوهش اینگونه بیان میشود که ماساژدرمانی به تنهایی در کاهش تون عضلات تأثیر معنیداری نداشته است. ازاینرو در برخی از مطالعات، از ماساژدرمانی بهعنوان درمانی مکمل با درمانهای مرسوم (دارودرمانی) و همراه با اقدامات کاردرمانی و فیزیوتراپی مورد استفاده قرار میگیرد [31]. در این راستا، مطالعات مختلفی از جمله تأثیر روش ترکیبی ماساژدرمانی و طب غربی همراه با خانوادهدرمانی بر روی 140 کودک مبتلا به CP انجام شده است که نتایج آن نشان میدهد توانایی کودکان در طرفیت تطابقی حرکتی و اجتماعی پس از مداخله بهبود قابلتوجهی داشته که میتوان از این روش ترکیبی بهعنوان روش درمانی مؤثر و قابلاجرا در کودکان CP استفاده کرد. بنابراین، طبق مطالعات انجامشده در مورد تأثیر واقعی ماساژدرمانی بر تون عضلانی کودکان مبتلا به فلج مغزی، به تحقیقات خاص و با دقت بیشتر برای قضاوت در مورد این موضوع نیازمند خواهیم بود [71].
توانبخشی مبتنی بر تکنیک کینزیوتیپ و بهبود عملکرد کودکان CP
کینزیوتیپ روشی است که بهعنوان مکمل در درمان نقایص عملکردی مورد تأیید قرار گرفته و در موارد متعددی در برنامه توانبخشی مورد استفاده قرار میگیرد. باتوجهبه خاصیت الاستیکی، وجود خطوط موجی پشت آن و روش مخصوص چسباندن آن بر روی پوست، عملکرد و خصوصیات الاستیکی عضله، پوست و فاسیا را تقلید کرده و درمواردی بهعنوان کمککننده در حرکت عضلات و انجام عملکرد مناسب اندامها نقش داشته و سبب باز توانی سیستم عصبی عضلانی میشود. علاوهبراین، کینزیوتیپ با اثر کششی که روی پوست اعمال میکند، سبب بهبود جریان خون در بافت آسیبدیده شده که همین امر سبب کاهش درد و بهبود عملکرد حرکتی در افراد خواهد شد. نیرویی که کینزیوتیپ به پوست وارد میکند سبب تحریک گیرندههای محیطی سطح پوست شده و به بافتهای زیرین پوست منتقل میشود. بهعلت ارتباط این گیرندهها با حس عمقی، درد و کنترل حرکتی، بر عملکرد عصبی و عضلانی تأثیر گذاشته و با گذشت زمان در کاهش ادم و تورم بافت، کاهش اسپاسم و تقویت عضلات ضعیفشده مؤثر خواهد بود. درواقع با اعمال کینزیوتیپ فضایی بین پوست و عضله ایجاد میشود که میتواند فشار و ناراحتی را از روی گیرندههای حسی عصبی برداشته و درنتیجه، گردش خون ناحیه بهبود یافته و درد آن نیز کاهش مییابد [72].
در مطالعه مداخلهای مارکو آیوسا و همکاران (2009) که با هدف بررسی تأثیر تکنیک کینزیوتیپ بر روی مچ پا و بهبود رشد حرکتی در کودکان همیپلژی انجام شد، دریافتند مهارتهای عملکردی حرکت (افزایش سرعت راه رفتن)، پایداری حرکات (کاهش عرض گام و انحراف زانو) و تقارن حرکات (اداکشن، چرخش داخلی و خارجی بین دو اندام) در کودکان بهبود یافته و استفاده از نوار کینزیوتیپ، از عضلات ضعیف حمایت کرده و فعالیت طبیعی آنها را تسهیل میکند. یک مورد عدم بهبودی در این مطالعه مشاهده شد که این مورد مربوط به کودکی با مشکل دیس پراکسی همراه با نقص یکپارچگی حسی بود که این کودک بهعلت مشکلات موجود، افزایش فیدبک حسی حاصل از کینزیوتیپ را نمیتوانست بهطور مناسب نشان دهد [73].
یافتههای حاصل از مطالعه مروری ذبیح الله راستی و همکاران (1394) که با هدف بررسی تأثیر تکنیک کینزیوتیپ در کودکان مبتلا به فلج مغزی انجام شد، نشان میدهد این تکنیک بر تواناییهای حرکتی ظریف و درشت، استقلال عملکردی در فعالیتهای روزمره زندگی، مهارتهای حرکتی ظریف دست و اندام فوقانی موثر خواهد بود [34].
یافتههای مطالعه مازون و همکاران [35] بهصورت پایلوت، بر روی 16 کودک همیپلژیک، نتایج جالبی به همراه داشت. نتایج این مطالعه نشان داد استفاده مستمر از این نوارها در اندام فوقانی میتواند به افزایش دامنه حرکتی مفاصل و کاهش سفتی عضلات (اسپاستیسیته) منجر شود. نکته قابلتوجه این مطالعه، تأکید بر دوره 12 هفتهای استفاده از این روش بود که بهبودهای محسوسی بهویژه در عملکرد حرکتی شانه و آرنج کودکان ایجاد کرد.
پژوهش مداخلهای دیگری که در سال 2015 توسط زینب حسین [36] انجام شد، نشان داد کاربرد این تکنیک میتواند فراتر از اندام فوقانی مؤثر باشد. این مطالعه بر استفاده از نوارهای کینزیوتیپ در ناحیه مچ پا متمرکز بود و بهبود قابلتوجهی در کنترل وضعیتی کودکان مبتلا به همیپارزی گزارش کرد. محققان در این پژوهش از سیستم پیشرفته بایودکس برای ارزیابی دقیق تعادل و وضعیت بدن استفاده کردند که نتایج آن به وضوح نشاندهنده تأثیر مثبت این روش بر تعادل و وضعیت قرارگیری بدن (پاسچر) بود.
این یافتهها نشان میدهند نوارهای کینزیوتیپ میتوانند ابزار مؤثری در توانبخشی کودکان فلج مغزی باشند و پزشکان و درمانگران را به استفاده بیشتر از این روش غیرتهاجمی و کمعارضه تشویق میکند. البته باید توجه کرد که مانند هر روش درمانی دیگر، استفاده از نوارهای کینزیوتیپ نیز باید با ارزیابی دقیق هر بیمار و تحت نظر متخصصان صورت گیرد تا بهترین نتایج حاصل شود.
توانبخشی مبتنی بر استفاده از واقعیت مجازی و بهبود عملکرد اندام فوقانی در کودکان CP
امروزه از روش واقعیت مجازی بهعنوان روشی جدید برای شبیهسازی جهان پیرامون با استفاده از کامپیوتر و ارتباط آن با یک فرد ارتباطدهنده در فرایند توانبخشی بسیاری از بیماریها استفاده میشود. افرادی که از این تکنولوژی استفاده میکنند، قادر هستند بهعنوان مشارکتکننده فعال در فضای سهبعدی، با دستکاری فضای اطراف خود، عملکردی مناسب را تجربه کنند [74-76].
یادگیری مهارتهای جدید، بخشی مهم در فرایند پلاستیسیته سیستم عصبی از طریق سیستم نورونهای آیینهای میباشد. در این روش بهصورت همزمان، از تکرار تمرینات، مشاهده حرکات، تقلید عملکرد و تقویت اندام مبتلا استفاده میشود. در هر جلسه درمانی متناسب با شرایط و پیشرفت روند درمان، از بازیها و تکرار و تقلید عملکردهایی استفاده میشود که کودکان با غلبه بر ترس از شکست در انجام حرکات با اندام آسیبدیده و مبتلا، بتواند به تقویت آنها کمک کند [38، 77].
در تکنولوژی واقعیت مجازی نوع، شدت و مدتزمان فعالیت افراد قابلکنترل و در مواردی توسط خود افراد قابلاصلاح بوده که با گذشت زمان، تغییراتی را در عملکرد و فعالیتهای روزمره این افراد مشاهده خواهیم کرد [78]. یکی دیگر از مزایای مهم این تکنیک این است که بهدلیل شرایط موجود در دنیای واقعیت مجازی، افراد (بهخصوص کودکان CP) مجبور به ارائه سریع فیدبک به رخدادها میباشند که بازخورد سریع این عملکرد بر عملکرد مشابه در دنیای واقعی برتری دارد، چراکه فاصله زمانی بین توصیههای درمانگر و بازخورد بیمار در دنیای واقعی بیشتر بوده و یادگیری را با تأخیر مواجه میکند [29، 79].
در مطالعه کارآزمایی بالینی تصادفی حمیدرضا رستمی و همکاران (1390) که به بررسی کارایی واقعیت مجازی بر عملکرد اندام فوقانی کودکان مبتلا به فلج مغزی همیپارزی میپردازد، یافتهها حاکی از بهبود عملکرد، سرعت و مهارت در اندامهای فوقانی بهدنبال دریافت تمرینات حسی-حرکتی در فضای مجازی بوده که این نتایج، 3 ماه پس از اتمام تمرینات نیز ماندگار بوده است [37]. در این تکنیک بهدلیل زمینه محیطی شبیه به واقعیت و جذاب مجازی، افراد با میل و انگیزه بیشتر به تکرار تمرینات پرداخته و همین امر بنابر تئوری یادگیری حرکتی که یادگیری را حاصل تمرینات مکرر فعالیتها میداند، سبب عملکرد مناسب و بازتوانی بسیاری از فعالیتهای روزانه خواهد شد [80، 81].
تحقیقات اخیر نشان میدهند فناوری واقعیت مجازی میتواند تحولی در توانبخشی کودکان مبتلا به فلج مغزی ایجاد کند. در مطالعه مداخلهای ریچل میریچ و همکاران [29]، از پلتفرمهای تجاری مانند Kinect برای طراحی برنامههای درمانی استفاده شد. نتایج این پژوهش نشان داد تمرینات در محیط مجازی نهتنها به بهبود حرکات اندام فوقانی کمک میکند، بلکه دو مزیت کلیدی دیگر هم دارند: افزایش انگیزه درونی کودکان و تقویت درگیری شناختی آنها. این عوامل در کنار هم باعث شدهاند نتایج درمانی پایداری مشاهده شود.
پژوهش مداخلهای دیگری نیز که در سال 2016 توسط چون هی چو و همکاران [14] انجام شد، ترکیب هوشمندانهای از تمرینات تردمیل و واقعیت مجازی را آزمایش کرد. این روش به بهبود چشمگیری در تعادل، سرعت راه رفتن و قدرت عضلات تنه و اندام تحتانی منجر شد. اگرچه تمرکز اصلی این مطالعه بر اندام تحتانی بود، اما اصول آن قابلتعمیم به توانبخشی اندام فوقانی نیز هست. این مطالعات نشان میدهند که وقتی درمان به شکل بازی طراحی شود، نهتنها اثربخشی بیشتری دارد، بلکه کیفیت زندگی کودکان و خانوادههایشان را نیز بهبود میبخشد.
توانبخشی مبتنی بر تمرینات ورزشی و توزیع نیروی وزن بدن بر پنجه و پاشنه و افزایش تعادل در کودکان CP
عضلات فلکسور کودکان مبتلا به CP، بهدلیل تنشهای موجود و ساختار کج در قامت کودکان CP، در یک حالت اسپاسم دائمی قرار داشته و متعاقب آن، عضلات اکستنسوری در یک حالت کشیده قرار میگیرند. ازطرفی نیز بهعلت عدم تحرک، مشکلات عصبی و اختلال در شکل و ساختار اسکلتی این کودکان، گیرندههای حسی و عمقی دچار نقض شده و بهدنبال این مشکلات، نقض در مفاصل سبب آسیب جدی به تعادل و حرکت آنها میشود [82]. گرفتگی در عضلات فلکسوری ران، زانو و مچ پا همراه با اسپاسم شدید در عضلات شکمی، باعث خمیده شدن به جلو درکودکانCP خواهد شد که همین امر سبب سقوط و افتادن به جلو میشود. در این شرایط، جهت حفظ قامت راست در هنگام ایستادن، کودکان اغلب از استراتژی ایستادن روی انگشتان استفاده کرده و پاشنه پای خود را از روی زمین جدا میکنند. بهدنبال این وضعیت، نیروی ناشی از وزن بدن در تمامی سطوح کف پا توزیع نمیشود و سبب برهم خوردن تعادل در حالت ایستاده میشود [83، 84].
ورزشدرمانی با ایجاد اصلاحاتی در الگوی حرکتی و تمرینات متناسب با شرایط بیماران جهت تغییر در راستای اندام تحتانی به بهبود قامت راست و درنتیجه، توزیع مناسب وزن در تمامی سطوح کف پا کمک میکند [23، 85].
دامیانو و همکاران (1995) در مطالعه مداخلهای خود، کودکان مبتلا به فلج مغزی دیپلژی اسپاستیک را در یک برنامه تقویتی دو طرفه عضلات چهار سر ران با هدف کاهش میزان خمیدگی زانو در حین راه رفتن شرکت دادند. تمرینات باتوجهبه این نکته که کودکان مبتلا به فلج مغزی در سطح عضلات چهار سر ران و ساق پا بهطور قابلتوجهی ضعیفتر خواهند بود آغاز شد. یافتههای مطالعه نشان داد قدرت عضلات چهار سر ران در هر سه زاویه در حالت خم شدن زانو درنتیجه تمرین با وزنه، بهطور قابلتوجهی افزایش یافت. در این مطالعه، ضعف عضله چهار سر ران بهعنوان عاملی در راه رفتن خمیده دیده شد. پس با بازیابی قدرت عضلات بهوسیله تمرینات مقاومتی، میتواند در درمان خمیدگی و اختلال تعادل در این کودکان مفید وافع شود [86].
براساس مطالعه مداخلهای کیوان شریفمرادی و همکاران (2006)، کودکان مبتلا به CP قادر به توزیع نیروی ناشی از وزن بدن بر روی پنجه و پاشنه پای خود نیستند و ازاینرو، عدم تعادل در هنگام ایستادن در آنها مشاهده میشود. یافتههای مطالعه نشان داد ورزشدرمانی، با افزایش انعطافپذیری عضلات فلکسوری و دارای اسپاسم و همچنین با کنترل عضلات اکستنسوری به تعادل افراد کمک کرده و توزیع نیروی ناشی از وزن بدن را بر پاشنه و پنچه پا متعادل ساخته و به آنها در افزایش تعادل در هنگام ایستادن کمک خواهد کرد. همچنین با بیان این نکته که پوشیدن کفش پاشنهدار، با انتقال مرکز جرم کودک به جلو، مرکز سطج اتکا را افزایش داده و این عامل با کاهش فلکشن اضافی در ران و زانو بهعنوان عاملی مهم در توزیع متناسب نیرو بر پاشنه و پنجه پا در بیماران به حساب میآید. پژوهشگر توصیه میکند این نکته در برنامه توانبخشی بیماران بیشازپیش مورد توجه قرار گیرد [42].
توانبخشی مبتنی بر محرکهای ریتمیک-ملوتیک بر مهارتهای ظریف انگشتی در کودکان CP
مهارتهای حرکتی ظریف، نقشی مهم در انجام فعالیتهای روزمره زندگی داشته و به افراد در حفظ استقلال در امور مختلف کمک بسیاری خواهد کرد. این مهارتها را میتوان به دو گروه اصلی شامل مهارتهای درشت دستی (مهارت کنترل و جابهجایی اشیا بزرگ بهوسیله بازو و دست) و مهارتهای ظریف انگشتی (مهارت کنترل و جابهجایی اشیا کوچکتر بهوسیله دست و انگشتان) تقسیم کرد. بهدلیل ارتباط مهارتهای ظریف انگشتی با قشر حرکتی و پیش حرکتی مغز و استفاده بیشتر از این مهارتها به نسبت مهارتهای حرکتی درشت، آسیبپذیری بیشتری را در اختلالات عملکردی در آنها در مشاهده خواهیم کرد [87، 88]. دلیل مشکلات متعدد در انجام فعالیتهای روزمره زندگی در نیمی از کودکان مبتلا به فلج مغزی، اختلال در عملکرد حرکات ظریف میباشد. ازاینرو، اهمیت توجه و تسهیل در انجام این حرکات در قالب روند توانبخشی، بیش از پیش نمایان میشود [87].
امروزه از درمانهای مکمل مانند موسیقیدرمانی بهعنوان روشی غیرتهاجمی، ساده و با هزینه کمتر، همراه با مداخلات توانبخشی در طیف وسیعی از بیماران نیازمند استفاده میشود. محرکهای ریتمیک و ملوتیک نوعی موسیقیدرمانی فعال است که در آن علاوهبر شنیدن قطعهای از موسیقی، به نواختن همزمان با آلات موسیقی نیز پرداخته میشود [20]. موسیقیدرمانی فعال با ایجاد تغییراتی در ساختار مغز، مهارتهای حرکتی ظریف را بهبود بخشیده و به توانایی شناختی در بیماران کمک خواهد کرد [89].
مونته و همکاران (2002) در مطالعه توصیفی-تحلیلی خود، با استقاده از تصویربرداری اولیه از ناحیه حرکتی قشر مغز دریافتند که ناحیهای از مغز افراد موسیقیدان که مرتبط با حرکات ظریف بود، نسبت به همان ناحیه در افراد عادی، بزرگتر بوده و در نتیجه آسیبهای ممکن بر ساختار و عروق مغز، آسیب کمتری خواهند دید. همچنین نتایج نشان داد درصورت آسیبدیدن این ناحیه در افراد موسیقیدان، بهبودی با سرعت بیشتر انجام خواهد شد [90].
مطالعه نیمهآزمایشی حسن زیرکی زنگبار و همکاران (1388) نشان میدهد ﻣﺤﺮکﻫﺎی رﻳﺘﻤﻴﻚ- ﻣﻠﻮدﻳﻚ بر بهبود مهارتهای ظریف انگشتی دو دستی، افزایش نمره کلی مهارتهای ظریف انگشتی، پیشرفت هماهنگی حرکتی ظریف دو دستی مؤثر بوده اما بر مهارتهای ظریف انگشتی هر سمت بهصورت جداگانه، تأثیری نداشته است [20].
توانبخشی مبتنی بر تمرینات ریباندتراپی و بهبود تعادل، انعطافپذیری و قدرت عضلانی کودکان CP
باتوجهبه مشکلات عصبی و عضلانی، نقص در عملکردهای حرکتی و بهواسطه آن، عدم مشارکت فعال در فعالیتهای روزمره در کودکان مبتلا به CP، رویکردهای جدید در علوم توانبخشی به سمت و سوی مشارکت فعالانه کودکان در فعالیتها و تمرینات با استفاده از روشهای جذاب و متناسب سن کودکان کشیده شده است. علاوهبر محدودیتهای موجود در فعالیتهای کودکان، عدم جذابیت و تنوع و همچنین خستهکننده بودن تمرینات بازتوانی، سبب عدم تمایل این کودکان به ادامه روند توانبخشی میشود. با در نظرگرفتن این شرایط، امروزه از روشهای نوین و با جذابیت بیشتر که همراه با بازی فعال در کودکان است، به کار گرفته میشود. یکی از این روشها، تمرینات ریباندتراپی بوده که تأثیر بسزای آن در فرایند توانبخشی درمطالعات مختلف دیده میشود [91، 92].
ریبادتراپی بهوسیله ترامپلین انجام میشود که وسیلهای است با سطح ناهموار و غیرثابت که بهعلت آن که ماهیت حرکات و تمرینات انجامشده بر روی آن خلاف جاذبه زمین بوده، عضلات بیشتری را درگیر خواهد کرد [93، 94]. در طی انجام تمرینات ریباندتراپی، با جهش به بالا و پایین، فرود آمدن روی یک پا و دو پا و حرکات گوناگون در اندامهای فوقانی و تحتانی، با تحریک مکانیسمهای کنترلکننده تعادل در بدن، به حفظ تعادل و وضعیت بدن در فضا کمک خواهد کرد [95].
مطالعهای نیمهآزمایشی توسط سپیده منصوری و همکاران (1394) با هدف بررسی تأثیر 8 هفته تمرینات ریبادتراپی بر روی تعادل، انعطافپذیری و قدرت عضلات زانوی کودکان مبتلا به فلج مغزی اسپاستیک انجام شده است. نتایج مطالعه نشاندهنده اثربخشی این تمرینات بوده و باتوجهبه اینکه این تمرینات در حالت ایستاده انجام میشود، سهم عضلات ضدجاذبه در حفظ تعادل بیشتر بوده و با گذشت زمان به تقویت این عضلات کمک بسزایی خواهد کرد. همچنین بیان میشود بهدلیل جذابیت این تمرین، هزینه کم، خطرات کمتر و قابلیت اجرا در منزل میتواند در طیف وسیعی از کودکان مبتلا به CP استفاده شده و از اثرات مثبت آن استفاده کرد [32].
توانبخشی مبتنی بر تغذیه درمانی
غذا خوردن در سراسر دوره زندگی، در زمینههای مختلف و در هر فرهنگی رخ میدهد و یک فعالیت اساسی زندگی روزمره(BADL) است که بقای پایهای فرد و رفاه را تسهیل میکند [96]. اختلالات تغذیهای در کودکان دارای فلج مغزی از شیوع نسبتاً بالایی برخوردار است [97]. مدیریت تغذیه در کودکان مبتلا به فلج مغزی پیچیده است، زیرا نقص حرکتی ناشی از آسیب یا ضایعه در مغز در حال رشد، میتواند بهطور منفی بر مصرف غذا، هضم و متابولیسم آنها تأثیر بگذارد [98] و درنتیجه خطر سوءتغذیه در آنها را افزایش دهد.
فلج مغزی علت اصلی ناتوانی در دوران کودکی در سراسر جهان است [99، 100]. وضعیت تغذیه بدون شک بر سلامت و رفاه کودکان مبتلا به فلج مغزی تأثیر میگذارد. سوءتغذیه بهطور قابلتوجهی با افزایش بستری شدن در بیمارستان و کاهش مشارکت اجتماعی در کودکان آمریکای شمالی مرتبط بوده است [101]. مشکلات تغذیهای ممکن است در اثر وجود بازتابهای اولیه، آسیبهای حرکتی دهانی، اختلال بلع، آسیبهای حسی با یا بدون مشکلات رفتاری ایجاد شوند و معمولاً با مشکلات پزشکی همانند برگشت مواد غذایی به ریه (آسپیراسیون)، عفونتهای ریوی و رفلاکس همراه میباشند [102]. این مشکلات، مشارکت در فعالیتهای روزمره زندگی بهویژه غذا خوردن را محدود میکنند [103]. مشکلات تغذیهای در 78 تا 90 درصد کودکان فلج مغزی دیده میشود [35] و این مشکلات در کودکان با آسیبهای حرکتی شدید شایعتر میباشد [104].
مداخلات تغذیهای مبتنی بر شواهد یا برنامههای حمایتی میتوانند شرایط را بهبود بخشند یا از پیامدهای منفی سوءتغذیه (مانند احتمال پایین بقا، خطر بالای عفونت و بستری شدن در بیمارستان و مشارکت اجتماعی کم) جلوگیری کنند [105]. سوءتغذیه در کودکان مبتلا به فلج مغزی میتواند توسعه عصبی را مختل کند، ایمنی بدن را کاهش دهد، عضلات تنفسی را ضعیف کند، رشد استخوانی را محدود کند و حتی خطر مرگومیر را افزایش دهد [106، 107]. در برخی موارد فلج مغزی به آسیب غیرپیشرونده به سیستم عصبی مرکزی منجر میشود که اختلالات عملکردی دستگاه گوارش را بهدنبال دارد و در برخی بیماران نیاز به تغذیه رودهای از طریق گاستروستومی ایجاد میکند [108].
یافتههای حاصل از مطالعه کارآزمایی بالینی کای و همکاران در سال 2024 نشان می دهد، مصرف یک فرمول تغذیه رودهای با کالری بالا بهعنوان یک مداخله تغذیهای برای کودکان دچار فلج مغزی بهمدت 6 ماه باعث بهبود در عملکرد حرکتی، قد، وزن و سن کودک و همچنین سطح آلبومین کلی، آلبومین، پرآلبومین و ۲۵-هیدروکسی ویتامین D میشود. نتایج مطالعه نشان داد فرمولهای تغذیهای با پروتئین کامل یا پپتید کالری بالا میتوانند بهطور قابلتوجهی سوءتغذیه در کوکان فلج مغزی را بهبود ببخشند و توسعه عملکرد حرکتی کلی در کودکان مبتلا به فلج مغزی را تقویت کنند و عوارض جانبی کمی داشته باشد. این مداخلات نویدبخش کاربردهای گستردهتر بالینی هستند [41].
همچنین در مطالعه مقطعی میکوایز و همکاران در سال 2024 نشان می دهد، فلج مغزی و تغذیه رودهای بر میزان التهاب رودهای و نفوذپذیری رودهای تأثیرگذار است و این دو فاکتور توسط کالپروکتین و زونولین مدفوعی و پروتئین اتصالدهنده اسید چرب رودهای (IFABP) قابلاندازهگیری هستند. نتیجه مطالعه نشان داد تغذیه رودهای در کودکان فلج مغزی با افزایش کالپروتکتین و زونولین مدفوعی همراه بود و کودکان مبتلا به فلج مغزی افزایش کالپروتکتین مدفوعی را نشان دادند اما افزایش نفوذپذیری رودهای براساس زونولین مدفوعی مشاهده نشد [108].
مطالعه توصیفی-تحلیلی دهقان و همکاران در سال 1395، بر فراوانی اختلالات عملکرد حرکتی دهانی حین تغذیه و برخی از عوامل مؤثر بر آن در کودکان فلج مغزی، نشان میدهد بیشترین تعداد افراد دارای بازتابهای اولیه دهانی غیرطبیعی (نیش، ریشهزایی، زبان) در سطح IV و V عملکرد حرکتی درشت و در سطح III توانایی دستی و نوع کوادریپلژی اسپاستیک قرار دارند. بیشترین فراوانی فقدان عملکرد در مهارت حرکتی دهانی در سطح عملکرد حرکتی درشت V و عملکرد کامل در عملکرد تغذیه دهانی در سطح عملکرد حرکتی درشت I و II مشاهده گردید که نشاندهنده تفاوت معناداری بین عملکرد حرکتی دهانی و سطوح عملکرد حرکتی درشت میباشد [33].
مطالعه مقطعی ویلسون و همکاران در سال 2010، نشان داد کودکان مبتلا به فلج مغزی که درگیری حرکتی دهانی داشتند، بهطور قابلتوجهی بیشتر با خودتغذیه مشکل داشتند، دفعات سرفه و خفگی بیشتری داشتند، شیوع بالاتری از ارزیابی بلع و درمان تغذیهای را تجربه کردند و در مقایسه با کودکانی که درگیری حرکتی دهانی نداشتند، در سنین بالاتری به غذای جامد معرفی شدند. هر دو گروه از کودکان موردمطالعه در این پژوهش از نظر سابقه تغذیه با لوله، تغذیه با بطری، مشکلات با غذاهای جامد، استفاده از تجهیزات تطبیقی، مدت زمان وعدههای غذایی و وجود خفگی، سرفه و تهوع مشابه بودند.
در آخر در این مطالعه نشان داده شد کودکان با و بدون درگیری حرکتی دهانی در ابتدا مشکلات تغذیهای مشابهی داشتند. بااینحال، مشکلات تغذیهای به نظر میرسد در کودکانی که درگیری حرکتی دهانی نداشتند، به میزان بیشتری حل شده است. مشکلاتی که در اوایل زندگی برای کودکان دارای درگیری حرکتی دهانی شناسایی شد، به نظر میرسد با پیشرفت توسعه همچنان ادامه دارد. دادههای مربوط به تغذیه و بلع گزارششده در این مقاله براساس پاسخهای والدین به یک پرسشنامه تغذیه و بلع (FSQ) جمعآوری شده است [39].
نتیجهگیری
ﺑﺮاﺳﺎس یﺎﻓﺘﻪﻫﺎی پژوﻫﺶﺣﺎﺿﺮ، مداخلات توانبخشی سبب بهبود و ارتقا در عملکرد جسمی و حرکتی کودکان مبتلا به فلج مغزی شده و سبب افزایش کیفیت زندگی و مشارکت فعال در فعالیتهای روزمره زندگی در این کودکان خواهد شد. علاوهبراین، مداخلات توانبخشی در ارتقای سلامت و بهداشت این بیماران مؤثر بوده و در مواردی نیز در مراقبتهای تسکینی کاربرد دارد. لذا توصیه میگردد مراقبین بهداشتی برای بهبود کیفیت زندگی بیماران، از این روش غیرتهاجمی، آسان و ارزان استفاده نمایند.
این مطالعه مروری با بررسی تأثیرات روشهای مختلف توانبخشی بر کودکان مبتلا به فلج مغزی، چارچوب ارزشمندی برای تصمیمگیران حوزه سلامت فراهم میکند. یافتهها به وضوح نشان میدهند که رویکردهای تلفیقی شامل روشهای مرسوم و نوین، بیشترین تأثیر را بر بهبود عملکرد حرکتی این کودکان دارند. لذا پیشنهاد میشود مراکز تحقیقاتی با حمایت نهادهای سیاستگذار، پژوهشهای کاربردی بیشتری در این زمینه انجام دهند. تمرکز بر اثربخشی بلندمدت روشها و مقایسه هزینه-فایده آنها میتواند به تصمیمگیریهای بهتر منجر شود.
محدودیتها
در انجام این مطالعه، چندین محدودیت وجود داشت که میتواند بر نتایج و تعمیمپذیری یافتهها تأثیر بگذارد. ازجمله این محدودیتها میتوان به تنوع روشهای توانبخشی و تفاوت در نمونههای مطالعاتی (ازنظر سن، نوع و شدت فلج مغزی) اشاره کرد. علاوهبراین، تفاوت در مدتزمان مداخلات و عدم پیگیری طولانیمدت در برخی مطالعات، ارزیابی اثرات بلندمدت را محدود کرده است. این محدودیتها باید در تفسیر نتایج و ارائه توصیهها مورد توجه قرار گیرند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
در این مطالعه تمام اصول اخلاقی رعایت شد. ازآنجاییکه هیچ آزمایشی بر روی نمونههای انسانی یا حیوانی انجام نشد، نیاز به شناسه اخلاقی نبود.
حامی مالی
این پژوهش هیچگونه کمک مالی از سازمانیهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
مفهومسازی، روششناسی، گردآوری دادهها، نگارش نسخه اولیه مقاله و مدیریت پروژه: علی اکبری؛ جمعآوری دادهها، تحلیل رسمی و نگارش ـ بازبینی و ویرایش: زهرا قراگوزلو؛ اعتبارسنجی: علی اکبری (نویسنده دوم)؛ نظارت، بازبینی انتقادی و تأیید نهایی نسخه مقاله: محدثه بابایی؛ تأیید مقاله: همه نویسندگان.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
References
متن کامل: (282 مشاهده)
مقدمه
فلج مغزی (CP)، آسیب عصبشناختی غیر پیشرونده بوده که سبب اختلال در عملکردهای حرکتی بهدلیل آسیب به مغز کودکان پیش از تولد، آسفیکسی و نارس بودن در هنگام تولد و همچنین عوامل مختلف تأثیرگذار بر مغز کودکان در اوایل تولد میباشد [1، 2]. فلج مغزی بهدنبال ضایعات عصبی رخ میدهد و اغلب با مشکلاتی در بینایی، گفتار، شناخت و رفتار کودکان مبتلا و در مواردی نیز با تشنج همراه است. نقص در اندام فوقانی در افراد مبتلا به فلج نیمه بدن، سبب ناتوانی و نقص در استقلال، عملکرد و کیفیت زندگی میشود [3، 4].
CP براساس اختلال در تون عضلانی کودکان به انواع اسپاستیک، دیسکینتیک، هیپوتونیک و مختلط تقسیم شده و براساس اندامهای درگیر به انواع همیپلژیک، منوپلژیک، تریپلژیک، دیپلژیک، کوادریپلژیک، تقسیمبندی میشود [5]. برحسب محل ضایعه در مغز کودکان، علائم و الگوهای حرکتی متفاوتی در آنها مشاهده میشود. آسیب در قشر حرکتی مغز، سبب نشانههای فلج مغزی اسپاستیک میشود. دیستونی و آتتوز، بهدنبال ضایعات ایجادشده در هستههای قاعدهای مغز مشاهده میشود. همچنین عدم تعادل و مشکلات مرتبط با عدم هماهنگی در حرکت، در کودکان با ضایعات موجود در مخچه مشاهده میشود [6].
کودکان مبتلا از همان ابتدای تولد از سمت سالم خود برای انجام حرکات ارادی و در مواردی از سمت مبتلا برای حرکات غیرارادی استفاده میکنند که این امر سبب میشود با گذشت زمان، اندام مبتلا نادیده گرفته شده و بهدنبال آن ناتوانی و مشکلاتی در سمت مبتلا ایجاد شود. این مشکلات شامل خشکی و سفتی مفاصل، کاهش دامنه حرکتی در مفاصل و تأخیر در رشد استخوان بوده که در پی آن اختلالاتی از جمله اداکشن و گردش داخلی شانه، فلکسیون و پروناسیون آرنج، فلکسیون مچ و انگشتان و انحراف شست به سمت کف دست در سنین بالاتر رخ میدهد که نشاندهنده اهمیت و توجه بیشتر این موضوع میباشد [7، 8]. محدودیتهای جسمی و حرکتی ایجادشده ناشی از بیماری، بر فعالیتهای روزمره زندگی و مشارکت اجتماعی کودکان تأثیر داشته و بر کسب مهارت و شایستگیهای لازم از ابتدای تولد تا نوجوانی وجوانی مؤثر است [9].
شیوع فلج مغزی کودکان در سطح جهان، براساس آخرین تحلیلهای نظاممند انجامشده، بهطور متوسط 1/6 در هر 1000 تولد زنده میباشد. این رقم نشاندهنده کاهش 25 درصدی نسبت به برآوردهای پیشین (یعنی حدود 2/1 در 1000 تولد) بوده، که بهبود مراقبتهای قبل و هنگام تولد در کشورهای با درآمد بالا را بازتاب میدهد. همچنین آمارها نشاندهنده شیوع بالاتر (3/4 در هر 1000 تولد زنده) در کشورهای با درآمد پایین و متوسط می باشد [10]. در ایران نیز آمارها نشاندهنده شیوع فلج مغزی، 2 در هر 1000 تولد زنده میباشد [11].
باتوجهبه تنوع قابلتوجه روشهای توانبخشی برای کودکان مبتلا به فلج مغزی، نیاز به یک جمعبندی منسجم از پژوهشهای انجامشده در این حوزه بهوضوح احساس میشود. هدف اصلی از انجام این مرور دامنهای، دستیابی به یک دید کلی و ساختارمند از انواع مداخلات توانبخشی و میزان اثربخشی آنها در بهبود اختلالات جسمی و حرکتی این کودکان بوده است. در این مطالعه تلاش شده تا با دستهبندی یافتهها در قالب 13 حوزه تخصصی، ضمن بررسی عملکرد مداخلات مختلف، مسیرهای مغفولمانده پژوهشی نیز شناسایی شود.
برخلاف برخی مطالعات پیشین که صرفاً به تحلیل آماری تأثیر چند مداخله مشخص پرداختهاند، ازجمله مطالعهای که در سال 2023 اسمیت و همکاران با تمرکز بر عملکرد حرکتی انجام دادند؛ در این مطالعه سعی شده تصویری جامعتر از وضعیت موجود ارائه شود. علاوهبر مداخلاتی مانند تمرینات مقاومتی یا واقعیت مجازی، سایر رویکردهای نوین مانند یوگا، تحریک شنیداری، مداخلات تغذیهای، اسپلینت و تمرینات دوطرفه نیز بررسی و تحلیل شدهاند.
نکته قابلتوجه این است که هدف این مطالعه فقط بررسی نتایج درمانی نبوده، بلکه تمرکز بر انسجامبخشی به یافتههای پراکنده موجود، شناسایی الگوهای مؤثر درمانی و برجستهسازی خلاهای پژوهشی نیز مورد توجه قرار گرفته است. چنین کاری میتواند به پژوهشگران کمک کند تا در طراحی مطالعات آتی، اولویتها را با دقت بیشتری انتخاب کنند و مسیرهای ارزشمندتری را در پی بگیرند.
ازسویدیگر، یافتههای این مرور میتوانند برای درمانگران، خانوادهها و تصمیمگیرندگان در حوزه سلامت نیز کاربردی باشند؛ چراکه براساس اطلاعات موجود، میتوانند مناسبترین مداخلهها را برای هر کودک انتخاب کرده و از ترکیب درمانهای مؤثر برای بهبود عملکرد حرکتی، تعادل، هماهنگی عضلات و افزایش استقلال فردی بهرهمند شوند.
باتوجهبه پیشرفتهای سریع در حوزه توانبخشی و ورود فناوریهای نوین، بهروزرسانی دانش موجود از طریق مرورهایی از این دست، ضرورتی انکارناپذیر است. نتایج این پژوهش نهتنها وضعیت فعلی مداخلات را روشن میکند، بلکه راه را برای طراحی درمانهای ترکیبی و انجام مطالعات دقیقتر هموار میسازد. بیتردید، چنین نگاهی میتواند گامی مؤثر در ارتقای کیفیت زندگی کودکان مبتلا به فلج مغزی باشد.
مواد و روشها
این مطالعه از نوع مروری دامنهای است که مطابق با چارچوب آرکسی و اومالی [1] در پنج مرحله انجام شد که عبارتاند از: طراحی سؤال تحقیق، جستوجو و استخراج مطالعات مرتبط، انتخاب مقالات براساس معیارهای ورود و خروج، دستهبندی و خلاصهسازی دادهها و تحلیل و گزارش نتایج [1].
طراحی سؤال تحقیق
آیا مداخلات توانبخشی بر اختلالات جسمی و حرکتی کودکان مبتلا به فلج مغزی موثر است؟
جستوجو و استخراج مطالعات وابسته به تحقیق
باتوجهبه ماهیت مرور دامنهای و تمرکز این مطالعه بر شناسایی حوزههای مختلف مداخله و ترسیم چشمانداز پژوهشی، ارزیابی سیستماتیک کیفیت مطالعات بهصورت رسمی انجام نشد. بااینحال، تنها مقالات منتشرشده در مجلات دارای داوری همتا و دارای روششناسی مشخص برای تحلیل نهایی انتخاب شدند.
این استراتژی جستوجو بهمنظور یافتن مطالعات مرتبط با حوزههای مختلف توانبخشی و درمانهای فیزیکی برای افراد مبتلا به ناتوانیهای جسمی یا اختلالات حرکتی، بهویژه در بیماران مبتلا به فلج مغزی، طراحی شده است. روشهای درمانی موردبررسی شامل تمرینات حرکتی دوطرفه، یوگا درمانی، تحریک شنوایی، استفاده از ارتز انگشت شست، توانبخشی شناختی، ماساژ درمانی، درمان با واقعیت مجازی و درمانهای تغذیهای میباشد.
معیارهای انتخاب مقالات
1. مطالعاتی که بر مداخلات توانبخشی بهطور خاص برای کودکان مبتلا به فلج مغزی متمرکز بودند.
2. مطالعاتی با روششناسی مشخص، شامل کارآزماییهای تصادفی کنترلشده، مرورهای نظاممند و مطالعات مشاهدهای.
3. مقالات منتشرشده در مجلات معتبر با فرآیند داوری همتا.مطالعاتی که بهبودهای فیزیکی و حرکتی را بهعنوان پیامدهای اولیه ارزیابی کرده بودند.
معیارهای خروج مقالات
1. مطالعاتی که بر بزرگسالان مبتلا به فلج مغزی متمرکز بودند.
2. مطالعات مربوط به توانبخشی عمومی که بهطور خاص فلج مغزی را هدف قرار نداده بودند.
3. مقالاتی که فاقد روششناسی واضح یا دادههای کافی در مورد مداخلات بودند.
4. مطالعاتی که به زبانی غیر از انگلیسی و فارسی نوشته شده بودند.
انتخاب مطالعات مرتبط
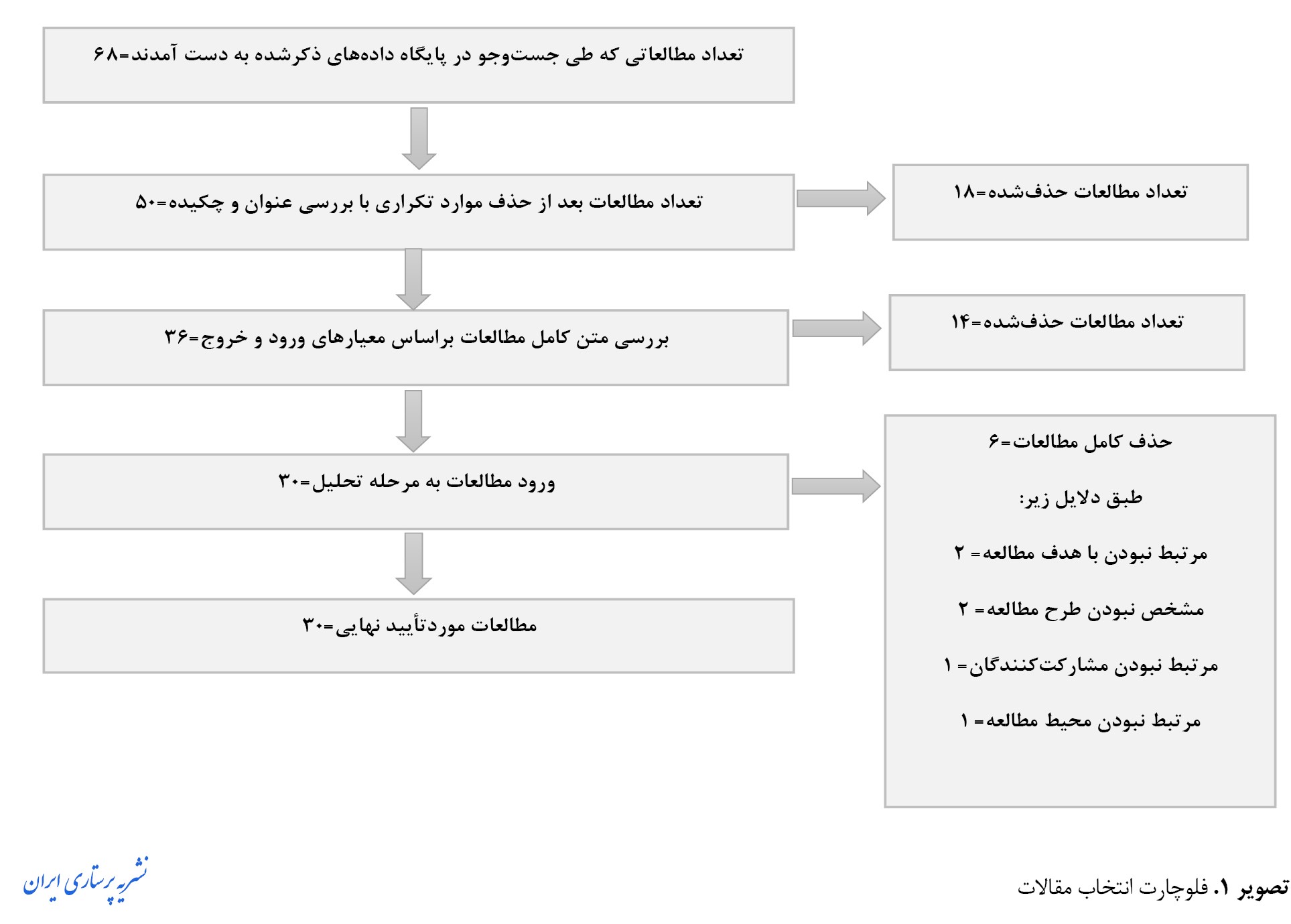
با استفاده از کلید واژههای بالا در مجموع تعداد 68 مقاله به دست آمد. سپس بررسی توسط محققین انجام شد. برای سازماندهی مطالعات، از نرمافرار مدیریت منابع اطلاعاتی (Endnote) استفاده شد. با استفاده از نرمافرار مذکور و با مرور بر عنوان، پس از غربالگری 68 مقاله، 18 مقاله تکراری حذف شدند. پس از بررسی دقیق عناوین و چکیدهها، 14 مقاله بهدلیل عدم ارتباط با معیارهای از پیش تعیینشده ورود و خروج حذف شدند. برای اطمینان از شفافیت، این حذفیات به شرح زیر دستهبندی شدند:
- 6 مقاله بر توانبخشی عمومی بدون اشاره خاص به فلج مغزی متمرکز بودند.
- 4 مقاله تنها شامل شرکتکنندگان بزرگسال بودند.
- 3 مقاله فاقد روش شناسی واضح بودند.
- 1 مقاله به زبانی غیر از انگلیسی یا فارسی (به زبان آلمانی) نوشته شده بود.
پس از بررسی دقیق متن کامل مقالات، 6 مقاله دیگر به دلایل مشابه حذف شدند و درنهایت 30 مطالعه مرتبط برای گنجاندن در این مرور باقی ماندند. این مطالعات در 13 حوزه خاص مورد تحلیل قرار گرفتند تا یافتهها سازماندهی شوند (تصویر شماره1).
فلج مغزی (CP)، آسیب عصبشناختی غیر پیشرونده بوده که سبب اختلال در عملکردهای حرکتی بهدلیل آسیب به مغز کودکان پیش از تولد، آسفیکسی و نارس بودن در هنگام تولد و همچنین عوامل مختلف تأثیرگذار بر مغز کودکان در اوایل تولد میباشد [1، 2]. فلج مغزی بهدنبال ضایعات عصبی رخ میدهد و اغلب با مشکلاتی در بینایی، گفتار، شناخت و رفتار کودکان مبتلا و در مواردی نیز با تشنج همراه است. نقص در اندام فوقانی در افراد مبتلا به فلج نیمه بدن، سبب ناتوانی و نقص در استقلال، عملکرد و کیفیت زندگی میشود [3، 4].
CP براساس اختلال در تون عضلانی کودکان به انواع اسپاستیک، دیسکینتیک، هیپوتونیک و مختلط تقسیم شده و براساس اندامهای درگیر به انواع همیپلژیک، منوپلژیک، تریپلژیک، دیپلژیک، کوادریپلژیک، تقسیمبندی میشود [5]. برحسب محل ضایعه در مغز کودکان، علائم و الگوهای حرکتی متفاوتی در آنها مشاهده میشود. آسیب در قشر حرکتی مغز، سبب نشانههای فلج مغزی اسپاستیک میشود. دیستونی و آتتوز، بهدنبال ضایعات ایجادشده در هستههای قاعدهای مغز مشاهده میشود. همچنین عدم تعادل و مشکلات مرتبط با عدم هماهنگی در حرکت، در کودکان با ضایعات موجود در مخچه مشاهده میشود [6].
کودکان مبتلا از همان ابتدای تولد از سمت سالم خود برای انجام حرکات ارادی و در مواردی از سمت مبتلا برای حرکات غیرارادی استفاده میکنند که این امر سبب میشود با گذشت زمان، اندام مبتلا نادیده گرفته شده و بهدنبال آن ناتوانی و مشکلاتی در سمت مبتلا ایجاد شود. این مشکلات شامل خشکی و سفتی مفاصل، کاهش دامنه حرکتی در مفاصل و تأخیر در رشد استخوان بوده که در پی آن اختلالاتی از جمله اداکشن و گردش داخلی شانه، فلکسیون و پروناسیون آرنج، فلکسیون مچ و انگشتان و انحراف شست به سمت کف دست در سنین بالاتر رخ میدهد که نشاندهنده اهمیت و توجه بیشتر این موضوع میباشد [7، 8]. محدودیتهای جسمی و حرکتی ایجادشده ناشی از بیماری، بر فعالیتهای روزمره زندگی و مشارکت اجتماعی کودکان تأثیر داشته و بر کسب مهارت و شایستگیهای لازم از ابتدای تولد تا نوجوانی وجوانی مؤثر است [9].
شیوع فلج مغزی کودکان در سطح جهان، براساس آخرین تحلیلهای نظاممند انجامشده، بهطور متوسط 1/6 در هر 1000 تولد زنده میباشد. این رقم نشاندهنده کاهش 25 درصدی نسبت به برآوردهای پیشین (یعنی حدود 2/1 در 1000 تولد) بوده، که بهبود مراقبتهای قبل و هنگام تولد در کشورهای با درآمد بالا را بازتاب میدهد. همچنین آمارها نشاندهنده شیوع بالاتر (3/4 در هر 1000 تولد زنده) در کشورهای با درآمد پایین و متوسط می باشد [10]. در ایران نیز آمارها نشاندهنده شیوع فلج مغزی، 2 در هر 1000 تولد زنده میباشد [11].
باتوجهبه تنوع قابلتوجه روشهای توانبخشی برای کودکان مبتلا به فلج مغزی، نیاز به یک جمعبندی منسجم از پژوهشهای انجامشده در این حوزه بهوضوح احساس میشود. هدف اصلی از انجام این مرور دامنهای، دستیابی به یک دید کلی و ساختارمند از انواع مداخلات توانبخشی و میزان اثربخشی آنها در بهبود اختلالات جسمی و حرکتی این کودکان بوده است. در این مطالعه تلاش شده تا با دستهبندی یافتهها در قالب 13 حوزه تخصصی، ضمن بررسی عملکرد مداخلات مختلف، مسیرهای مغفولمانده پژوهشی نیز شناسایی شود.
برخلاف برخی مطالعات پیشین که صرفاً به تحلیل آماری تأثیر چند مداخله مشخص پرداختهاند، ازجمله مطالعهای که در سال 2023 اسمیت و همکاران با تمرکز بر عملکرد حرکتی انجام دادند؛ در این مطالعه سعی شده تصویری جامعتر از وضعیت موجود ارائه شود. علاوهبر مداخلاتی مانند تمرینات مقاومتی یا واقعیت مجازی، سایر رویکردهای نوین مانند یوگا، تحریک شنیداری، مداخلات تغذیهای، اسپلینت و تمرینات دوطرفه نیز بررسی و تحلیل شدهاند.
نکته قابلتوجه این است که هدف این مطالعه فقط بررسی نتایج درمانی نبوده، بلکه تمرکز بر انسجامبخشی به یافتههای پراکنده موجود، شناسایی الگوهای مؤثر درمانی و برجستهسازی خلاهای پژوهشی نیز مورد توجه قرار گرفته است. چنین کاری میتواند به پژوهشگران کمک کند تا در طراحی مطالعات آتی، اولویتها را با دقت بیشتری انتخاب کنند و مسیرهای ارزشمندتری را در پی بگیرند.
ازسویدیگر، یافتههای این مرور میتوانند برای درمانگران، خانوادهها و تصمیمگیرندگان در حوزه سلامت نیز کاربردی باشند؛ چراکه براساس اطلاعات موجود، میتوانند مناسبترین مداخلهها را برای هر کودک انتخاب کرده و از ترکیب درمانهای مؤثر برای بهبود عملکرد حرکتی، تعادل، هماهنگی عضلات و افزایش استقلال فردی بهرهمند شوند.
باتوجهبه پیشرفتهای سریع در حوزه توانبخشی و ورود فناوریهای نوین، بهروزرسانی دانش موجود از طریق مرورهایی از این دست، ضرورتی انکارناپذیر است. نتایج این پژوهش نهتنها وضعیت فعلی مداخلات را روشن میکند، بلکه راه را برای طراحی درمانهای ترکیبی و انجام مطالعات دقیقتر هموار میسازد. بیتردید، چنین نگاهی میتواند گامی مؤثر در ارتقای کیفیت زندگی کودکان مبتلا به فلج مغزی باشد.
مواد و روشها
این مطالعه از نوع مروری دامنهای است که مطابق با چارچوب آرکسی و اومالی [1] در پنج مرحله انجام شد که عبارتاند از: طراحی سؤال تحقیق، جستوجو و استخراج مطالعات مرتبط، انتخاب مقالات براساس معیارهای ورود و خروج، دستهبندی و خلاصهسازی دادهها و تحلیل و گزارش نتایج [1].
طراحی سؤال تحقیق
آیا مداخلات توانبخشی بر اختلالات جسمی و حرکتی کودکان مبتلا به فلج مغزی موثر است؟
جستوجو و استخراج مطالعات وابسته به تحقیق
باتوجهبه ماهیت مرور دامنهای و تمرکز این مطالعه بر شناسایی حوزههای مختلف مداخله و ترسیم چشمانداز پژوهشی، ارزیابی سیستماتیک کیفیت مطالعات بهصورت رسمی انجام نشد. بااینحال، تنها مقالات منتشرشده در مجلات دارای داوری همتا و دارای روششناسی مشخص برای تحلیل نهایی انتخاب شدند.
این استراتژی جستوجو بهمنظور یافتن مطالعات مرتبط با حوزههای مختلف توانبخشی و درمانهای فیزیکی برای افراد مبتلا به ناتوانیهای جسمی یا اختلالات حرکتی، بهویژه در بیماران مبتلا به فلج مغزی، طراحی شده است. روشهای درمانی موردبررسی شامل تمرینات حرکتی دوطرفه، یوگا درمانی، تحریک شنوایی، استفاده از ارتز انگشت شست، توانبخشی شناختی، ماساژ درمانی، درمان با واقعیت مجازی و درمانهای تغذیهای میباشد.
معیارهای انتخاب مقالات
1. مطالعاتی که بر مداخلات توانبخشی بهطور خاص برای کودکان مبتلا به فلج مغزی متمرکز بودند.
2. مطالعاتی با روششناسی مشخص، شامل کارآزماییهای تصادفی کنترلشده، مرورهای نظاممند و مطالعات مشاهدهای.
3. مقالات منتشرشده در مجلات معتبر با فرآیند داوری همتا.مطالعاتی که بهبودهای فیزیکی و حرکتی را بهعنوان پیامدهای اولیه ارزیابی کرده بودند.
معیارهای خروج مقالات
1. مطالعاتی که بر بزرگسالان مبتلا به فلج مغزی متمرکز بودند.
2. مطالعات مربوط به توانبخشی عمومی که بهطور خاص فلج مغزی را هدف قرار نداده بودند.
3. مقالاتی که فاقد روششناسی واضح یا دادههای کافی در مورد مداخلات بودند.
4. مطالعاتی که به زبانی غیر از انگلیسی و فارسی نوشته شده بودند.
انتخاب مطالعات مرتبط
با استفاده از کلید واژههای بالا در مجموع تعداد 68 مقاله به دست آمد. سپس بررسی توسط محققین انجام شد. برای سازماندهی مطالعات، از نرمافرار مدیریت منابع اطلاعاتی (Endnote) استفاده شد. با استفاده از نرمافرار مذکور و با مرور بر عنوان، پس از غربالگری 68 مقاله، 18 مقاله تکراری حذف شدند. پس از بررسی دقیق عناوین و چکیدهها، 14 مقاله بهدلیل عدم ارتباط با معیارهای از پیش تعیینشده ورود و خروج حذف شدند. برای اطمینان از شفافیت، این حذفیات به شرح زیر دستهبندی شدند:
- 6 مقاله بر توانبخشی عمومی بدون اشاره خاص به فلج مغزی متمرکز بودند.
- 4 مقاله تنها شامل شرکتکنندگان بزرگسال بودند.
- 3 مقاله فاقد روش شناسی واضح بودند.
- 1 مقاله به زبانی غیر از انگلیسی یا فارسی (به زبان آلمانی) نوشته شده بود.
پس از بررسی دقیق متن کامل مقالات، 6 مقاله دیگر به دلایل مشابه حذف شدند و درنهایت 30 مطالعه مرتبط برای گنجاندن در این مرور باقی ماندند. این مطالعات در 13 حوزه خاص مورد تحلیل قرار گرفتند تا یافتهها سازماندهی شوند (تصویر شماره1).
جدولبندی و خلاصه کردن اطلاعات و دادهها
دادههای مربوط به کلیه مطالعات موردبحث، بهطور خلاصه در جدول شماره 1 نشانداده شدهاند.

نتایج تحلیل مطالعات توانبخشی بر کودکان مبتلا به فلج مغزی
فلج مغزی ازجمله شایعترین اختلالات حرکتی در دوران کودکی محسوب میشود که چالشهای چندوجهی برای کودک، خانواده و تیم درمانی ایجاد میکند. در سالهای اخیر، مطالعات متعددی به بررسی کارایی روشهای مختلف توانبخشی پرداختهاند. هدف این مرور، ارائه نگاهی نظاممند به مداخلات نوین جسمی و حرکتی در کودکان مبتلا به CP، با تأکید بر یافتههای پژوهشی معتبر و کاربردهای بالینی آنهاست.
تمرینات حرکتی و نورونهای آینهای: تحولی در بازتوانی
یکی از رویکردهای موردتوجه در سالهای اخیر، تمرینات دوطرفه با استفاده از آینه است که بر پایه فعالیت نورونهای آینهای طراحی شدهاند. این مداخلات با هدف تسهیل عملکرد حرکتی اندام ضعیفتر، از طریق تحریک نیمکره مقابل مغز انجام میشوند. مطالعهای که شفیعی داربخانی و همکاران [12] بر روی 16 کودک مبتلا به همیپلژی انجام دادند، نشان داد تمرینات آینهای طی 6 هفته، به بهبود میانگین 23 درصدی زمان واکنش در اندام مبتلا منجر شد. همچنین، افزایش معناداری در هماهنگی دو دستی مشاهده شد؛ یافتهای که حتی پس از 3 ماه از پایان مداخله نیز پابرجا بود.
فناوریهای نوین در خدمت توانبخشی
کاربرد فناوری واقعیت مجازی بهعنوان ابزاری انگیزشی و تعاملی در حیطه توانبخشی کودکان مبتلا به CP در حال گسترش است. مطالعه رستمی و همکاران [37] در ایران حاکی از آن است که محیطهای مجازی سهبعدی میتوانند مشارکت کودکان در تمرینات تکراری را تا 40 درصد افزایش دهند. در این مطالعه، پیشرفت 35 درصدی در مهارتهای حرکتی ظریف در گروه مداخله نسبت به گروه کنترل گزارش شد.
کینزیوتیپ: راهکاری برای کنترل اسپاستیسیته
کینزیوتیپ بهعنوان روشی غیرتهاجمی در کاهش تون عضلانی و بهبود دامنه حرکتی مطرح شده است. مطالعه مازون و همکاران [35] بر روی 16 کودک همیپلژیک، نشان داد استفاده مستمر از نوارهای کششی به مدت 12 هفته، به کاهش اسپاستیسیته تا 30 درصد و افزایش میانگین 15 درجهای در دامنه حرکتی مفاصل منجر شد. این تأثیر در کودکان زیر 8 سال بارزتر گزارش شده است.
ترکیب تمرینات تردمیل و واقعیت مجازی: رویکردی نوین
رویکردهای ترکیبی در توانبخشی کودکان CP نتایج بهتری نسبت به روشهای منفرد نشان دادهاند. پژوهش چو و همکاران [14] در کرهجنوبی با هدف بررسی اثر ترکیب تمرینات تردمیل با واقعیت مجازی انجام شد. یافتهها نشان داد این مداخله موجب افزایش 20 درصدی در سرعت راه رفتن و 15 درصدی در طول گام پس از 8 هفته تمرین شد.
تمرینات تعادلی: از یوگا تا ریباندتراپی
تمرینات مبتنی بر ثبات مرکزی مانند یوگا و ریباندتراپی نقش مؤثری در بهبود تعادل کودکان ایفا میکنند. مطالعه شفیعی و همکاران [15] نشان داد انجام 8 هفته تمرینات تعدیلشده یوگا میتواند نوسانات قامتی را تا 40 درصد کاهش دهد. همچنین، مداخله منصوری و همکاران [32] با استفاده از ریباندتراپی بر روی ترامپولین، بهبود 30 درصدی در نتایج آزمونهای تعادلی را گزارش کرد.
مهارتهای ظریف: چالشها و راهکارها
افزایش عملکرد حرکتی دست از اهداف محوری توانبخشی در CP است. مطالعه شریفی و همکاران [22]، اثربخشی اسپلینت کوتاه شست را بررسی کرد و نشان داد استفاده مداوم بهمدت 8 هفته (روزانه 6 تا 8 ساعت) به افزایش 20 درجهای در دامنه حرکتی شست منجر شد. در همین راستا، تمرینات دو دستی مبتنی بر مدل طراحیشده توسط چارلز و همکاران [19]، افزایش 35 درصدی در هماهنگی حرکتی دو دست را گزارش کردند.
مداخلات مکمل: ماساژ درمانی و تغذیه حمایتی
مداخلات مکمل، اگرچه بهتنهایی اثر درمانی محدودی دارند، اما در ترکیب با سایر روشها میتوانند نتایج مثبتی به همراه داشته باشند. مطالعه ساجدی و همکاران [31] تأثیر ماساژ را بهعنوان مداخله مستقل در کاهش اسپاستیسیته محدود ارزیابی کرد، اما ترکیب آن با سایر روشها مؤثرتر گزارش شد. همچنین، پژوهش کای و همکاران [41] نشان داد استفاده از فرمولهای غذایی پرکالری و غنی از پروتئین، میتواند شاخصهای رشد را تا 25 درصد در کودکان مبتلا به CP بهبود دهد.
بحث
مداخلات توانبخشی
متناسب با رشد و تکامل کودکان CP، تغییراتی در عضلات، مفاصل و استخوانهای آنان رخ میدهد که بر سطح عملکرد آنها تأثیرگذار خواهد بود. هدف از برنامه توانبخشی در کودکان مبتلا به CP، تسهیل در رشد حرکتی و استقلال در انجام مهارتهایی ازجمله مراقبت از خود، بازی، تفریح، فعالیت اجتماعی، غذا خوردن و لباس پوشیدن است. همچنین برنامههای توانبخشی بر تعادل، راه رفتن، بهبود توانایی عضلات در انجام تمرینات و فعالیتهای روزانه تمرکز دارد [42].
در این بیماران، عضلات اندام تحتانی ازجمله فلکسورهای ران، زانو و مچ پا در حالت اسپاستیکی قرار گرفته و در صورتی که عضلات شکم نیز در حالت اسپاستیسیته قرار گیرند، کودک را به حالت خمیده قرار میدهد. ضعف و ناتوانی ایجادشده در عضلات، سبب تغییر پاسچر مناسب ابتدا در اندام تحتانی و سپس در کل بدن شده که در این راستا، افراد مبتلا به فلج مغزی، نیازمند برنامه درمانی و فرایند توانبخشی مناسب برای جلوگیری از تضعیف عضلات و تغییر پاسچر مناسب بدن میباشند [16، 42].
اقدامات توانبخشی گوناگونی توسط تیم توانبخشی برای کودکان مبتلا به CP انجام میشود که این اقدامات در حیطههای توانبخشی جسمی و حرکتی (کاردرمانی، فیزیوتراپی و گفتاردرمانی)، دارودرمانی (توسط متخصصین مربوطه و با استفاده از داروهای شلکننده عضلات، تسکیندهنده درد، ضدتشنج و تقویتکننده قوای جسمانی)، مدیریت تغذیه ( مدیریت نوع و روشهای دریافت مواد غذایی)، تزریق بوتاکس دیسپورت به عضلات دچار اسپاسم و درنهایت، استفاده از روشهای جراحی مختلف میباشد [43، 44].
توانبخشی مبتنی بر آموزش حرکات دو طرفه و بهبود واکنش در دست کودکان CP
فلج مغزی همیپلژی اسپاستیک، دومین نوع فلج مغزی در بین نوزادان نارس است که با درگیری اندام فوقانی و تحتانی یک طرف بدن تشخیص داده میشود [45]. کودکان فلج مغزی بهعلت ضعف عملکردی که دارند حرکات را با تأخیر انجام میدهند. در تیجه باعث میشود نسبت به کودکان سالم همسن خود دچار افت در زمان واکنش شوند. ضعف عملکردی عضلات بهدنبال فلج مغزی، سبب تأخیر و کندی حرکات در کودکان شده که در این موقعیت، کودکان با فلج مغزی با تأخیر در زمان واکنش (زمان واکنش حرکتی و مدتزمان انجام حرکت) مواجه میشوند. همچنین حرکات در این حالت، کندتر صورت گرفته و این کودکان برای گرفتن اجسام، به نیرویی بیش از حالت عادی نیازمند خواهند بود [46، 47].
توانبخشی مبتنی بر آموزش حرکات دو طرفه بهعنوان روشی جدید برای بهبود اندامهای مبتلا در کودکان فلج مغزی استفاده میشود. در این روش با استفاده از اندام سالم به بازیابی عملکرد حرکتی در اندام مبتلا کمک خواهد شد. سازوکار ارائهشده در این روش بهصورت آینهدرمانی تحت عنوان نورونهای آینهای بوده که این نورونها در برخی از لوبهای مغز انسان در هنگام حرکت و مشاهده حرکات فعال میشوند. ازاینرو میتوان اینگونه بیان کرد که تمرینات دو طرفه با آینه، ممکن است به بازیابی حرکات در اندامهای مبتلا کمک کند [21، 24، 30].
نشمین عزیزی دارابخانی و همکاران در سال 1400، در مطالعه کارآزمایی بالینی خود که با هدف بررسی «تأثیر 6 هفته تمرینات حرکتی دوطرفه با و بدون آینه بر زمان واکنش ساده دست مبتلا کودکان فلج مغزی همیپلژی اسپاستیک» انجام شده است، دریافتند تمرینات دو طرفه در فعالکردن سینرژی حرکتی (انقباضات عضلانی ارادی) در بین اندامها تأثیرگذار بوده و انجام حرکات ارادی ناحیه سالم در مقابل آینه، سبب تسهیل در حرکات ارادی سمت مبتلا در کودکان با فلج مغزی همیپلژی اسپاستیک خواهد شد [12].
مطالعهی مداخلهای چارلز و همکاران [19]، نشان میدهد طراحی مداخلات هدفمند دو دستی-حتی بدون اعمال محدودیت فیزیکی بر اندام سالم، میتواند بهبود چشمگیری در هماهنگی حرکتی این کودکان ایجاد کند. نکته قابلتأمل در این مطالعه، همخوانی یافتهها با فرضیه تحریک نورونهای آینهای و تسهیل سیناپسی در نیمکره آسیبدیده است. به نظر میرسد وقتی کودک حرکات دو طرفه را انجام میدهد، این فعالیت میتواند مانند یک محرک قوی برای نیمکره مبتلا عمل کند و مسیرهای عصبی جدیدی را فعال سازد. برای درک بهتر این مکانیسم، میتوان به مطالعه ریزولاتی [21]، اشاره کرد که به خوبی توضیح میدهد چگونه مغز هنگام مشاهده حرکات یا انجام فعالیتهای دوطرفه، این نورونهای خاص را فعال میکند. این یافته بهعنوان پشتوانهای محکم برای تبیین یافتههای میدانی پژوهشهایی مانند مطالعه چارلز و عزیزی داربخانی عمل میکند. بهعبارتدیگر، وقتی کودکی با همیپلژی حرکات دو دستی را انجام میدهد، نهتنها در حال تمرین عضلات است، بلکه در واقع سیستم نورونهای آینهای خود را نیز تحریک میکند. این تحریک میتواند به ایجاد مسیرهای عصبی جدید و تقویت ارتباط بین نیمکرهها کمک کند که نهایتاً به بهبود عملکرد حرکتی منجر میشود.
توانبخشی مبتنی بر تمرینات هاتایوگا و و بهبود ثبات در قامت کودکان CP
یوگا ورزشی است که با تقویت جسم و روان در هر سنی قابلاجرا بوده و هدف از انجام آن، تنظیم نیازها و توانایی فرد برای انجام فعالیتهای افراد است. یوگا در ابعاد مختلف ازجمله تمرینات فیزیکی (آسانا)، تکنیک های تنفسی (پرانایاما) و حالت دعا و ذکر (ﺷﺎواﺳﺎﻧﺎ) انجام میشود که با انجام حرکاتی نرم و با آسیبپذیری کم، به بهبود و نیرو بخشیدن به سیستم اسکلتی- عضلانی افراد کمک میکند [48]. کودکان مبتلا به CP، بهدلیل عدم راستای مناسب در اندام تحتانی در خطر اختلال در تعادل، نبود و یا کمبود کنترل در حرکت، رفلکسهای مداوم و اختلالات مفصلی و درنهایت سقوط میباشند. در این بیماران ورزشهایی همچون یوگا با کنترل مرکز نوسان ثقل بدن برای حفط پایداری و پاسچر طبیعی، به جلوگیری از آسیبهای احتمالی ناشی از عدم تعادل کمک میکند [15].
هاتا یکی از سبکهای یوگا میباشد و میتوان گفت اولین سبک فیزیکی یوگا است. هدف از تمرینات هاتایوگا هماهنگی و تعادل در ذهن، بدن و روح است. این تمرین بر روی تعادل بین بدن و ذهن تمرکز دارد. هاتا یوگا شامل تمرینات جسمانی، تنفس و مراقبه است که بهمنظور بهبود قدرت، انعطافپذیری، تعادل و آرامش استفاده میشود [49].
سپیده جنتی و همکاران (1389) در مطالعه نیمهآزمایشی خود نشان دادند تمرینات هاتایوگا بر تعادل بیماران تأثیر مثبت داشته و میتواند استقامت و قدرت عضلانی افراد در حین فعالیتها را بهبود بخشد. همچنین این تمرینات با افزایش کارایی در گیرندههای عمقی عضلات و مفاصل، موجب بهبود تعادل و کاهش زمین خوردن میشود [50]. در مطالعه نیمهآزمایشی فاطمه شفیعی و همکاران، یافتهها نشاندهنده آن است که انجام تمرینات منظم هاتایوگا حتی اگر تعدیل شده و براساس نیاز هر فرد باشد، میتواند تأثیر معنیداری در کاهش تغییرات نوسانات کف پا و درنتیجه افزایش ثبات قامت در کودکان مبتلا به CP داشته باشد [15]. همچنین لی در نتایج پژوهش خود با رویکرد مروری بیان میکند که یوگا یک تکنیک مداخلهای مناسب برای افزایش دامنه حرکت و افزایش بهبود ثبات قامت در کودکان فلج مغزی است. برای ارزیابی تأثیر یوگادرمانی بر هماهنگی حرکتی، بازتوانی و توجه کودکان فلج مغزی، تحقیقات بیشتری لازم است [51].
در تحلیل مطالب بیانشده، شفیعی و همکاران [15] که در مطالعه خود به بررسی تأثیر یک روش کمتهاجمی اما مؤثر بر بهبود تعادل کودکان مبتلا به فلج مغزی پرداختهاند، با استفاده از آزمون استاندارد تعادل برگ (BBS)، تأثیر 8 هفته تمرین منظم هاتایوگا را ارزیابی کردند. نتایج این تحقیق بسیار امیدوارکننده بود و نشان داد انجام مستمر این تمرینات میتواند به افزایش چشمگیر امتیازهای تعادلی در این کودکان منجر شود. در طول این برنامه تمرینی، تأکید ویژهای بر وضعیتهای ایستایی، حرکات کششی متقارن، تکنیکهای تنفس عمیق و افزایش آگاهی بدنی شده بود. به نظر میرسد همین ترکیب هوشمندانه عامل کلیدی در کاهش نوسانات قامتی و بهبود پایداری وضعیتی کودکان بوده است. نتایج این تحقیق با مطالعات مشابه دیگر نیز همخوانی دارد. برایمثال، پژوهش منصوری و همکاران [32] که بر روی تمرینات تعادلی با ترامپولین (ریباندتراپی) انجام شده بود، نشان داد فعالسازی عضلات ضدجاذبه و تمرکز بر کنترل قامت، مشابه همان اصولی که در یوگا مورد توجه قرار میگیرد، میتواند به بهبود قابلتوجه تعادل ایستا منجر شود. این رویکرد یکپارچه نهتنها به بهبود فیزیکی منجر میشود، بلکه با افزایش آگاهی بدنی و تقویت پایداری تنه، به کودکان کمک میکند کنترل بهتری بر حرکات خود داشته باشند. یافتههای این تحقیقات نشان میدهد روشهای درمانی نوین مانند یوگا میتوانند گزینهای مؤثر، کمخطر و درعینحال لذتبخش برای بهبود کیفیت زندگی کودکان مبتلا به فلج مغزی باشند.
توانبخشی مبتنی بر تحریک شنیداری ناملایم و بهبود تعادل کودکان CP
اختلال در وضعیت تعادل و کنترل حرکت، شایع ترین اختلال حرکتی در کودکان مبتلا به CP میباشد. در کنترل حرکات و حفظ تعادل بدن، هیچ ارگانی از بدن به تنهایی، این وظیفه را برعهده نداشته و در این فرایند، تمامی سیستم عصبی، عضلانی و اسکلتی نقش دارند [52، 53].
گیرندههای شنوایی و بینایی، نقش مهمی در حفظ تعادل و پاسخهای بدن بهصورت تغییر تون عضلانی و تغییرات حرکتی خاص در پاسخ به عدم تعادل و یا ادامه حرکت دارند [27، 54]. گیرندههای شنوایی، پس از تحریک توسط محرکهای شنیداری، با فعالکردن سیستم عصبی خودکار و سپس پاسخ این سیستم به دو صورت حرکتی و شناختی، بر حفظ تعادل بدن تأثیرگذار خواهند بود. در صورت وجود محرکات شنیداری شدید، با فعال شدن سیستم عصبی خودکار، سبب اختلال در تون عضلانی و حرکات افراد و همچنین اختلال در فرایند شناختی افراد بهصورت دشواری در توجه و تمرکز، به عدم تعادل و برهم خوردن وضعیت ایستایی افراد منجر خواهد شد [55، 56].
واک و همکاران (2007) در مطالعه کارآزمایی بالینی مداخلهای خود، به بررسی تحریک ریتمیک شنوایی برای کودکان مبتلا به فلج مغزی اسپاستیک (CP) در یک محیط بالینی بهمنظور تعیین اثربخشی آن در تمرین راه رفتن پرداختند. گروه تحت آموزش با درمانگر، تفاوت آماری معنیداری را در طول گام، سرعت و تقارن نشان دادند. یافتهها نشان دادند تحریک ریتمیک شنوایی، عملکرد راه رفتن را در بیماران با نقص در راه رفتن مناسب، بهصورت قابلتوجهی بهبود میبخشد [56].
یافتههای حاصل از مطالعه توصیفی-تحلیلی اسماعیلپور نوسر و همکاران [18] نشان میدهد تحریک شنیداری ناملایم با شدت بالا، بهویژه در شرایطی مانند ایستادن با چشم باز روی سطوح نرم، به ناپایداری در تعادل ایستای کودکان مبتلا به فلج مغزی اسپاستیک منجر شده است. این مداخله بهصورت مستقیم، عملکرد سیستم تعادلی را با اختلال مواجه کرده و شاخصهایی نظیر «مرکز نوسان بدن» و «ثبات وضعیتی» در این کودکان کاهش یافت. همچنین، در آزمونهای انجامشده، پاسخهای تعادلی در حین دریافت محرکات صوتی شدید دچار نوسانات بیشتری شدند که نشاندهنده تأثیر منفی این نوع تحریک بر کنترل پاسچرال است [18].
این نتایج در تضاد با نتایج مطالعه واک و همکاران [56] میباشد، زیرا تحریکات شنیداری ساختارمند و ریتمیک، در محیط بالینی باعث بهبود قابلتوجهی در پارامترهای راهرفتن از جمله طول گام، سرعت و تقارن حرکت در کودکان مبتلا به CP شده است که این تفاوت نتایج، از نظر تحلیلی قابلتفسیر است. محرکات شنیداری ساختارمند (نظیر ضربآهنگ موسیقی با فرکانس تنظیمشده) میتوانند نقش تسهیلکننده در برنامهریزی حرکتی داشته باشند؛ درحالیکه تحریکات ناملایم و با شدت بالا ممکن است موجب اختلال در پردازش حسی-حرکتی و افزایش فشار شناختی شوند، بهویژه در کودکان با نقص در پردازش حسی.
توانبخشی مبتنی بر استفاده از اسپلینت کوتاه شست و بهبود عملکرد در انگشتان کودکان CP
اختلال در عملکرد اندام فوقانی بهخصوص در انگشتان دست در کودکان مبتلا به فلج مغزی شایع بوده و بر تمامی عملکردهای فردی و اجتماعی تأثیرگذار میباشد. حفظ عملکرد انگشتان در انجام فعالیتهای روزمره زندگی در کودکانCP بسیار مهم و ضروری بوده و بر مشارکت آنها در فعالیتهای شخصی، بازی و سرگرمی، خوردن غذا و لباس پوشیدن مؤثر خواهد بود [26].
انگشت شست نقشی مهم در جابهجایی اشیا، گرفتن اجسام و کمک به عملکرد سایر انگشتان دارد. تغییر شکل و ناتوانی در انگشت شست، باعث اختلال در مشتکردن شده و مشکلاتی را در عملکرد سه انگشتی در افراد ایجاد میکند [57]. تغییر شکل در انگشت شست کودکان CP سبب تغییر وضعیت به سمت داخل، چرخش به داخل و خم شدن استخوان متارکارپ خواهد شد. بهدنبال این وضعیت، شست در کف دست جمع شده و سایر انگشتان نیز با گذشت زمان دچار بدشکلی و تغییر وضعیت خواهند شد. هدف از فرایند توانبخشی آموزش تمرینات و استفاده از اسپیلنت کوتاه شست برای افزایش فاصله استخوان متاکارپ اول و دوم در انگشتان شست و اشاره میباشد. همچنین استفاده از اسپیلنت کوتاه در انگشت شست، باعث بهبود دامنه حرکتی، جلوگیری از جمعشدگی و کاهش خستگی انگشتان خواهد شد [26، 58].
نتایج مطالعه رودریگز و همکاران [59] که به بررسی تأثیر استفاده از ارتز ابداکشن انگشت شست بر مهارتهای عملکردی کودک مبتلا به فلج مغزی همیپارتیک و اسپاستیسیتی خفیف پرداخته است، نشان میدهد استفاده از ارتز ابداکشن شست، میتواند به افزایش دامنه حرکتی فعال دست در کودکان مبتلا به فلج مغزی اسپاستیک خفیف منجر شود. در مرحله مداخله، کودک دامنه حرکت فعال اکستنشن و خم شدن مچ، خم کردن و بازکردن انگشت شست و گرفتن اجسام توسط این انگشت را بهطور قابلتوجهی افزایش میدهد. همچنین در مطالعه نفیسه سادات شریفی و همکاران (1398) که با هدف بررسی تأثیر اسپلینت کوتاه شست بر عملکرد دست کودکان با فلج مغزی 8-12 ساله انجام شده است، یافتهها نشان میدهد استفاده از اسپلینت کوتاه شست، 6-8 ساعت در روز و 4-6 ساعت در شب بهمدت 8 هفته به بهبود معناداری در دامنه حرکتی، دور شدن ازکف دست و حرکت به سمت خارج انگشت شست منجر خواهد شد [22].
یافتههای حاصل از مطالعه پیزا و همکاران [60] نشان میدهد استفاده روزانه از اسپیلنت بهمدت 2 تا 3 ساعت در روز بهمدت حداکثر 3 ماه در یک دوره طولانی با کاهش اسپاستیسیته و درد و با افزایش دامنه حرکت در مچ دست همراه است. استفاده از اسپیلنت شست در زمانی که انتظار نمیرود اندام فوقانی همیپلژیکشده بهبودی یابد نیز پیشنهاد میشود. نتایج مطالعه حاضر نشان میدهد اسپیلنت شست باید بهعنوان بخشی از یک رویکرد یکپارچه در نظر گرفته شود تا بهعنوان بخشی از جایگزینی برای درمانهای دیگر. میتوان از آن برای مدت طولانی در منزل در هنگام استراحت استفاده کرد و نتایج مطلوب آن را در بیماران مشاهده کرد.
تحقیقی که در سال 2019 نفیسه سادات شریفی و همکاران انجام دادند، به بررسی تأثیر اسپلینت کوتاه شست بر عملکرد دست کودکان 8 تا 12 ساله مبتلا به فلج مغزی پرداخت. نتایج این مطالعه که در جدول شماره 2 ارائه شده، نشان میدهد استفاده منظم از این اسپلینت بهمدت 8 هفته (روزانه 6 تا 8 ساعت) میتواند تغییرات مثبتی در عملکرد حرکتی دست این کودکان ایجاد کند.




براساس یافتهها، پس از این دوره درمانی، دامنه حرکتی فعال شست افزایش یافته، انحراف انگشت به سمت کف دست کاهش پیدا کرده و مهارتهای گرفتن و نگهداشتن اشیا نیز بهبود قابلتوجهی نشان دادهاند. این تأثیرات بهویژه در عملکرد سهانگشتی (شست، اشاره و میانی) که نقش کلیدی در انجام حرکات ظریف دارند، مشهود بوده است. این نتایج با تحقیقات پیشین نیز همسو است. برایمثال، مطالعه رودریگز و همکاران [59] در مطالعه خود اشاره کردند که استفاده از ارتز ابداکشن شست میتواند دامنه حرکتی مچ و انگشتان را افزایش دهد و مهارت گرفتن را بهبود بخشد. بهعلاوه، پژوهش پیزا و همکاران [60] نیز تأیید میکنند که استفاده طولانیمدت از اسپلینت شست نهتنها باعث کاهش اسپاستیسیته و افزایش دامنه حرکتی میشود، بلکه میتواند به کاهش درد در این کودکان نیز کمک کند.
توانبخشی و بررسی مؤلفههای زبانی در کودکان CP با تمرکز بر نقشههای توپوگرافیک الکتروآنسفالوگرافی کمی
فلج مغزی یک بیماری با ریشه نوروبیولوژیکی بوده که به اختلالات زبانی منجر شده و با مشکلاتی در برقراری ارتباط، نقض در گفتار صحیح و برقراری تعاملات اجتماعی همراه خواهد بود [61]. براساس آخرین آمار، در 33 تا 63 درصد از کودکان مبتلا به فلج مغزی، اختلالات زبان و گفتار مشاهده میشود. ازاینرو، تدوین برنامه توانبخشی شناختی و گفتاردرمانی، مختص هر فرد و با دقت و توجه بیشتر در این کودکان ضروری خواهد بود [62].
یکی از مشکلات شایع در کودکان مبتلا به CP، مشکل در مهارت خواندن بوده که ازاینرو، عملکردی متفاوت و ناکامل را در رمزگشایی کلمات ( تولید گفتار، تشخیص قافیه و آگاهی واجی) در این بیماران مشاهده خواهیم کرد. تأخیر در کسب مهارت لازم برای ارتباط بین فرایندهای درک ذهنی و تشخیص و طبقهبندی صداهای گفتاری از یکدیگر، باعث مشکلاتی در فرایند شنیداری و بهدنبال آن عدم گفتار مناسب خواهد شد [63، 64]. مشکلات رایج در گفتار بیماران مبتلا به CP شامل جابهجایی آواها در گفتار، حدف همخوان آغازی، میانی و پایانی کلمات (بهعلت ناتوانی در بهدست آوردن مهارت واجی و یا تأخیر در رشد حرکتی- عصبی و زبانی)، مشکل در بهکاربردن زمان دستوری در جملات ( مشکل در تمایز بین زمان گذشته، حال و آینده و تطابق بین فاعل و فعل) و مشکل در درک و تکرار جملات پیچیده میباشد [65، 66].
ساناز تاجالدینی و همکاران (1399) در مطالعات مقطعی توصیفی-تحلیلی خود به این نتیجه دست یافتند که مداخلاتی تحت عنوان فناوریهای عصبی مانند تحریک الکتریکی قشر مخ، تحریک مغناطیسی قشر مخو نوروفیدبکبا تغییر ساختار اتصالات شبکههای عصبی در نواحی مختلف مدنظر در مسیر برنامهریزی فردی برای توانبخشی زبان کودکان فلج مغزی در کنار گفتاردرمانی کاربردی مؤثر واقع میشود. همچنین یافتههای این پژوهش نشان میدهد که اولین و مهمترین شاخصه نیازمند به بهبود در کودکان فلج مغزی حوزه تکمیل دستوری است که نیازمند توجه و دقت بیشتر به آن میباشد. در این پژوهش اینگونه بیان میشود که استفاده از نقشهبرداری و تصویربرداری مغزی و رویکردهای نوین در علوم اعصابشناختی، بینش و اطلاعات مبتنی بر شواهد بیشتری در ارتباط با نقشه کارکردی مغز حین اختلالات و ناکارمدیهای زبان گفتاری در کودکان فلج مغزی ارائه میدهد [28].
توانبخشی و بهبود فعالیتهای روزمره زندگی درکودکان CP
اختلالات جسمی و حرکتی موجود در کودکان مبتلا به CP، مشکلات متعددی را در سطح استقلال افراد و مشارکت در انجام فعالیتهای روزمره زندگی در این بیماران بهوجود میآورد. ازطرفی نیز مدیریت صحیح در انجام فعالیتهای فردی و اجتماعی و مشارکت در انجام فعالیتهای روزمره زندگی، نقشی مهم در سلامت جسمی و روانی و ارتقای کیفیت زندگی این افراد خواهد داشت [67، 68]. توانبخشی مبتنی بر فعالیتهای روزمره زندگی در کودکان CP، با هدف پیشگیری از کانترکچر و دفورمیتی انجام شده و در راستای تسهیل ﺣﺮﻛﺖ و ارتقای سلامت جسمی مورد استفاده قرار میگیرد [69].
یافتههای حاصل از مطالعات، اهمیت نگاهی جامع به توانبخشی را پررنگ میکنند؛ جایی که بهبود حرکات به تنهایی کافی نیست، بلکه تأثیر آن بر زندگی واقعی کودک است که اهمیت دارد. ازاینرو، مطالعه سارا افشار [25]، بهخوبی این موضوع را نشان میدهد. در این پژوهش، کودکان تحت یک برنامه کاردرمانی خانگی ساختارمند قرار گرفتند. نتایج بسیار امیدبخش بود؛ پس از مداخله، کودکان در انجام کارهای روزمرهای مثل پوشیدن لباس، غذا خوردن و کنترل حرکات دست و پا پیشرفت قابلتوجهی داشتند. پژوهشگران برای سنجش این تغییرات از مقیاس ASK (ابزار ارزیابی مراقبت از خود در کودکان) استفاده کردند که به وضوح نشان داد چنین برنامههایی میتوانند استقلال عملکردی کودکان را به شکل ملموسی بهبود بخشند. این یافتهها با نتایج مطالعه کارآزمایی بالینی تصادفی شده لاو و همکاران [17]، همخوانی دارد. این محققان با تأکید بر «رویکرد عملکردمحور» ثابت کردند که در مورد کودکان خردسال، مداخلاتی که مستقیماً بر فعالیتهای معنادار زندگی روزمره متمرکز هستند، بسیار مؤثرتر از برنامههایی عمل میکنند که صرفاً به بهبود عملکرد عضلانی یا حرکتی میپردازند. نکته جالب در این پژوهش، استفاده از ابزارهای استانداردی مثل مقیاس اندازهگیری ناتوانیهای کودکان (PEDI) و سیستم طبقهبندی عملکرد حرکتی درشت (GMFCS) بود که به پژوهشگران امکان داد بهبودها را نه براساس معیارهای خشک بیومکانیکی، بلکه از منظر تغییرات واقعی در زندگی کودکان ارزیابی کنند.
درنتیجه براساس مطالعات انجامشده میتوان اینگونه بیان کرد که برای دستیابی به بهترین نتایج در توانبخشی کودکان مبتلا به فلج مغزی، باید به جای تمرکز بر بهبود حرکات، باید بر افزایش استقلال کودک در انجام کارهای روزمره تأکید کرد. چنین نگاهی میتواند کیفیت زندگی این کودکان و خانوادههایشان را به شکل محسوسی تحت تأثیر قرار دهد.
توانبخشی مبتنی بر ماساژدرمانی و بهبود تون عضلانی کودکان CP
علیرغم روشهای درمانی مرسوم در درمان و بازتوانی کودکان مبتلا به فلج مغزی، امروزه از درمانهای مکمل از جمله ماساژدرمانی، آبدرمانی، طبسوزنی، طبگیاهی موضعی و خوراکی، دعا و نیایش و رژیمهای خاص استفاده میشود که براساس مطالعات سندرز و همکاران (2003)، بیشترین استفاده از طب مکمل مختص به دعا و نیایش (40 درصد) و ماساژدرمانی (38 درصد) میباشد [70].
در مطالعه رادومسکی و همکاران (2008) که با هدف بررسی تأثیر فشار نقطهای توسط انگشت بر فلج مغزی اسپاستیک ناشی از حوادث زایمانی انجام شد، یافتههای مطالعه نشان داد اختلاف معناداری در 10 مؤلفه (گفتار، آبریزش دهان، هوش، غلتیدن، ایستادن، نشستن، گرفتن با دستها، آبریزش از دهان، اداکسیون شست، گام برداشتن و راه رفتن قیچی شکل) بین قبل و پس از درمان (0/01>P) در کودکان مشاهده شد که تأثیر 92/5 درصدی این مداخله، بسیار قابلتوجه بود [44].
براساس مطالعه کارآزمایی بالینی که فیروزه ساجدی و همکاران (1386) که با هدف بررسی تأثیر افزودن ماساژ سوئدی به کاردرمانی بر تونوس عضلانی کودکان فلج مغزی اسپاستیک انجام دادند، یافتهها نشان میدهد تون عضلات اندامهای تحتانی و فوقانی، تنه و گردن در گروههای مداخله و کنترل، قبل و پس از درمان تفاوت چندانی نداشته اما کاهش تون عضلات تنه و اندام فوقانی اگر به تنهایی در هر یک از گروهها بعد از مداخله نسبت به قبل آن مورد بررسی قرار گیرد، اختلاف معناداری به چشم میخورد. در این پژوهش اینگونه بیان میشود که ماساژدرمانی به تنهایی در کاهش تون عضلات تأثیر معنیداری نداشته است. ازاینرو در برخی از مطالعات، از ماساژدرمانی بهعنوان درمانی مکمل با درمانهای مرسوم (دارودرمانی) و همراه با اقدامات کاردرمانی و فیزیوتراپی مورد استفاده قرار میگیرد [31]. در این راستا، مطالعات مختلفی از جمله تأثیر روش ترکیبی ماساژدرمانی و طب غربی همراه با خانوادهدرمانی بر روی 140 کودک مبتلا به CP انجام شده است که نتایج آن نشان میدهد توانایی کودکان در طرفیت تطابقی حرکتی و اجتماعی پس از مداخله بهبود قابلتوجهی داشته که میتوان از این روش ترکیبی بهعنوان روش درمانی مؤثر و قابلاجرا در کودکان CP استفاده کرد. بنابراین، طبق مطالعات انجامشده در مورد تأثیر واقعی ماساژدرمانی بر تون عضلانی کودکان مبتلا به فلج مغزی، به تحقیقات خاص و با دقت بیشتر برای قضاوت در مورد این موضوع نیازمند خواهیم بود [71].
توانبخشی مبتنی بر تکنیک کینزیوتیپ و بهبود عملکرد کودکان CP
کینزیوتیپ روشی است که بهعنوان مکمل در درمان نقایص عملکردی مورد تأیید قرار گرفته و در موارد متعددی در برنامه توانبخشی مورد استفاده قرار میگیرد. باتوجهبه خاصیت الاستیکی، وجود خطوط موجی پشت آن و روش مخصوص چسباندن آن بر روی پوست، عملکرد و خصوصیات الاستیکی عضله، پوست و فاسیا را تقلید کرده و درمواردی بهعنوان کمککننده در حرکت عضلات و انجام عملکرد مناسب اندامها نقش داشته و سبب باز توانی سیستم عصبی عضلانی میشود. علاوهبراین، کینزیوتیپ با اثر کششی که روی پوست اعمال میکند، سبب بهبود جریان خون در بافت آسیبدیده شده که همین امر سبب کاهش درد و بهبود عملکرد حرکتی در افراد خواهد شد. نیرویی که کینزیوتیپ به پوست وارد میکند سبب تحریک گیرندههای محیطی سطح پوست شده و به بافتهای زیرین پوست منتقل میشود. بهعلت ارتباط این گیرندهها با حس عمقی، درد و کنترل حرکتی، بر عملکرد عصبی و عضلانی تأثیر گذاشته و با گذشت زمان در کاهش ادم و تورم بافت، کاهش اسپاسم و تقویت عضلات ضعیفشده مؤثر خواهد بود. درواقع با اعمال کینزیوتیپ فضایی بین پوست و عضله ایجاد میشود که میتواند فشار و ناراحتی را از روی گیرندههای حسی عصبی برداشته و درنتیجه، گردش خون ناحیه بهبود یافته و درد آن نیز کاهش مییابد [72].
در مطالعه مداخلهای مارکو آیوسا و همکاران (2009) که با هدف بررسی تأثیر تکنیک کینزیوتیپ بر روی مچ پا و بهبود رشد حرکتی در کودکان همیپلژی انجام شد، دریافتند مهارتهای عملکردی حرکت (افزایش سرعت راه رفتن)، پایداری حرکات (کاهش عرض گام و انحراف زانو) و تقارن حرکات (اداکشن، چرخش داخلی و خارجی بین دو اندام) در کودکان بهبود یافته و استفاده از نوار کینزیوتیپ، از عضلات ضعیف حمایت کرده و فعالیت طبیعی آنها را تسهیل میکند. یک مورد عدم بهبودی در این مطالعه مشاهده شد که این مورد مربوط به کودکی با مشکل دیس پراکسی همراه با نقص یکپارچگی حسی بود که این کودک بهعلت مشکلات موجود، افزایش فیدبک حسی حاصل از کینزیوتیپ را نمیتوانست بهطور مناسب نشان دهد [73].
یافتههای حاصل از مطالعه مروری ذبیح الله راستی و همکاران (1394) که با هدف بررسی تأثیر تکنیک کینزیوتیپ در کودکان مبتلا به فلج مغزی انجام شد، نشان میدهد این تکنیک بر تواناییهای حرکتی ظریف و درشت، استقلال عملکردی در فعالیتهای روزمره زندگی، مهارتهای حرکتی ظریف دست و اندام فوقانی موثر خواهد بود [34].
یافتههای مطالعه مازون و همکاران [35] بهصورت پایلوت، بر روی 16 کودک همیپلژیک، نتایج جالبی به همراه داشت. نتایج این مطالعه نشان داد استفاده مستمر از این نوارها در اندام فوقانی میتواند به افزایش دامنه حرکتی مفاصل و کاهش سفتی عضلات (اسپاستیسیته) منجر شود. نکته قابلتوجه این مطالعه، تأکید بر دوره 12 هفتهای استفاده از این روش بود که بهبودهای محسوسی بهویژه در عملکرد حرکتی شانه و آرنج کودکان ایجاد کرد.
پژوهش مداخلهای دیگری که در سال 2015 توسط زینب حسین [36] انجام شد، نشان داد کاربرد این تکنیک میتواند فراتر از اندام فوقانی مؤثر باشد. این مطالعه بر استفاده از نوارهای کینزیوتیپ در ناحیه مچ پا متمرکز بود و بهبود قابلتوجهی در کنترل وضعیتی کودکان مبتلا به همیپارزی گزارش کرد. محققان در این پژوهش از سیستم پیشرفته بایودکس برای ارزیابی دقیق تعادل و وضعیت بدن استفاده کردند که نتایج آن به وضوح نشاندهنده تأثیر مثبت این روش بر تعادل و وضعیت قرارگیری بدن (پاسچر) بود.
این یافتهها نشان میدهند نوارهای کینزیوتیپ میتوانند ابزار مؤثری در توانبخشی کودکان فلج مغزی باشند و پزشکان و درمانگران را به استفاده بیشتر از این روش غیرتهاجمی و کمعارضه تشویق میکند. البته باید توجه کرد که مانند هر روش درمانی دیگر، استفاده از نوارهای کینزیوتیپ نیز باید با ارزیابی دقیق هر بیمار و تحت نظر متخصصان صورت گیرد تا بهترین نتایج حاصل شود.
توانبخشی مبتنی بر استفاده از واقعیت مجازی و بهبود عملکرد اندام فوقانی در کودکان CP
امروزه از روش واقعیت مجازی بهعنوان روشی جدید برای شبیهسازی جهان پیرامون با استفاده از کامپیوتر و ارتباط آن با یک فرد ارتباطدهنده در فرایند توانبخشی بسیاری از بیماریها استفاده میشود. افرادی که از این تکنولوژی استفاده میکنند، قادر هستند بهعنوان مشارکتکننده فعال در فضای سهبعدی، با دستکاری فضای اطراف خود، عملکردی مناسب را تجربه کنند [74-76].
یادگیری مهارتهای جدید، بخشی مهم در فرایند پلاستیسیته سیستم عصبی از طریق سیستم نورونهای آیینهای میباشد. در این روش بهصورت همزمان، از تکرار تمرینات، مشاهده حرکات، تقلید عملکرد و تقویت اندام مبتلا استفاده میشود. در هر جلسه درمانی متناسب با شرایط و پیشرفت روند درمان، از بازیها و تکرار و تقلید عملکردهایی استفاده میشود که کودکان با غلبه بر ترس از شکست در انجام حرکات با اندام آسیبدیده و مبتلا، بتواند به تقویت آنها کمک کند [38، 77].
در تکنولوژی واقعیت مجازی نوع، شدت و مدتزمان فعالیت افراد قابلکنترل و در مواردی توسط خود افراد قابلاصلاح بوده که با گذشت زمان، تغییراتی را در عملکرد و فعالیتهای روزمره این افراد مشاهده خواهیم کرد [78]. یکی دیگر از مزایای مهم این تکنیک این است که بهدلیل شرایط موجود در دنیای واقعیت مجازی، افراد (بهخصوص کودکان CP) مجبور به ارائه سریع فیدبک به رخدادها میباشند که بازخورد سریع این عملکرد بر عملکرد مشابه در دنیای واقعی برتری دارد، چراکه فاصله زمانی بین توصیههای درمانگر و بازخورد بیمار در دنیای واقعی بیشتر بوده و یادگیری را با تأخیر مواجه میکند [29، 79].
در مطالعه کارآزمایی بالینی تصادفی حمیدرضا رستمی و همکاران (1390) که به بررسی کارایی واقعیت مجازی بر عملکرد اندام فوقانی کودکان مبتلا به فلج مغزی همیپارزی میپردازد، یافتهها حاکی از بهبود عملکرد، سرعت و مهارت در اندامهای فوقانی بهدنبال دریافت تمرینات حسی-حرکتی در فضای مجازی بوده که این نتایج، 3 ماه پس از اتمام تمرینات نیز ماندگار بوده است [37]. در این تکنیک بهدلیل زمینه محیطی شبیه به واقعیت و جذاب مجازی، افراد با میل و انگیزه بیشتر به تکرار تمرینات پرداخته و همین امر بنابر تئوری یادگیری حرکتی که یادگیری را حاصل تمرینات مکرر فعالیتها میداند، سبب عملکرد مناسب و بازتوانی بسیاری از فعالیتهای روزانه خواهد شد [80، 81].
تحقیقات اخیر نشان میدهند فناوری واقعیت مجازی میتواند تحولی در توانبخشی کودکان مبتلا به فلج مغزی ایجاد کند. در مطالعه مداخلهای ریچل میریچ و همکاران [29]، از پلتفرمهای تجاری مانند Kinect برای طراحی برنامههای درمانی استفاده شد. نتایج این پژوهش نشان داد تمرینات در محیط مجازی نهتنها به بهبود حرکات اندام فوقانی کمک میکند، بلکه دو مزیت کلیدی دیگر هم دارند: افزایش انگیزه درونی کودکان و تقویت درگیری شناختی آنها. این عوامل در کنار هم باعث شدهاند نتایج درمانی پایداری مشاهده شود.
پژوهش مداخلهای دیگری نیز که در سال 2016 توسط چون هی چو و همکاران [14] انجام شد، ترکیب هوشمندانهای از تمرینات تردمیل و واقعیت مجازی را آزمایش کرد. این روش به بهبود چشمگیری در تعادل، سرعت راه رفتن و قدرت عضلات تنه و اندام تحتانی منجر شد. اگرچه تمرکز اصلی این مطالعه بر اندام تحتانی بود، اما اصول آن قابلتعمیم به توانبخشی اندام فوقانی نیز هست. این مطالعات نشان میدهند که وقتی درمان به شکل بازی طراحی شود، نهتنها اثربخشی بیشتری دارد، بلکه کیفیت زندگی کودکان و خانوادههایشان را نیز بهبود میبخشد.
توانبخشی مبتنی بر تمرینات ورزشی و توزیع نیروی وزن بدن بر پنجه و پاشنه و افزایش تعادل در کودکان CP
عضلات فلکسور کودکان مبتلا به CP، بهدلیل تنشهای موجود و ساختار کج در قامت کودکان CP، در یک حالت اسپاسم دائمی قرار داشته و متعاقب آن، عضلات اکستنسوری در یک حالت کشیده قرار میگیرند. ازطرفی نیز بهعلت عدم تحرک، مشکلات عصبی و اختلال در شکل و ساختار اسکلتی این کودکان، گیرندههای حسی و عمقی دچار نقض شده و بهدنبال این مشکلات، نقض در مفاصل سبب آسیب جدی به تعادل و حرکت آنها میشود [82]. گرفتگی در عضلات فلکسوری ران، زانو و مچ پا همراه با اسپاسم شدید در عضلات شکمی، باعث خمیده شدن به جلو درکودکانCP خواهد شد که همین امر سبب سقوط و افتادن به جلو میشود. در این شرایط، جهت حفظ قامت راست در هنگام ایستادن، کودکان اغلب از استراتژی ایستادن روی انگشتان استفاده کرده و پاشنه پای خود را از روی زمین جدا میکنند. بهدنبال این وضعیت، نیروی ناشی از وزن بدن در تمامی سطوح کف پا توزیع نمیشود و سبب برهم خوردن تعادل در حالت ایستاده میشود [83، 84].
ورزشدرمانی با ایجاد اصلاحاتی در الگوی حرکتی و تمرینات متناسب با شرایط بیماران جهت تغییر در راستای اندام تحتانی به بهبود قامت راست و درنتیجه، توزیع مناسب وزن در تمامی سطوح کف پا کمک میکند [23، 85].
دامیانو و همکاران (1995) در مطالعه مداخلهای خود، کودکان مبتلا به فلج مغزی دیپلژی اسپاستیک را در یک برنامه تقویتی دو طرفه عضلات چهار سر ران با هدف کاهش میزان خمیدگی زانو در حین راه رفتن شرکت دادند. تمرینات باتوجهبه این نکته که کودکان مبتلا به فلج مغزی در سطح عضلات چهار سر ران و ساق پا بهطور قابلتوجهی ضعیفتر خواهند بود آغاز شد. یافتههای مطالعه نشان داد قدرت عضلات چهار سر ران در هر سه زاویه در حالت خم شدن زانو درنتیجه تمرین با وزنه، بهطور قابلتوجهی افزایش یافت. در این مطالعه، ضعف عضله چهار سر ران بهعنوان عاملی در راه رفتن خمیده دیده شد. پس با بازیابی قدرت عضلات بهوسیله تمرینات مقاومتی، میتواند در درمان خمیدگی و اختلال تعادل در این کودکان مفید وافع شود [86].
براساس مطالعه مداخلهای کیوان شریفمرادی و همکاران (2006)، کودکان مبتلا به CP قادر به توزیع نیروی ناشی از وزن بدن بر روی پنجه و پاشنه پای خود نیستند و ازاینرو، عدم تعادل در هنگام ایستادن در آنها مشاهده میشود. یافتههای مطالعه نشان داد ورزشدرمانی، با افزایش انعطافپذیری عضلات فلکسوری و دارای اسپاسم و همچنین با کنترل عضلات اکستنسوری به تعادل افراد کمک کرده و توزیع نیروی ناشی از وزن بدن را بر پاشنه و پنچه پا متعادل ساخته و به آنها در افزایش تعادل در هنگام ایستادن کمک خواهد کرد. همچنین با بیان این نکته که پوشیدن کفش پاشنهدار، با انتقال مرکز جرم کودک به جلو، مرکز سطج اتکا را افزایش داده و این عامل با کاهش فلکشن اضافی در ران و زانو بهعنوان عاملی مهم در توزیع متناسب نیرو بر پاشنه و پنجه پا در بیماران به حساب میآید. پژوهشگر توصیه میکند این نکته در برنامه توانبخشی بیماران بیشازپیش مورد توجه قرار گیرد [42].
توانبخشی مبتنی بر محرکهای ریتمیک-ملوتیک بر مهارتهای ظریف انگشتی در کودکان CP
مهارتهای حرکتی ظریف، نقشی مهم در انجام فعالیتهای روزمره زندگی داشته و به افراد در حفظ استقلال در امور مختلف کمک بسیاری خواهد کرد. این مهارتها را میتوان به دو گروه اصلی شامل مهارتهای درشت دستی (مهارت کنترل و جابهجایی اشیا بزرگ بهوسیله بازو و دست) و مهارتهای ظریف انگشتی (مهارت کنترل و جابهجایی اشیا کوچکتر بهوسیله دست و انگشتان) تقسیم کرد. بهدلیل ارتباط مهارتهای ظریف انگشتی با قشر حرکتی و پیش حرکتی مغز و استفاده بیشتر از این مهارتها به نسبت مهارتهای حرکتی درشت، آسیبپذیری بیشتری را در اختلالات عملکردی در آنها در مشاهده خواهیم کرد [87، 88]. دلیل مشکلات متعدد در انجام فعالیتهای روزمره زندگی در نیمی از کودکان مبتلا به فلج مغزی، اختلال در عملکرد حرکات ظریف میباشد. ازاینرو، اهمیت توجه و تسهیل در انجام این حرکات در قالب روند توانبخشی، بیش از پیش نمایان میشود [87].
امروزه از درمانهای مکمل مانند موسیقیدرمانی بهعنوان روشی غیرتهاجمی، ساده و با هزینه کمتر، همراه با مداخلات توانبخشی در طیف وسیعی از بیماران نیازمند استفاده میشود. محرکهای ریتمیک و ملوتیک نوعی موسیقیدرمانی فعال است که در آن علاوهبر شنیدن قطعهای از موسیقی، به نواختن همزمان با آلات موسیقی نیز پرداخته میشود [20]. موسیقیدرمانی فعال با ایجاد تغییراتی در ساختار مغز، مهارتهای حرکتی ظریف را بهبود بخشیده و به توانایی شناختی در بیماران کمک خواهد کرد [89].
مونته و همکاران (2002) در مطالعه توصیفی-تحلیلی خود، با استقاده از تصویربرداری اولیه از ناحیه حرکتی قشر مغز دریافتند که ناحیهای از مغز افراد موسیقیدان که مرتبط با حرکات ظریف بود، نسبت به همان ناحیه در افراد عادی، بزرگتر بوده و در نتیجه آسیبهای ممکن بر ساختار و عروق مغز، آسیب کمتری خواهند دید. همچنین نتایج نشان داد درصورت آسیبدیدن این ناحیه در افراد موسیقیدان، بهبودی با سرعت بیشتر انجام خواهد شد [90].
مطالعه نیمهآزمایشی حسن زیرکی زنگبار و همکاران (1388) نشان میدهد ﻣﺤﺮکﻫﺎی رﻳﺘﻤﻴﻚ- ﻣﻠﻮدﻳﻚ بر بهبود مهارتهای ظریف انگشتی دو دستی، افزایش نمره کلی مهارتهای ظریف انگشتی، پیشرفت هماهنگی حرکتی ظریف دو دستی مؤثر بوده اما بر مهارتهای ظریف انگشتی هر سمت بهصورت جداگانه، تأثیری نداشته است [20].
توانبخشی مبتنی بر تمرینات ریباندتراپی و بهبود تعادل، انعطافپذیری و قدرت عضلانی کودکان CP
باتوجهبه مشکلات عصبی و عضلانی، نقص در عملکردهای حرکتی و بهواسطه آن، عدم مشارکت فعال در فعالیتهای روزمره در کودکان مبتلا به CP، رویکردهای جدید در علوم توانبخشی به سمت و سوی مشارکت فعالانه کودکان در فعالیتها و تمرینات با استفاده از روشهای جذاب و متناسب سن کودکان کشیده شده است. علاوهبر محدودیتهای موجود در فعالیتهای کودکان، عدم جذابیت و تنوع و همچنین خستهکننده بودن تمرینات بازتوانی، سبب عدم تمایل این کودکان به ادامه روند توانبخشی میشود. با در نظرگرفتن این شرایط، امروزه از روشهای نوین و با جذابیت بیشتر که همراه با بازی فعال در کودکان است، به کار گرفته میشود. یکی از این روشها، تمرینات ریباندتراپی بوده که تأثیر بسزای آن در فرایند توانبخشی درمطالعات مختلف دیده میشود [91، 92].
ریبادتراپی بهوسیله ترامپلین انجام میشود که وسیلهای است با سطح ناهموار و غیرثابت که بهعلت آن که ماهیت حرکات و تمرینات انجامشده بر روی آن خلاف جاذبه زمین بوده، عضلات بیشتری را درگیر خواهد کرد [93، 94]. در طی انجام تمرینات ریباندتراپی، با جهش به بالا و پایین، فرود آمدن روی یک پا و دو پا و حرکات گوناگون در اندامهای فوقانی و تحتانی، با تحریک مکانیسمهای کنترلکننده تعادل در بدن، به حفظ تعادل و وضعیت بدن در فضا کمک خواهد کرد [95].
مطالعهای نیمهآزمایشی توسط سپیده منصوری و همکاران (1394) با هدف بررسی تأثیر 8 هفته تمرینات ریبادتراپی بر روی تعادل، انعطافپذیری و قدرت عضلات زانوی کودکان مبتلا به فلج مغزی اسپاستیک انجام شده است. نتایج مطالعه نشاندهنده اثربخشی این تمرینات بوده و باتوجهبه اینکه این تمرینات در حالت ایستاده انجام میشود، سهم عضلات ضدجاذبه در حفظ تعادل بیشتر بوده و با گذشت زمان به تقویت این عضلات کمک بسزایی خواهد کرد. همچنین بیان میشود بهدلیل جذابیت این تمرین، هزینه کم، خطرات کمتر و قابلیت اجرا در منزل میتواند در طیف وسیعی از کودکان مبتلا به CP استفاده شده و از اثرات مثبت آن استفاده کرد [32].
توانبخشی مبتنی بر تغذیه درمانی
غذا خوردن در سراسر دوره زندگی، در زمینههای مختلف و در هر فرهنگی رخ میدهد و یک فعالیت اساسی زندگی روزمره(BADL) است که بقای پایهای فرد و رفاه را تسهیل میکند [96]. اختلالات تغذیهای در کودکان دارای فلج مغزی از شیوع نسبتاً بالایی برخوردار است [97]. مدیریت تغذیه در کودکان مبتلا به فلج مغزی پیچیده است، زیرا نقص حرکتی ناشی از آسیب یا ضایعه در مغز در حال رشد، میتواند بهطور منفی بر مصرف غذا، هضم و متابولیسم آنها تأثیر بگذارد [98] و درنتیجه خطر سوءتغذیه در آنها را افزایش دهد.
فلج مغزی علت اصلی ناتوانی در دوران کودکی در سراسر جهان است [99، 100]. وضعیت تغذیه بدون شک بر سلامت و رفاه کودکان مبتلا به فلج مغزی تأثیر میگذارد. سوءتغذیه بهطور قابلتوجهی با افزایش بستری شدن در بیمارستان و کاهش مشارکت اجتماعی در کودکان آمریکای شمالی مرتبط بوده است [101]. مشکلات تغذیهای ممکن است در اثر وجود بازتابهای اولیه، آسیبهای حرکتی دهانی، اختلال بلع، آسیبهای حسی با یا بدون مشکلات رفتاری ایجاد شوند و معمولاً با مشکلات پزشکی همانند برگشت مواد غذایی به ریه (آسپیراسیون)، عفونتهای ریوی و رفلاکس همراه میباشند [102]. این مشکلات، مشارکت در فعالیتهای روزمره زندگی بهویژه غذا خوردن را محدود میکنند [103]. مشکلات تغذیهای در 78 تا 90 درصد کودکان فلج مغزی دیده میشود [35] و این مشکلات در کودکان با آسیبهای حرکتی شدید شایعتر میباشد [104].
مداخلات تغذیهای مبتنی بر شواهد یا برنامههای حمایتی میتوانند شرایط را بهبود بخشند یا از پیامدهای منفی سوءتغذیه (مانند احتمال پایین بقا، خطر بالای عفونت و بستری شدن در بیمارستان و مشارکت اجتماعی کم) جلوگیری کنند [105]. سوءتغذیه در کودکان مبتلا به فلج مغزی میتواند توسعه عصبی را مختل کند، ایمنی بدن را کاهش دهد، عضلات تنفسی را ضعیف کند، رشد استخوانی را محدود کند و حتی خطر مرگومیر را افزایش دهد [106، 107]. در برخی موارد فلج مغزی به آسیب غیرپیشرونده به سیستم عصبی مرکزی منجر میشود که اختلالات عملکردی دستگاه گوارش را بهدنبال دارد و در برخی بیماران نیاز به تغذیه رودهای از طریق گاستروستومی ایجاد میکند [108].
یافتههای حاصل از مطالعه کارآزمایی بالینی کای و همکاران در سال 2024 نشان می دهد، مصرف یک فرمول تغذیه رودهای با کالری بالا بهعنوان یک مداخله تغذیهای برای کودکان دچار فلج مغزی بهمدت 6 ماه باعث بهبود در عملکرد حرکتی، قد، وزن و سن کودک و همچنین سطح آلبومین کلی، آلبومین، پرآلبومین و ۲۵-هیدروکسی ویتامین D میشود. نتایج مطالعه نشان داد فرمولهای تغذیهای با پروتئین کامل یا پپتید کالری بالا میتوانند بهطور قابلتوجهی سوءتغذیه در کوکان فلج مغزی را بهبود ببخشند و توسعه عملکرد حرکتی کلی در کودکان مبتلا به فلج مغزی را تقویت کنند و عوارض جانبی کمی داشته باشد. این مداخلات نویدبخش کاربردهای گستردهتر بالینی هستند [41].
همچنین در مطالعه مقطعی میکوایز و همکاران در سال 2024 نشان می دهد، فلج مغزی و تغذیه رودهای بر میزان التهاب رودهای و نفوذپذیری رودهای تأثیرگذار است و این دو فاکتور توسط کالپروکتین و زونولین مدفوعی و پروتئین اتصالدهنده اسید چرب رودهای (IFABP) قابلاندازهگیری هستند. نتیجه مطالعه نشان داد تغذیه رودهای در کودکان فلج مغزی با افزایش کالپروتکتین و زونولین مدفوعی همراه بود و کودکان مبتلا به فلج مغزی افزایش کالپروتکتین مدفوعی را نشان دادند اما افزایش نفوذپذیری رودهای براساس زونولین مدفوعی مشاهده نشد [108].
مطالعه توصیفی-تحلیلی دهقان و همکاران در سال 1395، بر فراوانی اختلالات عملکرد حرکتی دهانی حین تغذیه و برخی از عوامل مؤثر بر آن در کودکان فلج مغزی، نشان میدهد بیشترین تعداد افراد دارای بازتابهای اولیه دهانی غیرطبیعی (نیش، ریشهزایی، زبان) در سطح IV و V عملکرد حرکتی درشت و در سطح III توانایی دستی و نوع کوادریپلژی اسپاستیک قرار دارند. بیشترین فراوانی فقدان عملکرد در مهارت حرکتی دهانی در سطح عملکرد حرکتی درشت V و عملکرد کامل در عملکرد تغذیه دهانی در سطح عملکرد حرکتی درشت I و II مشاهده گردید که نشاندهنده تفاوت معناداری بین عملکرد حرکتی دهانی و سطوح عملکرد حرکتی درشت میباشد [33].
مطالعه مقطعی ویلسون و همکاران در سال 2010، نشان داد کودکان مبتلا به فلج مغزی که درگیری حرکتی دهانی داشتند، بهطور قابلتوجهی بیشتر با خودتغذیه مشکل داشتند، دفعات سرفه و خفگی بیشتری داشتند، شیوع بالاتری از ارزیابی بلع و درمان تغذیهای را تجربه کردند و در مقایسه با کودکانی که درگیری حرکتی دهانی نداشتند، در سنین بالاتری به غذای جامد معرفی شدند. هر دو گروه از کودکان موردمطالعه در این پژوهش از نظر سابقه تغذیه با لوله، تغذیه با بطری، مشکلات با غذاهای جامد، استفاده از تجهیزات تطبیقی، مدت زمان وعدههای غذایی و وجود خفگی، سرفه و تهوع مشابه بودند.
در آخر در این مطالعه نشان داده شد کودکان با و بدون درگیری حرکتی دهانی در ابتدا مشکلات تغذیهای مشابهی داشتند. بااینحال، مشکلات تغذیهای به نظر میرسد در کودکانی که درگیری حرکتی دهانی نداشتند، به میزان بیشتری حل شده است. مشکلاتی که در اوایل زندگی برای کودکان دارای درگیری حرکتی دهانی شناسایی شد، به نظر میرسد با پیشرفت توسعه همچنان ادامه دارد. دادههای مربوط به تغذیه و بلع گزارششده در این مقاله براساس پاسخهای والدین به یک پرسشنامه تغذیه و بلع (FSQ) جمعآوری شده است [39].
نتیجهگیری
ﺑﺮاﺳﺎس یﺎﻓﺘﻪﻫﺎی پژوﻫﺶﺣﺎﺿﺮ، مداخلات توانبخشی سبب بهبود و ارتقا در عملکرد جسمی و حرکتی کودکان مبتلا به فلج مغزی شده و سبب افزایش کیفیت زندگی و مشارکت فعال در فعالیتهای روزمره زندگی در این کودکان خواهد شد. علاوهبراین، مداخلات توانبخشی در ارتقای سلامت و بهداشت این بیماران مؤثر بوده و در مواردی نیز در مراقبتهای تسکینی کاربرد دارد. لذا توصیه میگردد مراقبین بهداشتی برای بهبود کیفیت زندگی بیماران، از این روش غیرتهاجمی، آسان و ارزان استفاده نمایند.
این مطالعه مروری با بررسی تأثیرات روشهای مختلف توانبخشی بر کودکان مبتلا به فلج مغزی، چارچوب ارزشمندی برای تصمیمگیران حوزه سلامت فراهم میکند. یافتهها به وضوح نشان میدهند که رویکردهای تلفیقی شامل روشهای مرسوم و نوین، بیشترین تأثیر را بر بهبود عملکرد حرکتی این کودکان دارند. لذا پیشنهاد میشود مراکز تحقیقاتی با حمایت نهادهای سیاستگذار، پژوهشهای کاربردی بیشتری در این زمینه انجام دهند. تمرکز بر اثربخشی بلندمدت روشها و مقایسه هزینه-فایده آنها میتواند به تصمیمگیریهای بهتر منجر شود.
محدودیتها
در انجام این مطالعه، چندین محدودیت وجود داشت که میتواند بر نتایج و تعمیمپذیری یافتهها تأثیر بگذارد. ازجمله این محدودیتها میتوان به تنوع روشهای توانبخشی و تفاوت در نمونههای مطالعاتی (ازنظر سن، نوع و شدت فلج مغزی) اشاره کرد. علاوهبراین، تفاوت در مدتزمان مداخلات و عدم پیگیری طولانیمدت در برخی مطالعات، ارزیابی اثرات بلندمدت را محدود کرده است. این محدودیتها باید در تفسیر نتایج و ارائه توصیهها مورد توجه قرار گیرند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
در این مطالعه تمام اصول اخلاقی رعایت شد. ازآنجاییکه هیچ آزمایشی بر روی نمونههای انسانی یا حیوانی انجام نشد، نیاز به شناسه اخلاقی نبود.
حامی مالی
این پژوهش هیچگونه کمک مالی از سازمانیهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
مفهومسازی، روششناسی، گردآوری دادهها، نگارش نسخه اولیه مقاله و مدیریت پروژه: علی اکبری؛ جمعآوری دادهها، تحلیل رسمی و نگارش ـ بازبینی و ویرایش: زهرا قراگوزلو؛ اعتبارسنجی: علی اکبری (نویسنده دوم)؛ نظارت، بازبینی انتقادی و تأیید نهایی نسخه مقاله: محدثه بابایی؛ تأیید مقاله: همه نویسندگان.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
References
- Arksey H, O’Malley L. Scoping studies: Towards a methodological framework. Int J Soc Res Methodol. 2005; 8(1):19-32. [DOI:10.1080/1364557032000119616]
- Soleimani F, Sourtiji H. [Evaluation of perinatal and neonatal risk factors of children with cerebral palsy referred from health-care centers in north and east of Tehran (Persian)]. Tehran Univ Med J. 2009; 67(6):435-42. [Link]
- Case-Smith J. Occupational therapy for children. Maryland Heights: Mosby; 1996. [Link]
- Behrman RE. Nelson textbook of pediatrics. Philadelphia: Saunders Company; 2004. [Link]
- Reid SM, Carlin JB, Reddihough DS. Distribution of motor types in cerebral palsy: how do registry data compare? Dev Med Child Neurol. 2011; 53(3):233-8. [DOI:10.1111/j.1469-8749.2010.03844.x] [PMID]
- Case-Smith J, Clifford O'Brien J. Occupational therapy for children and adolescents-e-book. Edinburgh: Elsevier Health Sciences; 2014. [Link]
- Law M, Darrah J, Pollock N, Rosenbaum P, Russell D, Walter SD, ET AL. Focus on Function - A randomized controlled trial comparing two rehabilitation interventions for young children with cerebral palsy. BMC Pediatr. 2007; 7:31. [DOI:10.1186/1471-2431-7-31] [PMID]
- Nobakht Z, Rassafiani M, Rezasoltani P. [Influence of child's disability on encountering environmental barriers to participation of children with cerebral palsy (Persian)]. J Res Rehabil Sci. 2013; 9(2):286-94. [DOI:10.22122/jrrs.v9i2.790]
- World Health Organization (WHO). International classification of functioning, disability, and health: Children & youth version: ICF-CY. Geneva: World Health Organization; 2007. [Link]
- McIntyre S, Goldsmith S, Webb A, Ehlinger V, Hollung SJ, McConnell K, et al. Global prevalence of cerebral palsy: A systematic analysis. Dev Med Child Neurol. 2022; 64(12):1494-506. [DOI:10.1111/dmcn.15346] [PMID]
- Haramshahi M, Toopchizadeh V, Pourzeinali S, Nikkhesal N, Heris TS, Farshbaf-Khalili A, et al. Cerebral palsy: Potential risk factors and functional status among children under three years, a case-control study in northwest Iran. BMC Pediatr. 2024; 24(1):695. [DOI:10.1186/s12887-024-05164-5] [PMID]
- Azizidarabkhani N, Heyrani A. [The effects of six weeks of bilateral motor trainings with and without mirror on simple reaction time in affected hand of children with spastic hemiplegic cerebral palsy (SHCP) (Persian)]. J Motor Behav Sci. 2021; 4(2):101-6. [Link]
- Elshafey MA, Abdrabo MS, Elnaggar RK. Effects of a core stability exercise program on balance and coordination in children with cerebellar ataxic cerebral palsy. J Musculoskelet Neuronal Interact. 2022; 22(2):172-8. [PMID]
- Cho C, Hwang W, Hwang S, Chung Y. Treadmill training with virtual reality improves gait, balance, and muscle strength in children with cerebral palsy. Tohoku J Exp Med. 2016; 238(3):213-8. [DOI:10.1620/tjem.238.213] [PMID]
- Shafiei F, Ghasemi G. [Effect of eight weeks of modified hatha yoga exercises on the balance of children with spastic diplegia cerebral palsy aged 7-14 (Persian)]. The Scientific Journal of Rehabilitation Medicine. 2023; 12(5):930-43. [DOI:10.32598/SJRM.12.5.9]
- Alagesan J, Shetty A. Effect of modified suit therapy in spastic diplegic cerebral palsy-a single blinded randomized controlled trial. Online J Health Allied Sci. 2011; 9(4):1-3. [Link]
- Law M, Darrah J, Pollock N, Rosenbaum P, Russell D, Walter SD, et al. Focus on function–a randomized controlled trial comparing two rehabilitation interventions for young children with cerebral palsy. BMC Pediatr. 2007; 7:31. [DOI:10.1186/1471-2431-7-31] [PMID]
- Esmailpour Nosar M, Hosseini SA, Akbarfahimi N, Tabatabai Ghomshe SF. [Effect of different intensities of harsh reliance of auditory stimulation on static balance in 5-12 years old children with cerebral palsy in Tehran City, Iran (Persian)]. Arch Rehabil. 2018; 19(3):194-205. [DOI:10.32598/rj.19.3.194]
- Charles J, Gordon AM. Development of hand-arm bimanual intensive training (HABIT) for improving bimanual coordination in children with hemiplegic cerebral palsy. Dev Med Child Neurol. 2006; 48(11):931-6. [DOI:10.1017/S0012162206002039] [PMID]
- Zeeraki ZH, Ashayeri H, Kamali M, Aliabadi F. [The effect of rhythmic-melodic stimulants on fine finger dexterities of spastic cerebral palsied children (Persian)]. Daneshvar Med. 2010; 16(84):47-54. [Link]
- Rizzolatti G, Craighero L. The mirror-neuron system. Annu Rev Neurosci. 2004; 27:169-92. [DOI:10.1146/annurev.neuro.27.070203.144230] [PMID]
- Sharifi NS, Sahebi MH, Abdolvahab M. [The effect of short thumb splint on hand function in children with cerebral palsy (Persian)]. J Paramed Sci Rehabil. 2019; 8(3):63-71. [DOI:10.22038/jpsr.2019.31476.1791]
- Saquetto M, Carvalho V, Silva C, Conceição C, Gomes-Neto M. The effects of whole body vibration on mobility and balance in children with cerebral palsy: A systematic review with meta-analysis. J Musculoskelet Neuronal Interact. 2015; 15(2):137-44. [PMID]
- Wang TN, Howe TH, Liang KJ, Chang TW, Shieh JY, Chen HL. Bimanual motor performance in everyday life activities of children with hemiplegic cerebral palsy. Eur J Phys Rehabil Med. 2021; 57(4):568-76. [DOI:10.23736/S1973-9087.21.06504-7]
- Afshar S, Rassafiani M, Hosseini SA. Effect of occupational therapy home program on activities of daily living of 5-12 years old children. J Rehabil. 2013; 13(4):117-23. [PMID]
- Louwers A, Meester-Delver A, Folmer K, Nollet F, Beelen A. Immediate effect of a wrist and thumb brace on bimanual activities in children with hemiplegic cerebral palsy. Dev Med Child Neurol. 2011; 53(4):321-6. [DOI:10.1111/j.1469-8749.2010.03849.x] [PMID]
- Melzer I, Damry E, Landau A, Yagev R. The influence of an auditory-memory attention-demanding task on postural control in blind persons. Clin Biomech. 2011; 26(4):358-62. [DOI:10.1016/j.clinbiomech.2010.11.008] [PMID]
- Tajadini S, Mansouri M, Nami M, Farpour S, Khormaee A, Moloodi A, et al. [Investigating and comparing language components in 7-12-year-old cerebral palsy and healthy children by focusing on the quantitative electroencephalography topographic maps (Persian)]. J Res Linguist. 2020; 12(1):65-86. [DOI:10.22108/jrl.2020.119495.1414]
- Mirich R, Kyvelidou A, Greiner BS. The effects of virtual reality based rehabilitation on upper extremity function in a child with cerebral palsy: A case report. Phys Occup Ther Pediatr. 2021; 41(6):620-36. [DOI:10.1080/01942638.2021.1909688] [PMID]
- van Delden AE, Peper CE, Beek PJ, Kwakkel G. Unilateral versus bilateral upper limb exercise therapy after stroke: A systematic review. J Rehabil Med. 2012; 44(2):106-17. [DOI:10.2340/16501977-0928] [PMID]
- Sajedi F, A'ali-Zad V, Alaeddini F, Hadian-Jazi MR. [Effect of Adding Swedish Massage to Occupational Therapy on Muscle Tone of Spastic Cerebral Palsied Children (Persian)]. Arch Rehabil. 2007; 8(3):42-7. [Link]
- Mansouri S, Ghasemi G, Sadeghi M, Karimi MT. [Effect of 8 weeks of rebound therapy on balance, flexibility, and muscle strength of the knee in children with spastic cerebral palsy (Persian)]. J Res Rehabil Sci. 2016; 11(5):315-22. [DOI:10.22122/jrrs.v11i5.2138]
- Dehghan L, Dalvand H, Bayani M, Shamsoddini A. [Frequency of oral motor dysfunction during feeding and some of its effective factors in children with cerebral palsy (Persian)]. J Arak Univ Med Sci. 2019; 22(2):47-56. [Link]
- Rasti ZA, Kalantari M, Shamsoddini A. [Effects of kinesio taping technique in children with cerebral palsy (Persian)]. Sci J Rehabil Med. 2016; 5(1):235-43. [DOI:10.22037/jrm.2016.1100192]
- Mazzone S, Serafini A, Iosa M, Aliberti M, Gobbetti T, Paolucci S, et al. Functional taping applied to upper limb of children with hemiplegic cerebral palsy: A pilot study. Neuropediatrics. 2011; 42(06):249-53. [Link]
- Hussein ZA, El-Meniawy GH. Accumulative effect of ankle Kinesio taping on postural control in children with hemiparetic cerebral palsy. Bull Fac Phys Ther. 2015; 20(2):154-60.[DOI:10.4103/1110-6611.174696]
- Rostami H, Nejad J, Arastoo A. [Effects of movement practices in virtual environment on upper limb function of children with hemiparetic cerebral palsy (Persian)]. J Mod Rehabil. 2011;5(3):41-8. [Link]
- Adamovich SV, Fluet GG, Tunik E, Merians AS. Sensorimotor training in virtual reality: A review. NeuroRehabilitation. 2009; 25(1):29-44. [DOI:10.3233/NRE-2009-0497] [PMID]
- Wilson EM, Hustad KC. Early Feeding Abilities in Children with Cerebral Palsy: A Parental Report Study. J Med Speech Lang Pathol. 2009; March:nihpa57357. [PMID]
- Sharifmoradi K, Farahpour N, Saba MS, Farajollahi N. The Distribution of Body Weight Force on Toe and Heel before and after Exercise Therapy in Children with Spastic Diplegia Cerebral Palsy. Archives of Rehabilitation. 2005; 21:17-23. [Link]
- Cai X, Qin Y, Liu C, Xie L, Zhu J. High-calorie, whole protein/peptide nutritional formulations for children with cerebral palsy: A retrospective clinical study. Am J Transl Res. 2024; 16(7):3171-81. [DOI:10.62347/BQPN6962] [PMID]
- Sharifmoradi K, Farahpour N. [Comparison of the balance performance of the children with spastic cerebral palsy before and after an exercise therapy program (Persian)]. J Rehabil. 2006; 7(24):22-7. [Link]
- Ashwal S, Pearl PL. Swaiman's pediatric neurology-e-book: principles and practice. Edinburgh: Elsevier Health Sciences; 2025. [Link]
- Radomski MV, Latham CAT. Occupational therapy for physical dysfunction. Philadelphia: Lippincott Williams & Wilkins; 2008. [Link]
- Miller G, Clark GD. The cerebral palsies: Causes, consequences, and management. Oxford: Butterworth-Heinemann; 1998. [Link]
- Eliasson AC, Gordon AM, Forssberg H. Basic co-ordination of manipulative forces of children with cerebral palsy. Dev Med Child Neurol. 1991; 33(8):661-70. [DOI:10.1111/j.1469-8749.1991.tb14943.x] [PMID]
- Mutsaarts M, Steenbergen B, Bekkering H. Anticipatory planning deficits and task context effects in hemiparetic cerebral palsy. Exp Brain Res. 2006; 172(2):151-62. [DOI:10.1007/s00221-005-0327-0] [PMID]
- Raub JA. Psychophysiologic effects of Hatha Yoga on musculoskeletal and cardiopulmonary function: A literature review. J Altern Complement Med. 2002; 8(6):797-812. [DOI:10.1089/10755530260511810] [PMID]
- Hanna SE, Rosenbaum PL, Bartlett DJ, Palisano RJ, Walter SD, Avery L, et al. Stability and decline in gross motor function among children and youth with cerebral palsy aged 2 to 21 years. Dev Med Child Neurol. 2009; 51(4):295-302. [DOI:10.1111/j.1469-8749.2008.03196.x] [PMID]
- Jannati S, Sohrabi M, Attarzadeh Hoseini SR. [The effect of selective Hata yoga training on balance of elderly women (Persian)]. Iran J Ageing. 2011; 5(4):46-52. [Link]
- Lee A. The effect of yoga therapy for children with cerebral palsy [Doctoral dissertation]. Ithaca: Ithaca College; 2011. [Link]
- Shumway-Cook A. Motor control: Translating research into clinical practice. Philadelphia: Lippincoot Williams & Wilkins; 2007. [Link]
- Akbar Fahimi N, Hosseini SA, Rassafiani M, Farzad M, Haghgoo HA. The reactive postural control in spastic cerebral palsy children. Iran Rehabil J. 2012; 10(2):66-74. [Link]
- Shumway-Cook A, Woollacott M. Attentional demands and postural control: The effect of sensory context. J Gerontol A Biol Sci Med Sci. 2000; 55(1):M10-6. [DOI:10.1093/gerona/55.1.M10] [PMID]
- Magnusson M, Johansson K, Johansson BB. Sensory stimulation promotes normalization of postural control after stroke. Stroke. 1994; 25(6):1176-80. [DOI:10.1161/01.STR.25.6.1176] [PMID]
- Kwak EE. Effect of rhythmic auditory stimulation on gait performance in children with spastic cerebral palsy. J Music Ther. 2007; 44(3):198-216. [DOI:10.1093/jmt/44.3.198] [PMID]
- Wilton J. Casting, splinting, and physical and occupational therapy of hand deformity and dysfunction in cerebral palsy. Hand Clin. 2003; 19(4):573-84. [DOI:10.1016/S0749-0712(03)00044-1] [PMID]
- Koman LA, Smith BP, Shilt JS. Cerebral palsy. Lancet. 2004; 363(9421):1619-31. [DOI:10.1016/S0140-6736(04)16207-7] [PMID]
- Rodrigues AMVN, Mancini MC, Vaz DV, Silva LdC. Use of abduction thumb orthosis in functional performance of a child with cerebral palsy: A single-subject study. Revista Brasileira de Saúde Materno Infantil. 2007; 7(4):423-36. [DOI:10.1590/S1519-38292007000400010]
- Pizzi A, Carlucci G, Falsini C, Verdesca S, Grippo A. Application of a volar static splint in poststroke spasticity of the upper limb. Arch Phys Med Rehabil. 2005; 86(9):1855-9. [DOI:10.1016/j.apmr.2005.03.032] [PMID]
- Voorman JM, Dallmeijer AJ, Van Eck M, Schuengel C, Becher JG. Social functioning and communication in children with cerebral palsy: Association with disease characteristics and personal and environmental factors. Dev Med Child Neurol. 2010; 52(5):441-7. [DOI:10.1111/j.1469-8749.2009.03399.x] [PMID]
- Nordberg A, Miniscalco C, Lohmander A. Consonant production and overall speech characteristics in school-aged children with cerebral palsy and speech impairment. Int J Speech Lang Pathol. 2014; 16(4):386-95. [DOI:10.3109/17549507.2014.917440] [PMID]
- Critten V, Messer D, Sheehy K. Delays in the reading and spelling of children with cerebral palsy: Associations with phonological and visual processes. Res Dev Disabil. 2019; 85:131-42. [DOI:10.1016/j.ridd.2018.12.001] [PMID]
- Peeters M, Verhoeven L, de Moor J, van Balkom H. Importance of speech production for phonological awareness and word decoding: The case of children with cerebral palsy. Res Dev Disabil. 2009; 30(4):712-26. [DOI:10.1016/j.ridd.2008.10.002] [PMID]
- Card R, Dodd B. The phonological awareness abilities of children with cerebral palsy who do not speak. Augment Altern Commun. 2006; 22(3):149-59. [DOI:10.1080/07434610500431694] [PMID]
- Chomsky N. The sound pattern of English. Cambridge: The MIT Press; 1968. [Link]
- Law M, Petrenchik T, Ziviani J, King G. Participation of Children in School and Community. In: Rodger S, ZivianiJ, editors. Occupational therapy with children: Understanding children's occupations and enabling participation. Oxford: Blackwell Publishing; 2006. [Link]
- Kinney WB, Coyle CP. Predicting life satisfaction among adults with physical disabilities. Archi Phys Med Rehabil. 1992; 73(9):863-9. [Link]
- Ghorbanpour Z, Hosseini SA, Vameghi R, Rassafiani M, Dalvand H, Rezasoltani P. The effect of mothering handling training at home on the motor function of children with cerebral palsy: A pilot randomized controlled trial. J Occup Ther Sch Early Interv. 2019; 12(3):273-83. [DOI:10.1080/19411243.2019.1590751]
- Sanders H, Davis MF, Duncan B, Meaney FJ, Haynes J, Barton LL. Use of complementary and alternative medical therapies among children with special health care needs in southern Arizona. Pediatrics. 2003; 111(3):584-7. [DOI:10.1542/peds.111.3.584] [PMID]
- Zhou XJ, Zheng K. Treatment of 140 cerebral palsied children with a combined method based on traditional Chinese medicine (TCM) and western medicine. J Zhejiang Univ Sci B. 2005; 6(1):57-60. [DOI:10.1631/jzus.2005.B0057] [PMID]
- Kuo YL, Huang YC. Effects of the application direction of Kinesio taping on isometric muscle strength of the wrist and fingers of healthy adults-a pilot study. J Phys Ther Sci. 2013; 25(3):287-91. [DOI:10.1589/jpts.25.287]
- Iosa M, Morelli D, Nanni MV, Veredice C, Marro T, Medici A, Paolucci S, Mazzà C. Functional taping: A promising technique for children with cerebral palsy. Dev Med Child Neurol. 2010; 52(6):587-9. [DOI:10.1111/j.1469-8749.2009.03539.x] [PMID]
- Rizzo AS. Virtual reality and disability: Emergence and challenge. Disability and rehabilitation. 2002; 24(11-12):567-9. [DOI:10.1080/09638280110111315]
- Schultheis MT, Rizzo AA. The application of virtual reality technology in rehabilitation. Rehabil Psychol. 2001; 46(3):296. [DOI:10.1037/0090-5550.46.3.296]
- Holden MK. Virtual environments for motor rehabilitation: review. Cyberpsychol Behav. 2005; 8(3):187-211 [DOI:10.1089/cpb.2005.8.187] [PMID]
- You SH, Jang SH, Kim YH, Kwon YH, Barrow I, Hallett M. Cortical reorganization induced by virtual reality therapy in a child with hemiparetic cerebral palsy. Dev Med Child Neurol. 2005; 47(9):628-35. [DOI:10.1111/j.1469-8749.2005.tb01216.x]
- Kim GJ. A SWOT analysis of the field of virtual reality rehabilitation and therapy. Presence. 2005; 14(2):119-46. [DOI:10.1162/1054746053967094]
- Brooks BM. Route learning in a case of amnesia: A preliminary investigation into the efficacy of training in a virtual environment. Neuropsychol Rehabil. 1999; 9(1):63-76. [DOI:10.1080/713755589]
- Rostami HR, Malamiri RA. Effect of treatment environment on modified constraint-induced movement therapy results in children with spastic hemiplegic cerebral palsy: A randomized controlled trial. Disabil Rehabil. 2012; 34(1):40-4. [DOI:10.3109/09638288.2011.585214] [PMID]
- Nudo RJ. Adaptive plasticity in motor cortex: Implications for rehabilitation after brain injury. J Rehabil Med. 2003; (41 Suppl):7-10. [DOI:10.1080/16501960310010070] [PMID]
- Ferdjallah M, Harris GF, Smith P, Wertsch JJ. Analysis of postural control synergies during quiet standing in healthy children and children with cerebral palsy. Clin Biomech. 2002; 17(3):203-10. [DOI:10.1016/S0268-0033(01)00121-8] [PMID]
- Burtner PA, Woollacott MH, Qualls C. Stance balance control with orthoses in a group of children with spastic cerebral palsy. Dev Med Child Neurol. 1999; 41(11):748-57. [DOI:10.1017/S0012162299001516] [PMID]
- Cerny K, Perry J, Walker JM. Adaptations during the stance phase of gait for simulated flexion contractures at the knee. Orthopedics. 1994; 17(6):501-12. [DOI:10.3928/0147-7447-19940601-04] [PMID]
- Eagleton M, Iams A, McDowell J, Morrison R, Evans CL. The effects of strength training on gait in adolescents with cerebral palsy. Pediatr Phys Ther. 2004; 16(1):22-30. [DOI:10.1097/01.PEP.0000116781.00415.8E] [PMID]
- Damiano DL, Vaughan CL, Abel ME. Muscle response to heavy resistance exercise in children with spastic cerebral palsy. Dev Med Child Neurol. 1995; 37(8):731-9. [DOI:10.1111/j.1469-8749.1995.tb15019.x] [PMID]
- Arnould C, Bleyenheuft Y, Thonnard JL. Hand functioning in children with cerebral palsy. Front Neurol. 2014; 5:48. [DOI:10.3389/fneur.2014.00048] [PMID]
- Kramer P, Hinojosa J. Frames of reference for pediatric occupational therapy. Philadelphia: Lippincott Williams & Wilkins; 2018. [Link]
- Schlaug G, Norton A, Overy K, Winner E. Effects of music training on the child's brain and cognitive development. Ann N Y Acad Sci. 2005; 1060:219-30. [DOI:10.1196/annals.1360.015] [PMID]
- Münte TF, Altenmüller E, Jäncke L. The musician's brain as a model of neuroplasticity. Nat Rev Neurosci. 2002; 3(6):473-8. [DOI:10.1038/nrn843] [PMID]
- Graham E. The effect of rebound therapy on muscle tone [Master Thesis]. Leeds: Leeds Metropolitan University ;2006. [Link]
- Rennie J. Learning disability: Physical therapy treatment and management, a collaborative appoach. New York: John Wiley & Sons; 2007. [Link]
- Powers ME. Vertical jump training for volleyball. Strength Cond. 1996; 18:18-23. [Link]
- Ross A, Hudson J, editors. Efficacy of a mini-trampoline program for increasing the vertical jump. Paper presented at: 15 International Symposium on Biomechanics in Sports (1997); 2009 December 15; Denton, USA. [Link]
- Laurens M. Safe practice in rebound therapy. London: Rebound Therapy Association for Chartered Physioth; 2007. [Link]
- O’Brien JC, Kuhaneck H. Case-smith’s occupational therapy for children and adolescents-e-book. Edinburgh: Elsevier Health Sciences; 2019. [Link]
- Rogers B. Feeding method and health outcomes of children with cerebral palsy. J Pediatr. 2004; 145(2 Suppl):S28-32. [DOI:10.1016/j.jpeds.2004.05.019] [PMID]
- Aggarwal S, Chadha R, Pathak R. Nutritional status and growth in children with cerebral palsy: A review. Int J Med Sci Public Health. 2015; 4(6):737. [DOI:10.5455/ijmsph.2015.15012015192]
- Kakooza-Mwesige A, Andrews C, Peterson S, Wabwire Mangen F, Eliasson AC, Forssberg H. Prevalence of cerebral palsy in Uganda: A population-based study. Lancet Glob Health. 2017; 5(12):e1275-82. [DOI:10.1016/S2214-109X(17)30374-1] [PMID]
- Khandaker G, Muhit M, Karim T, Smithers-Sheedy H, Novak I, Jones C, et al. Epidemiology of cerebral palsy in Bangladesh: A population-based surveillance study. Dev Med Child Neurol. 2019; 61(5):601-9. [DOI:10.1111/dmcn.14013] [PMID]
- Samson-Fang L, Fung E, Stallings VA, Conaway M, Worley G, Rosenbaum P, et al. Relationship of nutritional status to health and societal participation in children with cerebral palsy. J Pediatr. 2002; 141(5):637-43. [DOI:10.1067/mpd.2002.129888] [PMID]
- Rogers B, Andrus J, Msall ME, Arvedson J, Sim J, Rossi T,et al. Growth of preterm infants with cystic periventricular leukomalacia. Dev Med Child Neurol. 1998; 40(9):580-6. [DOI:10.1111/j.1469-8749.1998.tb15422.x] [PMID]
- Rempel G. The importance of good nutrition in children with cerebral palsy. Phys Med Rehabil Clin N Am. 2015; 26(1):39-56. [DOI:10.1016/j.pmr.2014.09.001] [PMID]
- Fung EB, Samson-Fang L, Stallings VA, Conaway M, Liptak G, Henderson RC, et al. Feeding dysfunction is associated with poor growth and health status in children with cerebral palsy. J Am Diet Assoc. 2002; 102(3):361-73. [DOI:10.1016/S0002-8223(02)90084-2] [PMID]
- Jahan I, Sultana R, Laryea F, Amponsah SK, Danquah FI, Muhit M, et al. Nutritional status of children with cerebral palsy in Ghana. Afr J Disabil. 2024; 13:1335. [DOI:10.4102/ajod.v13i0.1336] [PMID]
- Eveleens RD, Dungen DK, Verbruggen SCAT, Hulst JM, Joosten KFM. Weight improvement with the use of protein and energy enriched nutritional formula in infants with a prolonged PICU stay. J Hum Nutr Diet. 2019; 32(1):3-10. [DOI:10.1111/jhn.12603] [PMID]
- Jahan I, Sultana R, Muhit M, Akbar D, Karim T, Al Imam MH, et al. Nutrition interventions for children with cerebral palsy in low- and middle-income countries: A scoping review. Nutrients. 2022; 14(6):1211. [DOI:10.3390/nu14061211] [PMID]
- Mickiewicz-Góra D, Sznurkowska K, Skonieczna-Żydecka K, Drozd A, Borkowska A, Zagierski M, et al. Markers of intestinal permeability and inflammation in enterally fed children with cerebral palsy. Nutrients. 2024; 16(15):2447. [DOI:10.3390/nu16152447] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |