جلد 36، شماره 144 - ( آبان 1402 )
جلد 36 شماره 144 صفحات 375-362 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Ghafari S, Salmani F, Azarbarzin M. Comparison of the Effect of Breathing Exercises and Chest Physiotherapy on Fatigue in Patients With Chronic Obstructive Pulmonary Disease. IJN 2023; 36 (144) :362-375
URL: http://ijn.iums.ac.ir/article-1-3735-fa.html
URL: http://ijn.iums.ac.ir/article-1-3735-fa.html
غفاری سکینه، سلمانی فاطمه، آذربرزین مهرداد. مقایسه تأثیر تمرینات تنفسی و فیزیوتراپی قفسه سینه بر خستگی بیماران مزمن انسدادی ریه. نشریه پرستاری ایران. 1402; 36 (144) :362-375
1- مرکز تحقیقات توسعه علوم پرستاری و مامایی، واحد نجفآباد، دانشگاه آزاد اسلامی، نجفآباد، ایران.
2- مرکز تحقیقات توسعه علوم پرستاری و مامایی، واحد نجفآباد، دانشگاه آزاد اسلامی، نجفآباد، ایران. ،f-salmani@iaun.ac.ir
2- مرکز تحقیقات توسعه علوم پرستاری و مامایی، واحد نجفآباد، دانشگاه آزاد اسلامی، نجفآباد، ایران. ،
متن کامل [PDF 5537 kb]
(714 دریافت)
| چکیده (HTML) (1895 مشاهده)
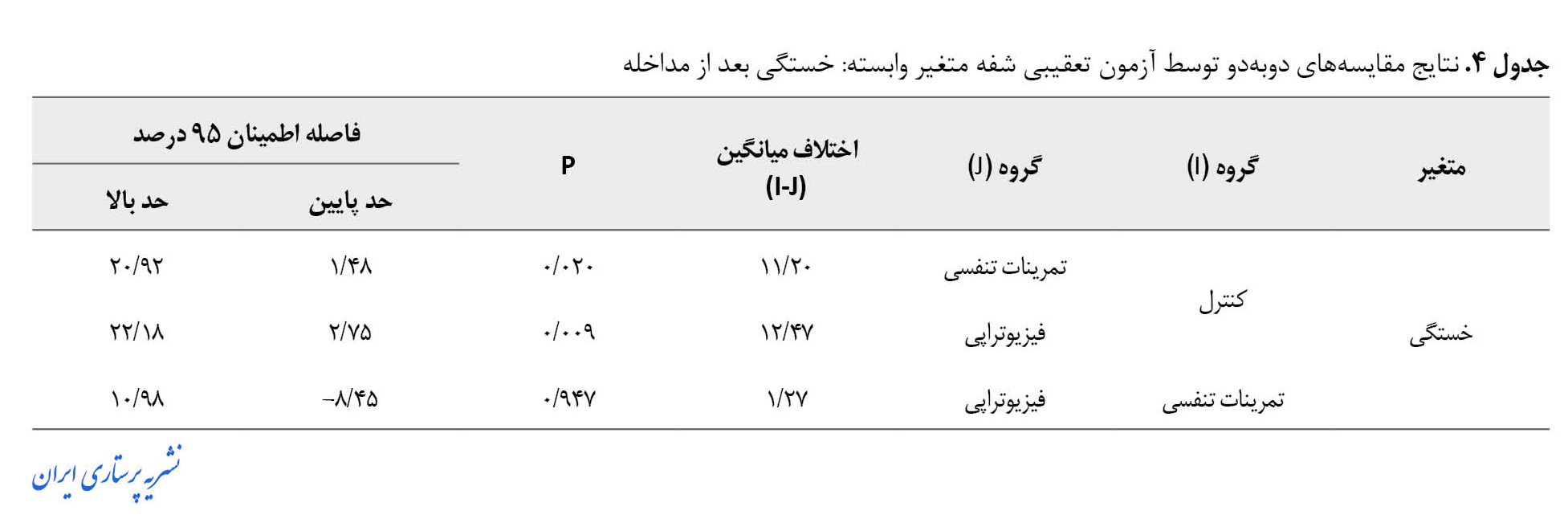
نتایج آزمون شفه جهت مقایسه میانگین گروهها بهصورت دوبهدو نشان داد میانگین نمره خستگی گروه کنترل اختلاف معنیداری با گروههای آزمایش (تمرینات تنفسی و فیزیوتراپی تنفسی) دارد. درواقع نمرات میزان خستگی در گروه کنترل بیشتر از سایر گروههای دیگر میباشد. همچنین در بین 3 گروه مداخله، بیشترین اثر در کاهش نمره خستگی بیماران در گروه مداخله فیزیوتراپی تنفسی بوده است (جدول شماره 4).
بحث
پژوهش حاضر باهدف تعیین تأثیر تمرینات تنفسی و فیزیوتراپی قفسه سینه بر خستگی بیماران مزمن انسدادی ریه طراحی شد. همانطورکه در جدول شماره 1 ملاحظه شد تمام اطلاعات جمعیتشناختی بیماران در دو گروه آزمایش و کنترل همسان بودند و تفاوت معنیدار آماری بین دو گروه مشاهده نشد؛ بنابراین فقدان اختلاف معنیدار در هریک از متغیرهای جمعیتشناختی نشاندهنده بیتأثیر بودن آنها در تغییرات میانگین شدت خستگی بیماران در گروههای آزمایش و کنترل میباشد.
یافتههای مطالعه حاضر نشان داد، میانگین شدت خستگی بیماران مزمن انسدادی ریه قبل و بعد از مداخله در گروه آزمایش تمرینات تنفسی، فیزیوتراپی تنفسی و گروه کنترل تفاوت معنیدار آماری داشت. این معنیداری در گروه کنترل در جهت افزایش نمره شدت خستگی بوده است. همچنین نتایج مطالعه نشان داد میانگین شدت خستگی بیماران مزمن انسدادی ریه بین 3 گروه قبل از مداخله تفاوت معنیداری نداشته است، درحالیکه بعد از مداخله تفاوت معنیدار بوده است. بدین معنا که تمرینات تنفسی و فیزیوتراپی تنفسی هر دو باعث کاهش خستگی در بیماران مزمن انسدادی ریه شده است. با وجودی که کاهش خستگی در گروه فیزیوتراپی تنفسی کمتر بوده است، اما تفاوت معنیداری بین دو گروه تمرینات تنفسی و فیزیوتراپی تنفسی مشاهده نشد.
نتایج پژوهش حاضر با یافتههای جوکار و همکاران [18] و ذاکریمقدم و همکاران [19] همسو است. نتایج پژوهش آنان نشان داد که پس از مداخله میانگین خستگی در گروه آزمون بهطور معنیداری کمتر از گروه کنترل بود. نتایج مطالعه نشان داد اجرای برنامه توانبخشی ریوی مبتنی بر منزل توسط پرستاران بهعنوان مداخلهای ارزان، در دسترس و قابلاجرا در منزل میتواند گام مؤثری در جهت کاهش خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه محسوب شود [18]. همچنین یافتههای ذاکریمقدم و همکاران نشان داد میانگین شدت خستگی قبل و بعد از بهکارگیری تمرینات تنفسی در گروه آزمایش تفاوت معنیدار دارد، درحالیکه میانگین شدت خستگی قبل و بعد از مطالعه در گروه کنترل تفاوت بسیار جزئی را نشان داده است [19].
همچنین بهزادینژاد و همکاران نیز نشان دادند تأثیر ترکیبی فیزیوتراپی قفسه سینه و تمرینهای تنفسی بر فعالیتهای زندگی روزانه بیماران مزمن انسدادی ریه تأثیر داشته است، بهطوریکه با کاهش خستگی در بیماران، فعالیتهای زندگی آنها افزایش داشته است [27]. ون هرک و همکاران نیز نشان دادند تمرینات تنفسی 12 هفتهای بهطور قابلملاحظهای خستگی بیماران مزمن انسدادی ریه را کاهش داده است [28]، درحالیکه مطالعه حاضر بهمدت 6 هفته و 3 بار در هفته انجام شد.
در مطالعه دیگری که سزا و همکاران انجام دادند نشان داده شد که تمرینات تنفسی بر روی خستگی بیماران تأثیر داشته و باعث کاهش خستگی آنها شده است [29]. همچنین نتایج مطالعه حاضر با یافتههای شیرزادگان و همکاران همسو میباشد. نتایج پژوهش آنان نشان داد که در 80 درصد از افراد موردمطالعه، توانبخشی ریوی طولانیمدت بهمدت 6 تا 12 ماه میتواند در کاهش خستگی بیماران مزمن ریوی و به تبع آن بهبود کیفیت زندگی آنان تأثیر بسزایی داشته باشد [30]. همچنین مطالعهای که نسه و سامانچی اوغلو در ترکیه انجام دادند، نشان داد تمرینات تنفس عمیق در بیماران مزمن انسدادی تنفسی میتواند در کاهش خستگی بیماران مؤثر باشد [31].
در سال 2020 سادات موذنی و همکاران مطالعهای با عنوان تأثیر توانبخشی ریوی بر خستگی و کیفیت زندگی بیماران مزمن انسدادی ریه انجام دادند. آنها تمرینات تنفسی را در بالین و سپس در منزل بیماران انجام دادند و نتیجه گرفتند که انجام تمرینات تنفسی ممتد میتواند باعث کاهش خستگی بیماران مزمن انسدادی ریه شود [32]. تفاوت این مطالعه با مطالعه حاضر این بود که در مطالعه موذنی و همکاران توانبخشی ریه بهمدت 3 روز و در حین بستری بیماران در بیمارستان انجام شد، درحالیکه در مطالعه حاضر تمرینات تنفسی و فیزیوتراپی جهت بیماران سرپایی و بهمدت 6 هفته (3 بار در هفته) انجام شد.
در سال 2018 همچنین در مطالعه دیگری اکی و همکاران مطالعهای را بهصورت کوهورت با عنوان توانبخشی ریه بر خستگی بیماران مزمن انسدادی ریه انجام دادند. آنها 90 بیمار را در طول 12سال ازنظر شدت خستگی مورد ارزیابی قرار دادند. آنها نتیجه گرفتند که انجام تمرینات تنفسی و ورزشهای هوازی مانند پیادهروی باعث کاهش خستگی در بیماران مزمن انسدادی ریه شده است [33]. تفاوت این مطالعه با مطالعه حاضر این بود که مطالعه اکی و همکاران بهصورت کوهورت انجام شد و تنها بیمارانی وارد مطالعه شدند که بهمدت 2 هفته توانبخشی ریه را دریافت کرده بودند، درحالیکه در مطالعه حاضر تمرینات تنفسی و فیزیوتراپی جهت بیماران سرپایی و بهمدت 6 هفته (3 بار در هفته) انجام شد.
در سال 2022 در مطالعهای که الساندرو و همکاران بهصورت مروری تأثیر توانبخشی تنفسی را در بیماران کووید 19 بررسی کردند، 706 بیمار در 6 مطالعه مورد برسی قرار گرفتند. آنها نشان دادند که تمرینات تنفسی و ورزشهای هوازی در توانبخشی ریه در بیماران کووید 19 باعث کاهش خستگی بیماران شده است [34]. تفاوت این مطالعه با مطالعه حاضر در نوع بیماران و تشخیص آنها بوده است که در مطالعه حاضر بیماران مزمن انسدادی ریه مد نظر قرار داشت.
نتیجهگیری
باتوجهبه تغییرات مشاهدهشده در شدت خستگی بیماران مزمن انسدادی ریه پس از تمرینهای تنفسی و فیزیوتراپی قفسه سینه نسبت به گروه کنترل، پیشنهاد میشود از درمانهای حمایتی یا ترکیبی جهت بهبود و ارتقا وضعیت ریوی و کاهش خستگی بیماران مزمن انسدادی ریه استفاده شود. همچنین میتوان از درمانهای حمایتی در کنار درمانهای دارویی جهت این بیماران بهره برد.
از محدودیتهای مطالعه شدت بیماری و تفاوتهای فردی در بیماران مزمن انسدادی ریه میباشد که میتواند بر روی نتایج مطالعه تأثیر داشته باشد. همچنین از محدودیتهای دیگر مطالعه تورش اطلاعات است که در گروه کنترل ممکن است اطلاعاتی درمورد انجام تمرینات تنفسی داشته باشند که انجام آن میتواند نتایج مطالعه را تحت تأثیر قرار دهد که قابل کنترل نبود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
پیروی از اصول اخلاق پژوهش این مقاله در کمیته اخلاق دانشگاه آزاد اسلامی واحد نجفآباد تأیید و با شناسه اخلاق IR.IAU.NAJAFABAD.REC.1402.050 ثبت شده است.
حامی مالی
این مقاله قسمتی از پایاننامه دانشجوی کارشناسی ارشد پرستاری سکینه غفاری دانشکده پرستاری و مامایی دانشگاه آزاد اسلامی واحد نجف آباد میباشد و هیچگونه کمک مالی از سازمانهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
طراحی تحقیق و تفسیر دادهها: فاطمه سلمانی؛ جمعآوری اطلاعات و نگارش مقاله: سکینه غفاری؛ ویراستاری و نهاییسازی: مهرداد آذربرزین و فاطمه سلمانی.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
تشکر و قدردانی
محققین از بیماران و خانواده آنها جهت مشارکت در مطالعه و همچنین پزشک مرکز جناب آقای دکتر دباغیان سپاسگزاری میکنند.
متن کامل: (1161 مشاهده)
مقدمه
بیماریهای مزمن انسدادی ریه یک بیماری تنفسی ناتوانکننده است که ویژگی اصلی آن انسداد پیشرونده و غیرقابلبرگشت جریان هوا بهدلیل فرایندهای التهابی میباشد [1]. این بیماری یکی از جدیترین مشکلات سلامتی و از علل عمده مرگومیر و ناتوانی در دنیا محسوب میشود. این بیماری بهعنوان یکی از شایعترین بیماریهای مزمن در جهان است که میتواند باعث کاهش استقلال و عملکرد فرد گردد و نیاز به درمان و مراقبتهای گسترده دارد [2]. بنابر تخمین سازمان بهداشت جهانی این بیماری تا سال 2020 سومین علت مرگومیر است [3]. همچنین این بیماری حدود 3 میلیون مرگ و یا 5/3 درصد از کل مرگومیرها در جهان را شامل میشود [4].
این بیماری مزمن علائم بالینی متنوعی دارد اما بیشتر بیماران از علائمی چون سرفه، خلط زیاد، تنگی نفس، کاهش تحمل فعالیت حرکتی، فقدان انرژی، خستگی، خشکی دهان، اضطراب، خوابآلودگی و احساس عصبانیت رنج میبرند که تمام جنبههای زندگی بیماران را تحت تأثیر قرار میدهد [5]. تشدید علائم بیماری مزمن انسدادی ریه یک ویژگی مشخص از سیر طبیعی این بیماری است که شامل دورههای افزایش تنگی نفس، سرفه و تغییر در مقدار و نوع خلط میباشد. تشدید علائم در این بیماران با افزایش نیاز به مراقبتهای درمانی، کاهش پیشرونده عملکرد ریه، افزایش مراجعه به بیمارستان و حتی مرگ در ارتباط است [6].
نارسایی تنفسی از مهمترین عوارض تهدیدکننده زندگی در بیماران مزمن انسدادی ریه میباشد که عمدتاً به تنگی نفس پیشرونده منجر میشود. علاوهبراین، بیماری مزمن انسدادی ریه باعث کاهش فعالیت میشود که درنهایت به از دست دادن بیشتر ظرفیت ورزش و فعالیت از طریق از دست دادن توده عضلانی منجر میگردد و یک سیکل معیوب ایجاد میکند [7]. بیماران مزمن انسدادی ریه بهدلیل تظاهرات سیستماتیک بیماری، ناتوان میشوند. مهمترین اختلال عملکرد سیستماتیک در بیماران مزمن انسدادی ریه، اختلال عملکرد عضلات محیطی ناشی از فقدان فعالیت بدنی و التهاب سیستماتیک است [7].
خستگی دومین علامت شایع در این بیماران است [8]. 95/3 درصد از بیماران مبتلابه نارسایی مزمن پیشرونده درجات بالایی از خستگی جسمانی را گزارش کردهاند. خستگی مانع انجام وظایف و نقشهای فردی و اجتماعی میشود و توانایی افراد را برای کار، فعالیت، تلاش برای حفظ زندگی طبیعی و انجام فعالیت دلخواه و لذتبخش کاهش میدهد و بنابراین اثرات منفی زیادی بر وضعیت اقتصادی و کیفیت زندگی افراد مبتلابه این بیماری دارد [9]. همچنین خستگی باعث تشدید بیماری، افزایش بار بیماری، کاهش درک از طریق حواس فیزیکی، کاهش کیفیت خواب و کاهش میزان فعالیت میگردد. بهعلاوه فردی که دچار خستگی میشود تمایل به مشارکت در فعالیتهای اجتماعی ندارد و تعاملات خود را کاهش میدهد [10, 11].
روشهای مختلفی برای درمان بیماری مزمن انسدادی ریه و عوارض ناشی از آن وجود دارد. درمانهای دارویی و حمایتی از جمله این درمانها میباشد. از درمانهای دارویی میتوان به استفاده از برونکودیلاتورها، بتا آگونیستها و کورتیکواستروئیدهای خوراکی، استنشاقی و تزریقی اشاره کرد. در کنار درمانهای دارویی، درمانهای حمایتی مانند بازتوانی ریه را بهعنوان مکمل درمانهای دارویی میتوان استفاده کرد [12].
بازتوانی ریه در بیماران مبتلابه بیماری انسدادی ریه بهخوبی ثابتشده است و بهعنوان وسیلهای برای تسکین نشانهها و بهبود وضعیت عملکردی ریه استفاده میشود [13]. استفاده عملی از بازتوانی تنفسی در بیماران مزمن انسدادی ریه تقریباً وجود ندارد یا در بسیاری از کشورها منابع کافی جهت انجام آن موجود نمیباشد. بهدلیل هزینه بالای این روش بیشتر بیماران در صورت موجود بودن نیز از آن بهره نمیبرند؛ اما میتوان از تکنیکهایی از آن را بهصورت کم هزینهتر برای بیماران استفاده کرد [14].
تمرین ماهیچههای دمی بهعنوان یک جزء معمول برنامه بازتوانی ریه در بیماران مزمن انسدادی ریه با اختلال در تهویه بهعلت ضعف عضلانی مورد توجه میباشد. جهت تمرین ماهیچههای دمی میتوان از تمرینات تنفسی شامل تنفس لبغنچهای، دیافراگمی و باد کردن بادکنک یا کیسه پلاستیکی استفاده کرد که 3 بار در روز بهمدت 14 روز بر استقلال بیشتر فرد در انجام فعالیتهای زندگی روزانه مؤثر است [15, 16]. هدف از انجام تمرینات تنفسی در بیماران مزمن انسدادی ریه این است که بیماران تمرینات تنفسی مؤثر، مثل تنفس لبغنچهای و دیافراگمی را جایگزین الگوهای تنفسی غیرمؤثر خود کنند و با انجام تمرینات تنفسی عمیق و سرفه مؤثر، ریه را از ترشحات پاک کنند [15].
در یک مطالعه فراتحلیل که بر روی 6 مطالعه کارآزمایی بالینی جهت انتخاب بهترین نوع تمرینات تنفسی انجام شد، مشخص شد که انجام تنفس دیافراگمی و یوگا بهترین روش برای بهبود عملکرد تنفسی در بیماران مزمن انسدادی ریه هستند [17]. همچنین در سال 1391 در مطالعه دیگری، جوکار و همکاران نشان دادند اجرای برنامه توانبخشی ریوی مبتنی بر منزل توسط پرستاران بهعنوان مداخلهای ارزان، دردسترس و قابلاجرا در منزل میتواند گام مؤثری در جهت کاهش خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه محسوب گردد [18]. علاوهبرآن، نتیجه مطالعه ذاکریمقدم و همکاران نیز بیانگر آن بود که بهکارگیری تمرینات تنفسی بر کاهش میزان خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه مؤثر است [19].
جهت بازتوانی ریه از فیزیوتراپی قفسه سینه نیز استفاده میشود که این روش در درمان بسیاری از بیماریهای ریوی موردتوجه قرار گرفته است [20]. فیزیوتراپی تنفسی عبارت است از مجموعه روشهایی که جهت کمک به پاکسازی راههای هوایی و افزایش عملکرد دستگاه تنفسی در ارتباط با یک یا چند بیماری تنفسی انجام میشود [21]. فیزیوتراپی تنفسی دارای اصول، روشها و تکنیکهای خاصی است و باتوجهبه شرایط بیمار به کار میرود که شامل یک یا ترکیبی از تکنیکهای فیزیوتراپی است. تکنیکهای فیزیوتراپی قفسه سینه را میتوان بهعنوان تکنیکهای معمولی، مدرن و ابزاری طبقهبندی کرد. معمولترین روش فیزیوتراپی تنفسی شامل درناژ وضعیتی، دق، لرزانیدن حین تنفس عمیق و فشردن قفسه سینه و آموزش دادن و تمرین سرفه مؤثر، انجام تمرینات تنفسی و انجام ساکشن میباشد [21، 22].
به دنبال افزایش بیماران مزمن انسدادی ریه و مراجعه بیماران بهصورت سرپایی به درمانگاهها و کلینیکها و انجام ندادن تمرینات تنفسی و فیزیوتراپی ریه برای این بیماران بعد از ترخیص، ضرورت انجام این مطالعه جهت بهبود خستگی بیمار احساس شد. همچنین باتوجهبه اینکه در مطالعات موجود مقایسه تأثیر تمرینات تنفسی و فیزیوتراپی تنفسی بر روی علائم خستگی بیمار انجام نشده است، محققین بر آن شدند که پژوهشی باهدف تعیین تأثیر تمرینات تنفسی و فیزیوتراپی قفسه سینه بر خستگی بیماران مزمن انسدادی ریه انجام دهند تا بتوان گامی مفید جهت بهبود این بیماران برداشت.
مواد و روش
مطالعه حاضر بهصورت نیمهآزمایشی بر روی 3 گروه از بیماران مزمن انسدادی ریوی اجرا شد. جامعه آماری در این مطالعه شامل تمام بیماران مزمن انسدادی ریه مراجعهکننده به کلینیک فوق تخصصی ریه دکتر بیژن دباغیان در شهرستان مهاباد در سال 1402 بودند. نمونهگیری به روش دردسترس از بین مراجعان به کلینیک و با نظر فوق تخصص ریه و معیارهای بالینی و تشخیصی بیماری مزمن انسدادی ریه انجام شد. در ابتدای مطالعه توضیحاتی در مورد انجام پژوهش برای بیماران انجام شد و فرم رضایتنامه کتبی آگاهانه از بیماران دریافت شد. شرکتکنندگان در مطالعه توسط تخصیص تصادفی با استفاده از جدول اعداد تصادفی به گروههای مختلف تقسیم شدند. طبق جدول اعداد تصادفی، اعداد 1تا 15 در گروه آزمایش 1 (تمرینات تنفسی)، اعداد 16 تا 30 در گروه آزمایش 2 (فیزیوتراپی) و اعداد 31 تا 45 در گروه کنترل قرار گرفتند. معیارهای ورود به مطالعه شامل تمایل بیمار به شرکت در مطالعه، مرحله 2 تا 3 بیماری مزمن انسدادی ریه، تأیید فوق تخصص ریه مبنیبر توانایی انجام تمرینهای تنفسی و فیزیوتراپی ریه، فقدان عفونتهای حاد تنفسی در 6 ماه اخیر و مبتلا نبودن به بیماریهای مزمن و ناتوانکننده دیگر مانند نارسایی قلبی و معیار خروج از مطالعه نیز شامل شدت یافتن بیماری، شرکت نامنظم در انجام توانبخشی ریه و تمرینات تنفسی (حضور نداشتن در بیش از 2 جلسه)، همکاری نکردن در انجام تمرینات تنفسی و فیزیوتراپی و مرگ بیمار بود.
حجم نمونه با سطح معنیداری 0/05 برابر با 1/96، با توان آزمون 0/80 برابر با 0/84 و تفاوت میانگینها برابر با 3 و سطح اطمینان 95 درصد و با در نظر گرفتن 10 درصد ریزش، برای هر گروه 15 نفر برآورد شد (فرمول شماره 1)[6].
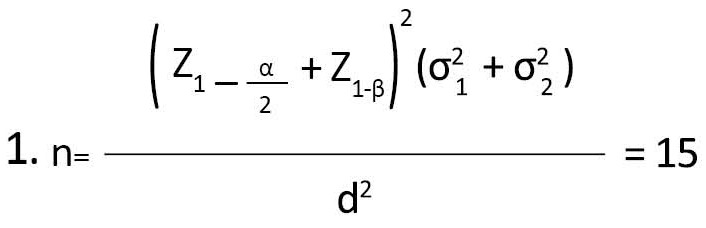
α: سطح معنیدار؛ اگر 05/0=α باشد Z1- α/2 برابر با 96/1 است.
B-1: توان آزمون؛ اگر 0/80=β-1باشدZ1- β برابر با 0/84 است.
d =3
σ1=σ2≈ 3
در مطالعه حاضر ریزش نمونه وجود نداشت و همه مشارکتکنندگان در مطالعه در زمان مقرر جهت دریافت مداخله در کلینیک حاضر شدند. مدت زمان نمونهگیری از فروردین ماه تا تیرماه سال 1402 بود. در این مطالعه بعد از دریافت کد اخلاق از کمیته اخلاق دانشکده پرستاری و مامایی دانشگاه آزاد اسلامی واحد نجفآباد پژوهشگر به کلینیک فوق تخصصی ریه دکتر بیژن دباغیان مراجعه کرد.
45 نمونه بهصورت تصادفی از بین 250 بیمار مراجعهکننده به کلینیک فوق تخصصی ریه که بیماری مزمن انسدادی ریه آنها توسط فوق تخصص ریه تأییدشده بود انتخاب شدند. هدف از انجام پژوهش توسط پژوهشگر به هر بیمار بهصورت جداگانه و با مشارکت فعال یکی از اعضای خانواده که از سطح دانش، آگاهی و درک مطالب برخوردار بود، توضیح داده شد. از افرادی که مایل به شرکت در پژوهش بودند، فرم رضایتنامه آگاهانه بهصورت کتبی دریافت شد (فرم رضایتنامه ضمیمه شد). بعد از دریافت رضایتنامه، بیماران به 3 گروه 15 نفره (گروه تمرینات تنفسی، گروه فیزیوتراپی تنفسی و گروه کنترل) بهصورت تخصیص تصادفی تقسیم شدند. در ابتدا با پرسشنامه اطلاعات جمعیتشناختی شامل سن، جنس، وضعیت تأهل، سطح تحصیلات، شغل، وضعیت اقتصادی، سابقه بیماری، سابقه بستری و سابقه استفاده از تمرینات تنفسی جمعآوری شد. سپس پرسشنامه شدت خستگی کراپ توسط هرکدام از نمونهها تکمیل شد. مداخلات بهمدت 6 هفته اجرا شد. بعد از 6 هفته [19] که مداخلات به اتمام رسید، مجدداً پرسشنامه خستگی کراپ برای بیماران انجام و پرسشنامهها توسط بیماران بهصورت حضوری تکمیل شد.
تمام مداخلات برای همه بیماران توسط یک درمانگر و یک فیزیوتراپیست بهصورت 3 بار در هفته جهت انجام پژوهش انجام شد. بسته به گروهی که بیماران به آن اختصاص داده شدند، آنها یا درمان تمرینات تنفسی یا فیزیوتراپی تنفسی را دریافت کردند. مدتزمان هر جلسه برای هر گروه تقریباً 45 دقیقه بود. بین هر جلسه درمانی 24 ساعت فاصله داشت [23]. قبل و بعد از انجام مداخلات برای بیمار پرسشنامه اطلاعات جمعیتشناختی و شدت خستگی تکمیل شد.
گروه آزمایش 1
در گروه آزمایش 1، تمرینات تنفسی به بیمار و همراه با شکل و تصویر توسط پژوهشگر آموزش داده شد و گفته شد که 3 روز در هفته در ساعت مشخص بایستی در کلینیک حضور یابند و تمرینات را با پژوهشگر انجام دهد. در ضمن به بیمار تأکید شد در منزل نیز باتوجهبه آموزش دادهشده تمرینات را با کمک همراه خود هر روز تکرار کند. با پیگیری تلفنی به بیماران گوشزد شد که تمرینات را 2 بار در روز بهمدت 45 دقیقه در منزل انجام دهند. تمرینات تنفسی، آموزش تنفس دیافراگمی، تنفس لبغنچهای و سرفه مؤثر بهمدت 6 هفته (3 بار در هفته) در کلینیک بهمدت 45 دقیقه برای بیمار انجام گردید.
تمرینات تنفسی
تمرینات تنفسی در دو مرحله انجام شد.
مرحله اول: بیماران روی لبه تخت نشستند، دستهایشان را پشت گردن گذاشتند و دو آرنجشان را جلوی بدنشان به هم رساندند و به جلو خم شدند. سپس تنه را صافکردند و همزمان شانهها را گرفتند و یکدم عمیق از بینی انجام دادند، دستها را به حالت اولیه بازگرداندند و بازدم را از بینی بیرون دادند.
مرحله دوم: بیماران لبه تخت نشستند، دستهایشان را بالای سرشان بلند کردند و دوباره از بینیشان نفس عمیقی کشیدند، سپس به جلو خم شدند و در همان زمان، آنها از طریق دهان بازدم انجام دادند. هر دو تمرین تنفسی 10 بار تکرار شد [23].
تنفس دیافراگمی
در آموزش تنفس دیافراگمی، ابتدا بیمار مینشیند یا دراز میکشد. سپس یکی از دستها را روی شکم و دیگری را روی قفسه سینه قرار میدهد. بهمدت 2 ثانیه از بینی هوا را به داخل ریهها میکشد، بهطوریکه حرکت هوا به سمت شکم و جابهجا شدن شکم را با دست احساس کند؛ (در این مرحله شکم باید بیشتر از قفسه سینه جابهجا شود). در ادامه لبها را به حالت غنچه درآورده، همزمان شکم را به داخل فشار داده و هوا را در مدت 2 ثانیه از دهان خارج کرد. بیماران تنفس دیافراگمی را 30 بار تکرار کردند.
تنفس لبغنچهای
در روش تنفس لبغنچهای، بیمار در حالت نشسته قرار میگیرد. سپس از طریق بینی بهآرامی و کنترلشده نفس عمیقی کشید و در ادامه، لبهای خود را به شکل غنچه درآورد و عمل بازدم را از طریق دهان و لبهای غنچهشده انجام داد. بیماران تنفس لبغنچهای را 30 بار تکرار کردند.
آموزش سرفه
در روش آموزش سرفه، بیماران روی لبه تخت نشستند و کمی به جلو خم شدند. سپس دستانشان را روی شکمشان گذاشتند و نفس عمیقی کشیدند. و در ادامه در حین بازدم از راه دهان، فشار مختصری به شکم وارد کردند و همزمان 2 تا 3 بار با دهان نیمهباز سرفه کردند. این کار 5 بار تکرار شد.
گروه آزمایش 2
در گروه آزمایش 2، جهت فیزیوتراپی قفسه سینه از دق کردن، ارتعاش و فشردن قفسه سینه بهمدت 6 هفته (3 بار در هفته) بهمدت 45 دقیقه استفاده شد [24]. در روش دق کردن، پژوهشگر همراه با فیزیوتراپیست که سابقه کار بالای 3 سال داشت در کلینیک برای بیمار نزد همراه بیمار، فیزیوتراپی قفسه سینه انجام دادند. به این صورت که 3 تا 5 دقیقه با دستهای حالت فنجان روی نواحی مختلف قفسه سینه ضربه زده شد و بعد از آن بیمار به سرفه وادار شد تا مخاط خارج شود. در روش ارتعاش، معمولاً 3 تا 5 دقیقه ارتعاش به روش دستی با بهکارگیری فشار و لرزش دستی روی قفسه سینه در حین بازدم انجام شد. لرزش توسط ماساژور ویبراتور ، ترایو717 (ساخت ژاپن) بر روی لوبهای قدامی، میانی و تحتانی ریه راست و لوبهای بالایی و پایینی ریه چپ از نمای قدامی و لوبهای بالایی و پایینی و خلفی هر دو ریه بهمدت 10 دقیقه استفاده شد. این کار به افزایش سرعت خروج هوای بازدم از راه هوایی کوچک و در نتیجه جدا شدن مخاط کمک میکند. بعد از 3 تا 4 بار ارتعاش، بیمار باید سرفه کند و قدرت سرفه افزایش یابد. در حین بازدم 2 دست اطراف قفسه سینه قرار گرفت و حین بازدم با فشار روی قفسه سینه به خروج هوا و ترشحات از ریه کمک شد.
گروه کنترل
در گروه کنترل، بعد از تکمیل پرسشنامه و رضایتنامه توسط بیمار در حضور یکی از اعضای خانواده، به بیمار گفته شد که جهت تکمیل مجدد پرسشنامه با ایشان تماس گرفته خواهد شد و بیمار هیچ آموزشی در مورد مداخلات دریافت نکرد.
ابزار گردآوری دادهها شامل دو قسمت اطلاعات جمعیتشناختی شامل (سن، جنس، سطح تحصیلات، وضعیت تأهل و بیماریهای زمینهای دیگر) و پرسشنامه شدت خستگی بیمار بود. مقیاس شدت خستگی بهصورت خودگزارشی است و کراپ و همکاران در سال 1989 جهت اندازهگیری شدت خستگی طراحی کردهاند. این مقیاس شامل 9 سؤال است که بهصورت پیوستاری از صفر (عدم خستگی) تا 7 (خستگی شدید) درجهبندی شده است. نمرات کل این مقیاس از (0) تا (63) میباشد که نمرات بالاتر نشاندهنده شدت خستگی بیشتر و میانگین نمرات پایین نشاندهنده شدت خستگی کمتر است [25]. پایایی این ابزار در مطالعه رسولی و همکاران و ذاکری مقدم و همکاران مورد ارزیابی قرارگرفته و با ضریب آلفای 91 درصد تأیید شده است [19، 26]. روایی محتوایی و صوری آن نیز در مطالعه ذاکری مقدم و غفاری تأیید شده است [19].
دادههای بهدستآمده از مطالعه بهوسیله روشهای آمار توصیفی (فراوانی، درصد، میانگین و انحرافمعیار) و در بخش آمار استنباطی از آزمونهای تی زوجی، تحلیل واریانس یک طرفه، کایاسکوئر، دقیق فیشر و تحلیل کوواریانس یکطرفه با استفاده از نرمافزار SPSS نسخه 26 مورد بررسی و تجزیهوتحلیل آماری قرار گرفت. سطح معنیداری در این مطالعه 0/05 در نظر گرفته شد.
یافتهها
جدول شماره 1 مشخصات جمعیتشناختی و متغیرهای همسانشده واحدهای موردپژوهش را ازنظر آماری نشان میدهد.
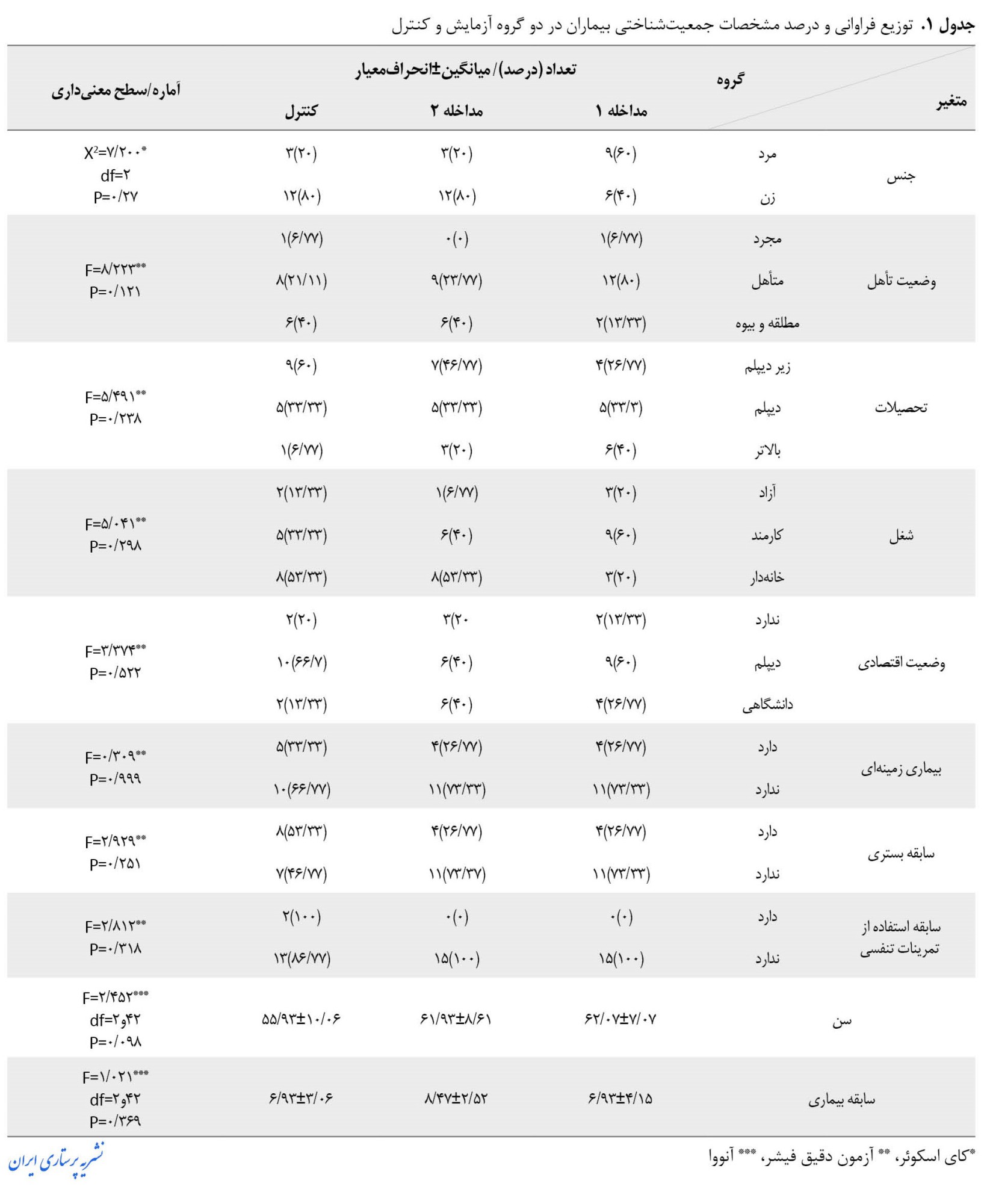
این جدول نشان میدهد که میانگین سن، سابقه بیماری و توزیع فراوانی جنس، وضعیت تأهل، سطح تحصیلات، وضعیت شغل، وضعیت اقتصادی، بیماری زمینهای، سابقه بستری و سابقه استفاده از تمرینات تنفسی در دو گروه آزمایش و کنترل تفاوت معنیداری ندارد و سه گروه از لحاظ مشخصات جمعیتشناختی همگن میباشند (0/05<P) جدول شماره 2 نرمال بودن دادههای حاصل از پرسشنامه خستگی را نشان میدهد.
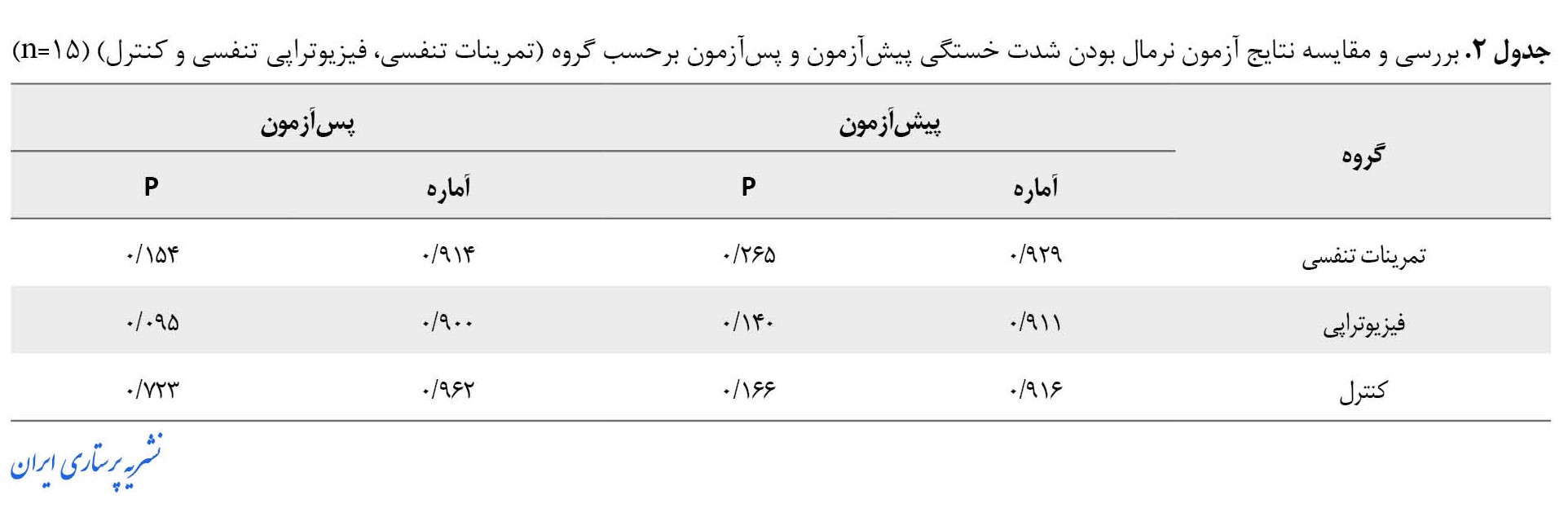
در این مطالعه با استفاده از آزمون شاپیرو-ویلک نرمال بودن دادهها بررسیشد. باتوجهبه اینکه سطح معنیداری آزمون برای متغیر شدت خستگی در دو مرحله پیشآزمون و پسآزمون در هر سه گروه از مقدار 0/05 بزرگتر میباشد بنابراین میتوان ادعا کرد که توزیع دادهها از توزیع نرمال برخوردار است (جدول شماره 2).
جدول شماره 3 مقایسه شدت خستگی در 3 گروه را نشان میدهد.
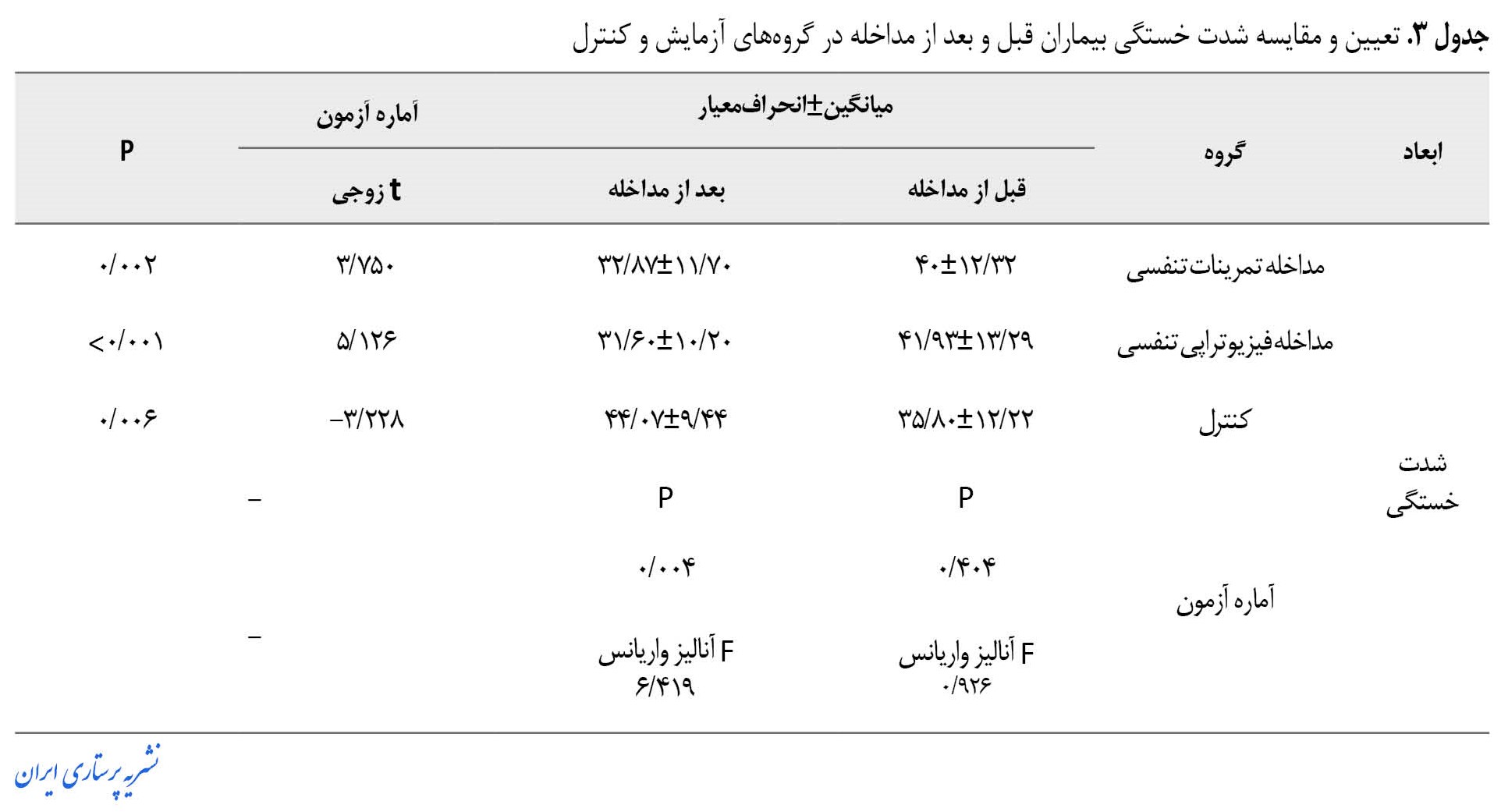
نتایج آزمون تی زوجی نشان داد که میانگین شدت خستگی بیماران مزمن انسدادی ریه قبل و بعد از مداخله در گروه آزمایش تمرینات تنفسی (0/002=P)، فیزیوتراپی تنفسی (0/001>P) و گروه کنترل (0/006=P) تفاوت معنیدار آماری داشت. این معنیداری در گروه کنترل در جهت افزایش نمره شدت خستگی بوده است (جدول شماره 3).
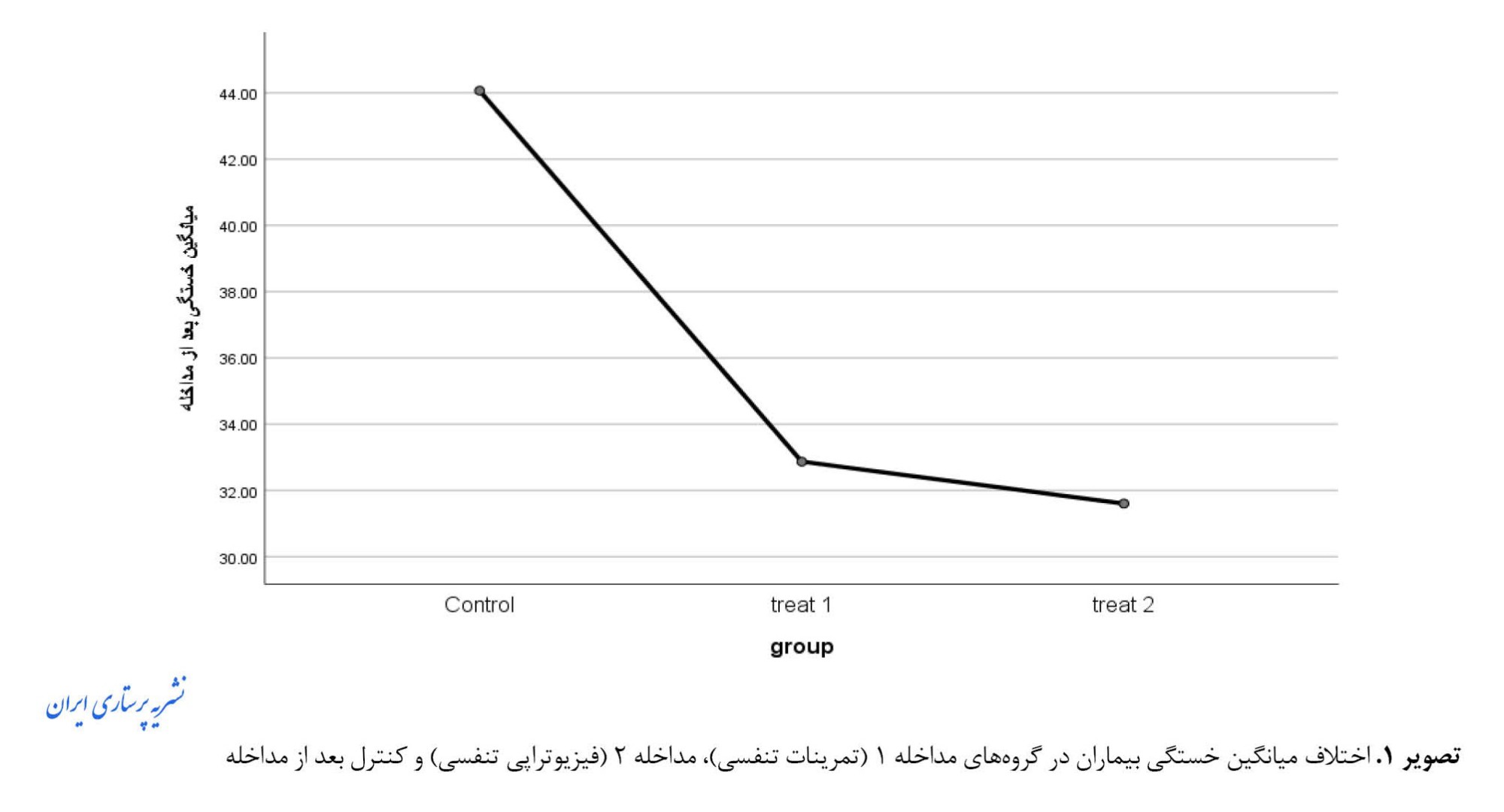
نتایج آزمون تحلیل واریانس یکطرفه نشان داد که میانگین شدت خستگی بیماران مزمن انسدادی ریه بین 3 گروه قبل از مداخله (0/404=P) تفاوت معنیدار آماری نداشته است، درحالیکه بعد از مداخله (0/001>P) تفاوت معنیدار بوده است. همچنین میانگین نمره شدت خستگی بعد از مداخله در گروه تمرینات تنفسی، فیزیوتراپی تنفسی و کنترل، اختلاف معنیدار آماری وجود داشت (0/05>P) (جدول شماره 3) (تصویر شماره 1).
بیماریهای مزمن انسدادی ریه یک بیماری تنفسی ناتوانکننده است که ویژگی اصلی آن انسداد پیشرونده و غیرقابلبرگشت جریان هوا بهدلیل فرایندهای التهابی میباشد [1]. این بیماری یکی از جدیترین مشکلات سلامتی و از علل عمده مرگومیر و ناتوانی در دنیا محسوب میشود. این بیماری بهعنوان یکی از شایعترین بیماریهای مزمن در جهان است که میتواند باعث کاهش استقلال و عملکرد فرد گردد و نیاز به درمان و مراقبتهای گسترده دارد [2]. بنابر تخمین سازمان بهداشت جهانی این بیماری تا سال 2020 سومین علت مرگومیر است [3]. همچنین این بیماری حدود 3 میلیون مرگ و یا 5/3 درصد از کل مرگومیرها در جهان را شامل میشود [4].
این بیماری مزمن علائم بالینی متنوعی دارد اما بیشتر بیماران از علائمی چون سرفه، خلط زیاد، تنگی نفس، کاهش تحمل فعالیت حرکتی، فقدان انرژی، خستگی، خشکی دهان، اضطراب، خوابآلودگی و احساس عصبانیت رنج میبرند که تمام جنبههای زندگی بیماران را تحت تأثیر قرار میدهد [5]. تشدید علائم بیماری مزمن انسدادی ریه یک ویژگی مشخص از سیر طبیعی این بیماری است که شامل دورههای افزایش تنگی نفس، سرفه و تغییر در مقدار و نوع خلط میباشد. تشدید علائم در این بیماران با افزایش نیاز به مراقبتهای درمانی، کاهش پیشرونده عملکرد ریه، افزایش مراجعه به بیمارستان و حتی مرگ در ارتباط است [6].
نارسایی تنفسی از مهمترین عوارض تهدیدکننده زندگی در بیماران مزمن انسدادی ریه میباشد که عمدتاً به تنگی نفس پیشرونده منجر میشود. علاوهبراین، بیماری مزمن انسدادی ریه باعث کاهش فعالیت میشود که درنهایت به از دست دادن بیشتر ظرفیت ورزش و فعالیت از طریق از دست دادن توده عضلانی منجر میگردد و یک سیکل معیوب ایجاد میکند [7]. بیماران مزمن انسدادی ریه بهدلیل تظاهرات سیستماتیک بیماری، ناتوان میشوند. مهمترین اختلال عملکرد سیستماتیک در بیماران مزمن انسدادی ریه، اختلال عملکرد عضلات محیطی ناشی از فقدان فعالیت بدنی و التهاب سیستماتیک است [7].
خستگی دومین علامت شایع در این بیماران است [8]. 95/3 درصد از بیماران مبتلابه نارسایی مزمن پیشرونده درجات بالایی از خستگی جسمانی را گزارش کردهاند. خستگی مانع انجام وظایف و نقشهای فردی و اجتماعی میشود و توانایی افراد را برای کار، فعالیت، تلاش برای حفظ زندگی طبیعی و انجام فعالیت دلخواه و لذتبخش کاهش میدهد و بنابراین اثرات منفی زیادی بر وضعیت اقتصادی و کیفیت زندگی افراد مبتلابه این بیماری دارد [9]. همچنین خستگی باعث تشدید بیماری، افزایش بار بیماری، کاهش درک از طریق حواس فیزیکی، کاهش کیفیت خواب و کاهش میزان فعالیت میگردد. بهعلاوه فردی که دچار خستگی میشود تمایل به مشارکت در فعالیتهای اجتماعی ندارد و تعاملات خود را کاهش میدهد [10, 11].
روشهای مختلفی برای درمان بیماری مزمن انسدادی ریه و عوارض ناشی از آن وجود دارد. درمانهای دارویی و حمایتی از جمله این درمانها میباشد. از درمانهای دارویی میتوان به استفاده از برونکودیلاتورها، بتا آگونیستها و کورتیکواستروئیدهای خوراکی، استنشاقی و تزریقی اشاره کرد. در کنار درمانهای دارویی، درمانهای حمایتی مانند بازتوانی ریه را بهعنوان مکمل درمانهای دارویی میتوان استفاده کرد [12].
بازتوانی ریه در بیماران مبتلابه بیماری انسدادی ریه بهخوبی ثابتشده است و بهعنوان وسیلهای برای تسکین نشانهها و بهبود وضعیت عملکردی ریه استفاده میشود [13]. استفاده عملی از بازتوانی تنفسی در بیماران مزمن انسدادی ریه تقریباً وجود ندارد یا در بسیاری از کشورها منابع کافی جهت انجام آن موجود نمیباشد. بهدلیل هزینه بالای این روش بیشتر بیماران در صورت موجود بودن نیز از آن بهره نمیبرند؛ اما میتوان از تکنیکهایی از آن را بهصورت کم هزینهتر برای بیماران استفاده کرد [14].
تمرین ماهیچههای دمی بهعنوان یک جزء معمول برنامه بازتوانی ریه در بیماران مزمن انسدادی ریه با اختلال در تهویه بهعلت ضعف عضلانی مورد توجه میباشد. جهت تمرین ماهیچههای دمی میتوان از تمرینات تنفسی شامل تنفس لبغنچهای، دیافراگمی و باد کردن بادکنک یا کیسه پلاستیکی استفاده کرد که 3 بار در روز بهمدت 14 روز بر استقلال بیشتر فرد در انجام فعالیتهای زندگی روزانه مؤثر است [15, 16]. هدف از انجام تمرینات تنفسی در بیماران مزمن انسدادی ریه این است که بیماران تمرینات تنفسی مؤثر، مثل تنفس لبغنچهای و دیافراگمی را جایگزین الگوهای تنفسی غیرمؤثر خود کنند و با انجام تمرینات تنفسی عمیق و سرفه مؤثر، ریه را از ترشحات پاک کنند [15].
در یک مطالعه فراتحلیل که بر روی 6 مطالعه کارآزمایی بالینی جهت انتخاب بهترین نوع تمرینات تنفسی انجام شد، مشخص شد که انجام تنفس دیافراگمی و یوگا بهترین روش برای بهبود عملکرد تنفسی در بیماران مزمن انسدادی ریه هستند [17]. همچنین در سال 1391 در مطالعه دیگری، جوکار و همکاران نشان دادند اجرای برنامه توانبخشی ریوی مبتنی بر منزل توسط پرستاران بهعنوان مداخلهای ارزان، دردسترس و قابلاجرا در منزل میتواند گام مؤثری در جهت کاهش خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه محسوب گردد [18]. علاوهبرآن، نتیجه مطالعه ذاکریمقدم و همکاران نیز بیانگر آن بود که بهکارگیری تمرینات تنفسی بر کاهش میزان خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه مؤثر است [19].
جهت بازتوانی ریه از فیزیوتراپی قفسه سینه نیز استفاده میشود که این روش در درمان بسیاری از بیماریهای ریوی موردتوجه قرار گرفته است [20]. فیزیوتراپی تنفسی عبارت است از مجموعه روشهایی که جهت کمک به پاکسازی راههای هوایی و افزایش عملکرد دستگاه تنفسی در ارتباط با یک یا چند بیماری تنفسی انجام میشود [21]. فیزیوتراپی تنفسی دارای اصول، روشها و تکنیکهای خاصی است و باتوجهبه شرایط بیمار به کار میرود که شامل یک یا ترکیبی از تکنیکهای فیزیوتراپی است. تکنیکهای فیزیوتراپی قفسه سینه را میتوان بهعنوان تکنیکهای معمولی، مدرن و ابزاری طبقهبندی کرد. معمولترین روش فیزیوتراپی تنفسی شامل درناژ وضعیتی، دق، لرزانیدن حین تنفس عمیق و فشردن قفسه سینه و آموزش دادن و تمرین سرفه مؤثر، انجام تمرینات تنفسی و انجام ساکشن میباشد [21، 22].
به دنبال افزایش بیماران مزمن انسدادی ریه و مراجعه بیماران بهصورت سرپایی به درمانگاهها و کلینیکها و انجام ندادن تمرینات تنفسی و فیزیوتراپی ریه برای این بیماران بعد از ترخیص، ضرورت انجام این مطالعه جهت بهبود خستگی بیمار احساس شد. همچنین باتوجهبه اینکه در مطالعات موجود مقایسه تأثیر تمرینات تنفسی و فیزیوتراپی تنفسی بر روی علائم خستگی بیمار انجام نشده است، محققین بر آن شدند که پژوهشی باهدف تعیین تأثیر تمرینات تنفسی و فیزیوتراپی قفسه سینه بر خستگی بیماران مزمن انسدادی ریه انجام دهند تا بتوان گامی مفید جهت بهبود این بیماران برداشت.
مواد و روش
مطالعه حاضر بهصورت نیمهآزمایشی بر روی 3 گروه از بیماران مزمن انسدادی ریوی اجرا شد. جامعه آماری در این مطالعه شامل تمام بیماران مزمن انسدادی ریه مراجعهکننده به کلینیک فوق تخصصی ریه دکتر بیژن دباغیان در شهرستان مهاباد در سال 1402 بودند. نمونهگیری به روش دردسترس از بین مراجعان به کلینیک و با نظر فوق تخصص ریه و معیارهای بالینی و تشخیصی بیماری مزمن انسدادی ریه انجام شد. در ابتدای مطالعه توضیحاتی در مورد انجام پژوهش برای بیماران انجام شد و فرم رضایتنامه کتبی آگاهانه از بیماران دریافت شد. شرکتکنندگان در مطالعه توسط تخصیص تصادفی با استفاده از جدول اعداد تصادفی به گروههای مختلف تقسیم شدند. طبق جدول اعداد تصادفی، اعداد 1تا 15 در گروه آزمایش 1 (تمرینات تنفسی)، اعداد 16 تا 30 در گروه آزمایش 2 (فیزیوتراپی) و اعداد 31 تا 45 در گروه کنترل قرار گرفتند. معیارهای ورود به مطالعه شامل تمایل بیمار به شرکت در مطالعه، مرحله 2 تا 3 بیماری مزمن انسدادی ریه، تأیید فوق تخصص ریه مبنیبر توانایی انجام تمرینهای تنفسی و فیزیوتراپی ریه، فقدان عفونتهای حاد تنفسی در 6 ماه اخیر و مبتلا نبودن به بیماریهای مزمن و ناتوانکننده دیگر مانند نارسایی قلبی و معیار خروج از مطالعه نیز شامل شدت یافتن بیماری، شرکت نامنظم در انجام توانبخشی ریه و تمرینات تنفسی (حضور نداشتن در بیش از 2 جلسه)، همکاری نکردن در انجام تمرینات تنفسی و فیزیوتراپی و مرگ بیمار بود.
حجم نمونه با سطح معنیداری 0/05 برابر با 1/96، با توان آزمون 0/80 برابر با 0/84 و تفاوت میانگینها برابر با 3 و سطح اطمینان 95 درصد و با در نظر گرفتن 10 درصد ریزش، برای هر گروه 15 نفر برآورد شد (فرمول شماره 1)[6].
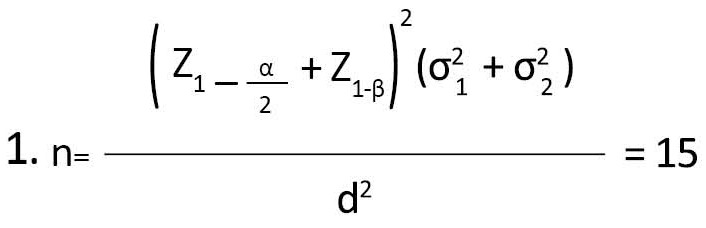
α: سطح معنیدار؛ اگر 05/0=α باشد Z1- α/2 برابر با 96/1 است.
B-1: توان آزمون؛ اگر 0/80=β-1باشدZ1- β برابر با 0/84 است.
d =3
σ1=σ2≈ 3
در مطالعه حاضر ریزش نمونه وجود نداشت و همه مشارکتکنندگان در مطالعه در زمان مقرر جهت دریافت مداخله در کلینیک حاضر شدند. مدت زمان نمونهگیری از فروردین ماه تا تیرماه سال 1402 بود. در این مطالعه بعد از دریافت کد اخلاق از کمیته اخلاق دانشکده پرستاری و مامایی دانشگاه آزاد اسلامی واحد نجفآباد پژوهشگر به کلینیک فوق تخصصی ریه دکتر بیژن دباغیان مراجعه کرد.
45 نمونه بهصورت تصادفی از بین 250 بیمار مراجعهکننده به کلینیک فوق تخصصی ریه که بیماری مزمن انسدادی ریه آنها توسط فوق تخصص ریه تأییدشده بود انتخاب شدند. هدف از انجام پژوهش توسط پژوهشگر به هر بیمار بهصورت جداگانه و با مشارکت فعال یکی از اعضای خانواده که از سطح دانش، آگاهی و درک مطالب برخوردار بود، توضیح داده شد. از افرادی که مایل به شرکت در پژوهش بودند، فرم رضایتنامه آگاهانه بهصورت کتبی دریافت شد (فرم رضایتنامه ضمیمه شد). بعد از دریافت رضایتنامه، بیماران به 3 گروه 15 نفره (گروه تمرینات تنفسی، گروه فیزیوتراپی تنفسی و گروه کنترل) بهصورت تخصیص تصادفی تقسیم شدند. در ابتدا با پرسشنامه اطلاعات جمعیتشناختی شامل سن، جنس، وضعیت تأهل، سطح تحصیلات، شغل، وضعیت اقتصادی، سابقه بیماری، سابقه بستری و سابقه استفاده از تمرینات تنفسی جمعآوری شد. سپس پرسشنامه شدت خستگی کراپ توسط هرکدام از نمونهها تکمیل شد. مداخلات بهمدت 6 هفته اجرا شد. بعد از 6 هفته [19] که مداخلات به اتمام رسید، مجدداً پرسشنامه خستگی کراپ برای بیماران انجام و پرسشنامهها توسط بیماران بهصورت حضوری تکمیل شد.
تمام مداخلات برای همه بیماران توسط یک درمانگر و یک فیزیوتراپیست بهصورت 3 بار در هفته جهت انجام پژوهش انجام شد. بسته به گروهی که بیماران به آن اختصاص داده شدند، آنها یا درمان تمرینات تنفسی یا فیزیوتراپی تنفسی را دریافت کردند. مدتزمان هر جلسه برای هر گروه تقریباً 45 دقیقه بود. بین هر جلسه درمانی 24 ساعت فاصله داشت [23]. قبل و بعد از انجام مداخلات برای بیمار پرسشنامه اطلاعات جمعیتشناختی و شدت خستگی تکمیل شد.
گروه آزمایش 1
در گروه آزمایش 1، تمرینات تنفسی به بیمار و همراه با شکل و تصویر توسط پژوهشگر آموزش داده شد و گفته شد که 3 روز در هفته در ساعت مشخص بایستی در کلینیک حضور یابند و تمرینات را با پژوهشگر انجام دهد. در ضمن به بیمار تأکید شد در منزل نیز باتوجهبه آموزش دادهشده تمرینات را با کمک همراه خود هر روز تکرار کند. با پیگیری تلفنی به بیماران گوشزد شد که تمرینات را 2 بار در روز بهمدت 45 دقیقه در منزل انجام دهند. تمرینات تنفسی، آموزش تنفس دیافراگمی، تنفس لبغنچهای و سرفه مؤثر بهمدت 6 هفته (3 بار در هفته) در کلینیک بهمدت 45 دقیقه برای بیمار انجام گردید.
تمرینات تنفسی
تمرینات تنفسی در دو مرحله انجام شد.
مرحله اول: بیماران روی لبه تخت نشستند، دستهایشان را پشت گردن گذاشتند و دو آرنجشان را جلوی بدنشان به هم رساندند و به جلو خم شدند. سپس تنه را صافکردند و همزمان شانهها را گرفتند و یکدم عمیق از بینی انجام دادند، دستها را به حالت اولیه بازگرداندند و بازدم را از بینی بیرون دادند.
مرحله دوم: بیماران لبه تخت نشستند، دستهایشان را بالای سرشان بلند کردند و دوباره از بینیشان نفس عمیقی کشیدند، سپس به جلو خم شدند و در همان زمان، آنها از طریق دهان بازدم انجام دادند. هر دو تمرین تنفسی 10 بار تکرار شد [23].
تنفس دیافراگمی
در آموزش تنفس دیافراگمی، ابتدا بیمار مینشیند یا دراز میکشد. سپس یکی از دستها را روی شکم و دیگری را روی قفسه سینه قرار میدهد. بهمدت 2 ثانیه از بینی هوا را به داخل ریهها میکشد، بهطوریکه حرکت هوا به سمت شکم و جابهجا شدن شکم را با دست احساس کند؛ (در این مرحله شکم باید بیشتر از قفسه سینه جابهجا شود). در ادامه لبها را به حالت غنچه درآورده، همزمان شکم را به داخل فشار داده و هوا را در مدت 2 ثانیه از دهان خارج کرد. بیماران تنفس دیافراگمی را 30 بار تکرار کردند.
تنفس لبغنچهای
در روش تنفس لبغنچهای، بیمار در حالت نشسته قرار میگیرد. سپس از طریق بینی بهآرامی و کنترلشده نفس عمیقی کشید و در ادامه، لبهای خود را به شکل غنچه درآورد و عمل بازدم را از طریق دهان و لبهای غنچهشده انجام داد. بیماران تنفس لبغنچهای را 30 بار تکرار کردند.
آموزش سرفه
در روش آموزش سرفه، بیماران روی لبه تخت نشستند و کمی به جلو خم شدند. سپس دستانشان را روی شکمشان گذاشتند و نفس عمیقی کشیدند. و در ادامه در حین بازدم از راه دهان، فشار مختصری به شکم وارد کردند و همزمان 2 تا 3 بار با دهان نیمهباز سرفه کردند. این کار 5 بار تکرار شد.
گروه آزمایش 2
در گروه آزمایش 2، جهت فیزیوتراپی قفسه سینه از دق کردن، ارتعاش و فشردن قفسه سینه بهمدت 6 هفته (3 بار در هفته) بهمدت 45 دقیقه استفاده شد [24]. در روش دق کردن، پژوهشگر همراه با فیزیوتراپیست که سابقه کار بالای 3 سال داشت در کلینیک برای بیمار نزد همراه بیمار، فیزیوتراپی قفسه سینه انجام دادند. به این صورت که 3 تا 5 دقیقه با دستهای حالت فنجان روی نواحی مختلف قفسه سینه ضربه زده شد و بعد از آن بیمار به سرفه وادار شد تا مخاط خارج شود. در روش ارتعاش، معمولاً 3 تا 5 دقیقه ارتعاش به روش دستی با بهکارگیری فشار و لرزش دستی روی قفسه سینه در حین بازدم انجام شد. لرزش توسط ماساژور ویبراتور ، ترایو717 (ساخت ژاپن) بر روی لوبهای قدامی، میانی و تحتانی ریه راست و لوبهای بالایی و پایینی ریه چپ از نمای قدامی و لوبهای بالایی و پایینی و خلفی هر دو ریه بهمدت 10 دقیقه استفاده شد. این کار به افزایش سرعت خروج هوای بازدم از راه هوایی کوچک و در نتیجه جدا شدن مخاط کمک میکند. بعد از 3 تا 4 بار ارتعاش، بیمار باید سرفه کند و قدرت سرفه افزایش یابد. در حین بازدم 2 دست اطراف قفسه سینه قرار گرفت و حین بازدم با فشار روی قفسه سینه به خروج هوا و ترشحات از ریه کمک شد.
گروه کنترل
در گروه کنترل، بعد از تکمیل پرسشنامه و رضایتنامه توسط بیمار در حضور یکی از اعضای خانواده، به بیمار گفته شد که جهت تکمیل مجدد پرسشنامه با ایشان تماس گرفته خواهد شد و بیمار هیچ آموزشی در مورد مداخلات دریافت نکرد.
ابزار گردآوری دادهها شامل دو قسمت اطلاعات جمعیتشناختی شامل (سن، جنس، سطح تحصیلات، وضعیت تأهل و بیماریهای زمینهای دیگر) و پرسشنامه شدت خستگی بیمار بود. مقیاس شدت خستگی بهصورت خودگزارشی است و کراپ و همکاران در سال 1989 جهت اندازهگیری شدت خستگی طراحی کردهاند. این مقیاس شامل 9 سؤال است که بهصورت پیوستاری از صفر (عدم خستگی) تا 7 (خستگی شدید) درجهبندی شده است. نمرات کل این مقیاس از (0) تا (63) میباشد که نمرات بالاتر نشاندهنده شدت خستگی بیشتر و میانگین نمرات پایین نشاندهنده شدت خستگی کمتر است [25]. پایایی این ابزار در مطالعه رسولی و همکاران و ذاکری مقدم و همکاران مورد ارزیابی قرارگرفته و با ضریب آلفای 91 درصد تأیید شده است [19، 26]. روایی محتوایی و صوری آن نیز در مطالعه ذاکری مقدم و غفاری تأیید شده است [19].
دادههای بهدستآمده از مطالعه بهوسیله روشهای آمار توصیفی (فراوانی، درصد، میانگین و انحرافمعیار) و در بخش آمار استنباطی از آزمونهای تی زوجی، تحلیل واریانس یک طرفه، کایاسکوئر، دقیق فیشر و تحلیل کوواریانس یکطرفه با استفاده از نرمافزار SPSS نسخه 26 مورد بررسی و تجزیهوتحلیل آماری قرار گرفت. سطح معنیداری در این مطالعه 0/05 در نظر گرفته شد.
یافتهها
جدول شماره 1 مشخصات جمعیتشناختی و متغیرهای همسانشده واحدهای موردپژوهش را ازنظر آماری نشان میدهد.

این جدول نشان میدهد که میانگین سن، سابقه بیماری و توزیع فراوانی جنس، وضعیت تأهل، سطح تحصیلات، وضعیت شغل، وضعیت اقتصادی، بیماری زمینهای، سابقه بستری و سابقه استفاده از تمرینات تنفسی در دو گروه آزمایش و کنترل تفاوت معنیداری ندارد و سه گروه از لحاظ مشخصات جمعیتشناختی همگن میباشند (0/05<P)

در این مطالعه با استفاده از آزمون شاپیرو-ویلک نرمال بودن دادهها بررسیشد. باتوجهبه اینکه سطح معنیداری آزمون برای متغیر شدت خستگی در دو مرحله پیشآزمون و پسآزمون در هر سه گروه از مقدار 0/05 بزرگتر میباشد بنابراین میتوان ادعا کرد که توزیع دادهها از توزیع نرمال برخوردار است (جدول شماره 2).
جدول شماره 3 مقایسه شدت خستگی در 3 گروه را نشان میدهد.

نتایج آزمون تی زوجی نشان داد که میانگین شدت خستگی بیماران مزمن انسدادی ریه قبل و بعد از مداخله در گروه آزمایش تمرینات تنفسی (0/002=P)، فیزیوتراپی تنفسی (0/001>P) و گروه کنترل (0/006=P) تفاوت معنیدار آماری داشت. این معنیداری در گروه کنترل در جهت افزایش نمره شدت خستگی بوده است (جدول شماره 3).
نتایج آزمون تحلیل واریانس یکطرفه نشان داد که میانگین شدت خستگی بیماران مزمن انسدادی ریه بین 3 گروه قبل از مداخله (0/404=P) تفاوت معنیدار آماری نداشته است، درحالیکه بعد از مداخله (0/001>P) تفاوت معنیدار بوده است. همچنین میانگین نمره شدت خستگی بعد از مداخله در گروه تمرینات تنفسی، فیزیوتراپی تنفسی و کنترل، اختلاف معنیدار آماری وجود داشت (0/05>P) (جدول شماره 3) (تصویر شماره 1).

بحث
پژوهش حاضر باهدف تعیین تأثیر تمرینات تنفسی و فیزیوتراپی قفسه سینه بر خستگی بیماران مزمن انسدادی ریه طراحی شد. همانطورکه در جدول شماره 1 ملاحظه شد تمام اطلاعات جمعیتشناختی بیماران در دو گروه آزمایش و کنترل همسان بودند و تفاوت معنیدار آماری بین دو گروه مشاهده نشد؛ بنابراین فقدان اختلاف معنیدار در هریک از متغیرهای جمعیتشناختی نشاندهنده بیتأثیر بودن آنها در تغییرات میانگین شدت خستگی بیماران در گروههای آزمایش و کنترل میباشد.
یافتههای مطالعه حاضر نشان داد، میانگین شدت خستگی بیماران مزمن انسدادی ریه قبل و بعد از مداخله در گروه آزمایش تمرینات تنفسی، فیزیوتراپی تنفسی و گروه کنترل تفاوت معنیدار آماری داشت. این معنیداری در گروه کنترل در جهت افزایش نمره شدت خستگی بوده است. همچنین نتایج مطالعه نشان داد میانگین شدت خستگی بیماران مزمن انسدادی ریه بین 3 گروه قبل از مداخله تفاوت معنیداری نداشته است، درحالیکه بعد از مداخله تفاوت معنیدار بوده است. بدین معنا که تمرینات تنفسی و فیزیوتراپی تنفسی هر دو باعث کاهش خستگی در بیماران مزمن انسدادی ریه شده است. با وجودی که کاهش خستگی در گروه فیزیوتراپی تنفسی کمتر بوده است، اما تفاوت معنیداری بین دو گروه تمرینات تنفسی و فیزیوتراپی تنفسی مشاهده نشد.
نتایج پژوهش حاضر با یافتههای جوکار و همکاران [18] و ذاکریمقدم و همکاران [19] همسو است. نتایج پژوهش آنان نشان داد که پس از مداخله میانگین خستگی در گروه آزمون بهطور معنیداری کمتر از گروه کنترل بود. نتایج مطالعه نشان داد اجرای برنامه توانبخشی ریوی مبتنی بر منزل توسط پرستاران بهعنوان مداخلهای ارزان، در دسترس و قابلاجرا در منزل میتواند گام مؤثری در جهت کاهش خستگی بیماران مبتلابه بیماری مزمن انسدادی ریه محسوب شود [18]. همچنین یافتههای ذاکریمقدم و همکاران نشان داد میانگین شدت خستگی قبل و بعد از بهکارگیری تمرینات تنفسی در گروه آزمایش تفاوت معنیدار دارد، درحالیکه میانگین شدت خستگی قبل و بعد از مطالعه در گروه کنترل تفاوت بسیار جزئی را نشان داده است [19].
همچنین بهزادینژاد و همکاران نیز نشان دادند تأثیر ترکیبی فیزیوتراپی قفسه سینه و تمرینهای تنفسی بر فعالیتهای زندگی روزانه بیماران مزمن انسدادی ریه تأثیر داشته است، بهطوریکه با کاهش خستگی در بیماران، فعالیتهای زندگی آنها افزایش داشته است [27]. ون هرک و همکاران نیز نشان دادند تمرینات تنفسی 12 هفتهای بهطور قابلملاحظهای خستگی بیماران مزمن انسدادی ریه را کاهش داده است [28]، درحالیکه مطالعه حاضر بهمدت 6 هفته و 3 بار در هفته انجام شد.
در مطالعه دیگری که سزا و همکاران انجام دادند نشان داده شد که تمرینات تنفسی بر روی خستگی بیماران تأثیر داشته و باعث کاهش خستگی آنها شده است [29]. همچنین نتایج مطالعه حاضر با یافتههای شیرزادگان و همکاران همسو میباشد. نتایج پژوهش آنان نشان داد که در 80 درصد از افراد موردمطالعه، توانبخشی ریوی طولانیمدت بهمدت 6 تا 12 ماه میتواند در کاهش خستگی بیماران مزمن ریوی و به تبع آن بهبود کیفیت زندگی آنان تأثیر بسزایی داشته باشد [30]. همچنین مطالعهای که نسه و سامانچی اوغلو در ترکیه انجام دادند، نشان داد تمرینات تنفس عمیق در بیماران مزمن انسدادی تنفسی میتواند در کاهش خستگی بیماران مؤثر باشد [31].
در سال 2020 سادات موذنی و همکاران مطالعهای با عنوان تأثیر توانبخشی ریوی بر خستگی و کیفیت زندگی بیماران مزمن انسدادی ریه انجام دادند. آنها تمرینات تنفسی را در بالین و سپس در منزل بیماران انجام دادند و نتیجه گرفتند که انجام تمرینات تنفسی ممتد میتواند باعث کاهش خستگی بیماران مزمن انسدادی ریه شود [32]. تفاوت این مطالعه با مطالعه حاضر این بود که در مطالعه موذنی و همکاران توانبخشی ریه بهمدت 3 روز و در حین بستری بیماران در بیمارستان انجام شد، درحالیکه در مطالعه حاضر تمرینات تنفسی و فیزیوتراپی جهت بیماران سرپایی و بهمدت 6 هفته (3 بار در هفته) انجام شد.
در سال 2018 همچنین در مطالعه دیگری اکی و همکاران مطالعهای را بهصورت کوهورت با عنوان توانبخشی ریه بر خستگی بیماران مزمن انسدادی ریه انجام دادند. آنها 90 بیمار را در طول 12سال ازنظر شدت خستگی مورد ارزیابی قرار دادند. آنها نتیجه گرفتند که انجام تمرینات تنفسی و ورزشهای هوازی مانند پیادهروی باعث کاهش خستگی در بیماران مزمن انسدادی ریه شده است [33]. تفاوت این مطالعه با مطالعه حاضر این بود که مطالعه اکی و همکاران بهصورت کوهورت انجام شد و تنها بیمارانی وارد مطالعه شدند که بهمدت 2 هفته توانبخشی ریه را دریافت کرده بودند، درحالیکه در مطالعه حاضر تمرینات تنفسی و فیزیوتراپی جهت بیماران سرپایی و بهمدت 6 هفته (3 بار در هفته) انجام شد.
در سال 2022 در مطالعهای که الساندرو و همکاران بهصورت مروری تأثیر توانبخشی تنفسی را در بیماران کووید 19 بررسی کردند، 706 بیمار در 6 مطالعه مورد برسی قرار گرفتند. آنها نشان دادند که تمرینات تنفسی و ورزشهای هوازی در توانبخشی ریه در بیماران کووید 19 باعث کاهش خستگی بیماران شده است [34]. تفاوت این مطالعه با مطالعه حاضر در نوع بیماران و تشخیص آنها بوده است که در مطالعه حاضر بیماران مزمن انسدادی ریه مد نظر قرار داشت.
نتیجهگیری
باتوجهبه تغییرات مشاهدهشده در شدت خستگی بیماران مزمن انسدادی ریه پس از تمرینهای تنفسی و فیزیوتراپی قفسه سینه نسبت به گروه کنترل، پیشنهاد میشود از درمانهای حمایتی یا ترکیبی جهت بهبود و ارتقا وضعیت ریوی و کاهش خستگی بیماران مزمن انسدادی ریه استفاده شود. همچنین میتوان از درمانهای حمایتی در کنار درمانهای دارویی جهت این بیماران بهره برد.
از محدودیتهای مطالعه شدت بیماری و تفاوتهای فردی در بیماران مزمن انسدادی ریه میباشد که میتواند بر روی نتایج مطالعه تأثیر داشته باشد. همچنین از محدودیتهای دیگر مطالعه تورش اطلاعات است که در گروه کنترل ممکن است اطلاعاتی درمورد انجام تمرینات تنفسی داشته باشند که انجام آن میتواند نتایج مطالعه را تحت تأثیر قرار دهد که قابل کنترل نبود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
پیروی از اصول اخلاق پژوهش این مقاله در کمیته اخلاق دانشگاه آزاد اسلامی واحد نجفآباد تأیید و با شناسه اخلاق IR.IAU.NAJAFABAD.REC.1402.050 ثبت شده است.
حامی مالی
این مقاله قسمتی از پایاننامه دانشجوی کارشناسی ارشد پرستاری سکینه غفاری دانشکده پرستاری و مامایی دانشگاه آزاد اسلامی واحد نجف آباد میباشد و هیچگونه کمک مالی از سازمانهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
طراحی تحقیق و تفسیر دادهها: فاطمه سلمانی؛ جمعآوری اطلاعات و نگارش مقاله: سکینه غفاری؛ ویراستاری و نهاییسازی: مهرداد آذربرزین و فاطمه سلمانی.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
تشکر و قدردانی
محققین از بیماران و خانواده آنها جهت مشارکت در مطالعه و همچنین پزشک مرکز جناب آقای دکتر دباغیان سپاسگزاری میکنند.
References
1.Hauser S, Kasper D, Fauci A, Longo D. Harrison’s principles of internal medicine. New York: Mcgraw-Hill; 2012. [Link]
2.Hinkle JL, Cheever KH. Brunner and Suddarth’s textbook of medical-surgical nursing. Alphen aan den Rijn: Wolters kluwer India Pvt Ltd; 2018. [Link]
3.Vogelmeier CF, Criner GJ, Martinez FJ, Anzueto A, Barnes PJ, Bourbeau J, et al. Global strategy for the diagnosis, management, and prevention of chronic obstructive lung disease 2017 report. GOLD Executive Summary. Am J Respir Crit Care Med. 2017; 195(5):557-582. [DOI:10.1164/rccm.201701-0218PP] [PMID]
4.Volpato E, Toniolo S, Pagnini F, Banfi P. The relationship between anxiety, depression and treatment adherence in chronic obstructive pulmonary disease: A systematic review. Int J Chron Obstruct Pulmon Dis. 2021; 16:2001-21. [DOI:10.2147/COPD.S313841] [PMID]
5.Blinderman CD, Homel P, Billings JA, Tennstedt S, Portenoy RK. Symptom distress and quality of life in patients with advanced chronic obstructive pulmonary disease. J Pain Symptom Manag. 2009; 38(1):115-23. [DOI:10.1016/j.jpainsymman.2008.07.006] [PMID]
6.Embarak S, Mansour W, Mortada MA. Pulmonary rehabilitation slows the decline in forced expiratory volume in 1 second and improves body mass index in patients with chronic obstructive pulmonary disease. Egypt J Chest Dis Tuberc. 2015; 64(1):41-5. [Link]
7.Salmani F. [The effect of discontinuation protocol on the duration of mechanical ventilation (Persian)]. Iran J Nurs. 2013; 26(82):62-73. [Link]
8.Şahin ZA, Dayapoğlu N. Corrigendum to "Effect of progressive relaxation exercises on fatigue and sleep quality in patients with chronic obstructive pulmonary disease (COPD)" [Complement. Ther. in. Clin. Pract. 21 (2015) 227-281]. Complement Ther Clin Pract. 2018; 31:389. [PMID]
9.Akgün Şahin Z, Dayapoğlu N. Effect of progressive relaxation exercises on fatigue and sleep quality in patients with chronic obstructive lung disease (COPD). Complement Ther Clin Pract. 2015; 21(4):277-81. [DOI:10.1016/j.ctcp.2015.10.002] [PMID]
10.Wong CJ, Goodridge D, Marciniuk DD, Rennie D. Fatigue in patients with COPD participating in a pulmonary rehabilitation program. Int J Chron Obstruct Pulmon Dis. 2010; 5:319-26. [DOI:10.2147/COPD.S12321] [PMID]
11.Spruit MA, Vercoulen JH, Sprangers MAG, Wouters EFM; FAntasTIGUE consortium. Fatigue in COPD: An important yet ignored symptom. Lancet Respir Med. 2017; 5(7):542-4. [DOI:10.1016/S2213-2600(17)30158-3] [PMID]
12.Miravitlles M, Vogelmeier C, Roche N, Halpin D, Cardoso J, Chuchalin AG, et al. A review of national guidelines for management of COPD in Europe. Eur Respir J. 2016; 47(2):625-37. [DOI:10.1183/13993003.01170-2015] [PMID]
13.Greulich T, Koczulla AR, Nell C, Kehr K, Vogelmeier CF, Stojanovic D, et al. Effect of a three-week inpatient rehabilitation program on 544 consecutive patients with very severe COPD: A retrospective analysis. Respiration. 2015; 90(4):287-92. [DOI:10.1159/000436979] [PMID]
14.Holland AE, Mahal A, Hill CJ, Lee AL, Burge AT, Cox NS, et al. Home-based rehabilitation for COPD using minimal resources: A randomised, controlled equivalence trial. Thorax. 2017; 72(1):57-65. [DOI:10.1136/thoraxjnl-2016-208514] [PMID]
15.Borge CR, Mengshoel AM, Omenaas E, Moum T, Ekman I, Lein MP, et al. Effects of guided deep breathing on breathlessness and the breathing pattern in chronic obstructive pulmonary disease: A double-blind randomized control study. Patient Educ Couns. 2015; 98(2):182-90. [DOI:10.1016/j.pec.2014.10.017] [PMID]
16.Yamaguti WP, Claudino RC, Neto AP, Chammas MC, Gomes AC, Salge JM, et al. Diaphragmatic breathing training program improves abdominal motion during natural breathing in patients with chronic obstructive pulmonary disease: A randomized controlled trial. Arch Phys Med Rehabil. 2012; 93(4):571-7. [DOI:10.1016/j.apmr.2011.11.026] [PMID]
17.Marotta N, Demeco A, Moggio L, Marinaro C, Pino I, Barletta M, et al. Comparative effectiveness of breathing exercises in patients with chronic obstructive pulmonary disease. Complement Ther Clin Pract. 2020; 41:101260. [PMID]
18.Jokar Z, Mohammadi F, Khankeh HR, Fallah Tafti S. [Effect of Home-based pulmonary rehabilitation on fatigue in patients with COPD. (Persian)]. J Hayat. 2013; 18(5):64-72. [Link]
19.Zakari Moghadam M, Shaban M, Kazem Nejad A, Tosli Kh. [The effect of breathing exercises on fatigue level of COPD patients (Persian)]. J Hayat. 2006; 12(3):17-25. [Link]
20.Hristara-Papadopoulou A, Tsanakas J, Diomou G, Papadopoulou O. Current devices of respiratory physiotherapy. Hippokratia. 2008; 12(4):211-20. [PMID]
21.Yang M, Yan Y, Yin X, Wang BY, Wu T, Liu GJ, et al. Chest physiotherapy for pneumonia in adults. Cochrane Database Syst Rev. 2013; (2):CD006338. [DOI:10.1002/14651858.CD006338.pub3]
22.Motaqi M, Ghanjal A. [Respiratory physiotherapy in COVID-19 based on available evidence- narrative review (Persian)]. J Mar Med. 2020; 2(1):26-32. [Link]
23.Fereydounnia S, Shadmehr A, Tahmasbi A, Salehi RS. The comparison of the effectiveness of respiratory physiotherapy plus myofascial release therapy versus respiratory physiotherapy alone on cardiorespiratory parameters in patients with COVID-19. Int J Ther Massage Bodywork. 2022; 15(1):4-14. [DOI:10.3822/ijtmb.v14i4.691] [PMID]
24.Dimitrova A, Izov N, Maznev I, Vasileva D, Nikolova M. Physiotherapy in patients with chronic obstructive pulmonary disease. Open Access Maced J Med Sci. 2017; 5(6):720-3.[DOI:10.3889/oamjms.2017.176] [PMID]
25.Krupp LB, LaRocca NG, Muir-Nash J, Steinberg AD. The Fatigue Severity Scale: Application to patients with Multiple Sclerosis and lupus erythematosus. Arch Neurol. 1989; 46(10):1121-3.[DOI:10.1001/archneur.1989.00520460115022] [PMID]
26.Rasooli N, Ahmadi F, Nabavi M, Hajizadeh E. [Effect of energy saving technique on the rate of multiple sclerotic fatigue (Persian)]. J Rehabilit. 2006; 7(1):43-8. [Link]
27.Behzadinezhad S, Afrasiabifar A, Najafi Doulatabad S, Mousavizadeh A. [The combined effect of chest physiotherapy and respiratory exercises on activities of daily living on the patients with chronic obstructive pulmonary disease (Persian)]. Armaghane Danesh. 2018; 23(3):267-79. [Link]
28.Van Herck M, Antons J, Vercoulen JH, Goërtz YMJ, Ebadi Z, Burtin C, et al. Pulmonary rehabilitation reduces subjective fatigue in COPD: A responder analysis. J Clin Med. 2019; 8(8):1264. [DOI:10.3390/jcm8081264] [PMID]
29.Saza S, Çevik K. Effect of progressive muscle relaxation exercises on the quality of life and fatigue in COPD patients. Cukurova Med J. 2020; 45(2):662-7. [Link]
30.Shirzadegan R, Mahmoud N, Fafai N. [The effect of pulmonary rehabilitation program on fatigue of patients with chronic obstructive pulmonary disease (COPD): A systematic review (Persian)]. Paper presented at: National conference on Care based on Rehabilitation and rehabilitation. 6 March 2017; Dezful, Iran. [Link]
31.Neşe A, Samancıoğlu Bağlama S. The effect of progressive muscle relaxation and deep breathing exercises on dyspnea and fatigue symptoms of COPD Patients: A randomized controlled study. Holist Nurs Pract. 2022; 36(4):E18-26. [DOI:10.1097/HNP.0000000000000531] [PMID]
32.Moazeni SS, Ghaljeh M, Navidian A. The effect of pulmonary rehabilitation on fatigue and quality of life in patients with chronic obstructive pulmonary disease: A quasi-experimental study. Med Surg Nurs J. 2020; 9(1):e103899. [DOI:10.5812/msnj.103899]
33.Oki Y, Tamaki A, Fujimoto Y, Yamada K, Mitani Y, Iwata Y, et al. Impact of fatigue improvement after pulmonary rehabilitation education on the long-term prognosis of patients with COPD. Eur Respir J. 2018; 52:PA836. [Link]
34.de Sire A, Moggio L, Marotta N, Agostini F, Tasselli A, Drago Ferrante V, et al. Impact of rehabilitation on fatigue in post-COVID-19 patients: A systematic review and meta-analysis. Appl Sci. 2022; 12(17):8593. [DOI:10.3390/app12178593]
1.Hauser S, Kasper D, Fauci A, Longo D. Harrison’s principles of internal medicine. New York: Mcgraw-Hill; 2012. [Link]
2.Hinkle JL, Cheever KH. Brunner and Suddarth’s textbook of medical-surgical nursing. Alphen aan den Rijn: Wolters kluwer India Pvt Ltd; 2018. [Link]
3.Vogelmeier CF, Criner GJ, Martinez FJ, Anzueto A, Barnes PJ, Bourbeau J, et al. Global strategy for the diagnosis, management, and prevention of chronic obstructive lung disease 2017 report. GOLD Executive Summary. Am J Respir Crit Care Med. 2017; 195(5):557-582. [DOI:10.1164/rccm.201701-0218PP] [PMID]
4.Volpato E, Toniolo S, Pagnini F, Banfi P. The relationship between anxiety, depression and treatment adherence in chronic obstructive pulmonary disease: A systematic review. Int J Chron Obstruct Pulmon Dis. 2021; 16:2001-21. [DOI:10.2147/COPD.S313841] [PMID]
5.Blinderman CD, Homel P, Billings JA, Tennstedt S, Portenoy RK. Symptom distress and quality of life in patients with advanced chronic obstructive pulmonary disease. J Pain Symptom Manag. 2009; 38(1):115-23. [DOI:10.1016/j.jpainsymman.2008.07.006] [PMID]
6.Embarak S, Mansour W, Mortada MA. Pulmonary rehabilitation slows the decline in forced expiratory volume in 1 second and improves body mass index in patients with chronic obstructive pulmonary disease. Egypt J Chest Dis Tuberc. 2015; 64(1):41-5. [Link]
7.Salmani F. [The effect of discontinuation protocol on the duration of mechanical ventilation (Persian)]. Iran J Nurs. 2013; 26(82):62-73. [Link]
8.Şahin ZA, Dayapoğlu N. Corrigendum to "Effect of progressive relaxation exercises on fatigue and sleep quality in patients with chronic obstructive pulmonary disease (COPD)" [Complement. Ther. in. Clin. Pract. 21 (2015) 227-281]. Complement Ther Clin Pract. 2018; 31:389. [PMID]
9.Akgün Şahin Z, Dayapoğlu N. Effect of progressive relaxation exercises on fatigue and sleep quality in patients with chronic obstructive lung disease (COPD). Complement Ther Clin Pract. 2015; 21(4):277-81. [DOI:10.1016/j.ctcp.2015.10.002] [PMID]
10.Wong CJ, Goodridge D, Marciniuk DD, Rennie D. Fatigue in patients with COPD participating in a pulmonary rehabilitation program. Int J Chron Obstruct Pulmon Dis. 2010; 5:319-26. [DOI:10.2147/COPD.S12321] [PMID]
11.Spruit MA, Vercoulen JH, Sprangers MAG, Wouters EFM; FAntasTIGUE consortium. Fatigue in COPD: An important yet ignored symptom. Lancet Respir Med. 2017; 5(7):542-4. [DOI:10.1016/S2213-2600(17)30158-3] [PMID]
12.Miravitlles M, Vogelmeier C, Roche N, Halpin D, Cardoso J, Chuchalin AG, et al. A review of national guidelines for management of COPD in Europe. Eur Respir J. 2016; 47(2):625-37. [DOI:10.1183/13993003.01170-2015] [PMID]
13.Greulich T, Koczulla AR, Nell C, Kehr K, Vogelmeier CF, Stojanovic D, et al. Effect of a three-week inpatient rehabilitation program on 544 consecutive patients with very severe COPD: A retrospective analysis. Respiration. 2015; 90(4):287-92. [DOI:10.1159/000436979] [PMID]
14.Holland AE, Mahal A, Hill CJ, Lee AL, Burge AT, Cox NS, et al. Home-based rehabilitation for COPD using minimal resources: A randomised, controlled equivalence trial. Thorax. 2017; 72(1):57-65. [DOI:10.1136/thoraxjnl-2016-208514] [PMID]
15.Borge CR, Mengshoel AM, Omenaas E, Moum T, Ekman I, Lein MP, et al. Effects of guided deep breathing on breathlessness and the breathing pattern in chronic obstructive pulmonary disease: A double-blind randomized control study. Patient Educ Couns. 2015; 98(2):182-90. [DOI:10.1016/j.pec.2014.10.017] [PMID]
16.Yamaguti WP, Claudino RC, Neto AP, Chammas MC, Gomes AC, Salge JM, et al. Diaphragmatic breathing training program improves abdominal motion during natural breathing in patients with chronic obstructive pulmonary disease: A randomized controlled trial. Arch Phys Med Rehabil. 2012; 93(4):571-7. [DOI:10.1016/j.apmr.2011.11.026] [PMID]
17.Marotta N, Demeco A, Moggio L, Marinaro C, Pino I, Barletta M, et al. Comparative effectiveness of breathing exercises in patients with chronic obstructive pulmonary disease. Complement Ther Clin Pract. 2020; 41:101260. [PMID]
18.Jokar Z, Mohammadi F, Khankeh HR, Fallah Tafti S. [Effect of Home-based pulmonary rehabilitation on fatigue in patients with COPD. (Persian)]. J Hayat. 2013; 18(5):64-72. [Link]
19.Zakari Moghadam M, Shaban M, Kazem Nejad A, Tosli Kh. [The effect of breathing exercises on fatigue level of COPD patients (Persian)]. J Hayat. 2006; 12(3):17-25. [Link]
20.Hristara-Papadopoulou A, Tsanakas J, Diomou G, Papadopoulou O. Current devices of respiratory physiotherapy. Hippokratia. 2008; 12(4):211-20. [PMID]
21.Yang M, Yan Y, Yin X, Wang BY, Wu T, Liu GJ, et al. Chest physiotherapy for pneumonia in adults. Cochrane Database Syst Rev. 2013; (2):CD006338. [DOI:10.1002/14651858.CD006338.pub3]
22.Motaqi M, Ghanjal A. [Respiratory physiotherapy in COVID-19 based on available evidence- narrative review (Persian)]. J Mar Med. 2020; 2(1):26-32. [Link]
23.Fereydounnia S, Shadmehr A, Tahmasbi A, Salehi RS. The comparison of the effectiveness of respiratory physiotherapy plus myofascial release therapy versus respiratory physiotherapy alone on cardiorespiratory parameters in patients with COVID-19. Int J Ther Massage Bodywork. 2022; 15(1):4-14. [DOI:10.3822/ijtmb.v14i4.691] [PMID]
24.Dimitrova A, Izov N, Maznev I, Vasileva D, Nikolova M. Physiotherapy in patients with chronic obstructive pulmonary disease. Open Access Maced J Med Sci. 2017; 5(6):720-3.[DOI:10.3889/oamjms.2017.176] [PMID]
25.Krupp LB, LaRocca NG, Muir-Nash J, Steinberg AD. The Fatigue Severity Scale: Application to patients with Multiple Sclerosis and lupus erythematosus. Arch Neurol. 1989; 46(10):1121-3.[DOI:10.1001/archneur.1989.00520460115022] [PMID]
26.Rasooli N, Ahmadi F, Nabavi M, Hajizadeh E. [Effect of energy saving technique on the rate of multiple sclerotic fatigue (Persian)]. J Rehabilit. 2006; 7(1):43-8. [Link]
27.Behzadinezhad S, Afrasiabifar A, Najafi Doulatabad S, Mousavizadeh A. [The combined effect of chest physiotherapy and respiratory exercises on activities of daily living on the patients with chronic obstructive pulmonary disease (Persian)]. Armaghane Danesh. 2018; 23(3):267-79. [Link]
28.Van Herck M, Antons J, Vercoulen JH, Goërtz YMJ, Ebadi Z, Burtin C, et al. Pulmonary rehabilitation reduces subjective fatigue in COPD: A responder analysis. J Clin Med. 2019; 8(8):1264. [DOI:10.3390/jcm8081264] [PMID]
29.Saza S, Çevik K. Effect of progressive muscle relaxation exercises on the quality of life and fatigue in COPD patients. Cukurova Med J. 2020; 45(2):662-7. [Link]
30.Shirzadegan R, Mahmoud N, Fafai N. [The effect of pulmonary rehabilitation program on fatigue of patients with chronic obstructive pulmonary disease (COPD): A systematic review (Persian)]. Paper presented at: National conference on Care based on Rehabilitation and rehabilitation. 6 March 2017; Dezful, Iran. [Link]
31.Neşe A, Samancıoğlu Bağlama S. The effect of progressive muscle relaxation and deep breathing exercises on dyspnea and fatigue symptoms of COPD Patients: A randomized controlled study. Holist Nurs Pract. 2022; 36(4):E18-26. [DOI:10.1097/HNP.0000000000000531] [PMID]
32.Moazeni SS, Ghaljeh M, Navidian A. The effect of pulmonary rehabilitation on fatigue and quality of life in patients with chronic obstructive pulmonary disease: A quasi-experimental study. Med Surg Nurs J. 2020; 9(1):e103899. [DOI:10.5812/msnj.103899]
33.Oki Y, Tamaki A, Fujimoto Y, Yamada K, Mitani Y, Iwata Y, et al. Impact of fatigue improvement after pulmonary rehabilitation education on the long-term prognosis of patients with COPD. Eur Respir J. 2018; 52:PA836. [Link]
34.de Sire A, Moggio L, Marotta N, Agostini F, Tasselli A, Drago Ferrante V, et al. Impact of rehabilitation on fatigue in post-COVID-19 patients: A systematic review and meta-analysis. Appl Sci. 2022; 12(17):8593. [DOI:10.3390/app12178593]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |